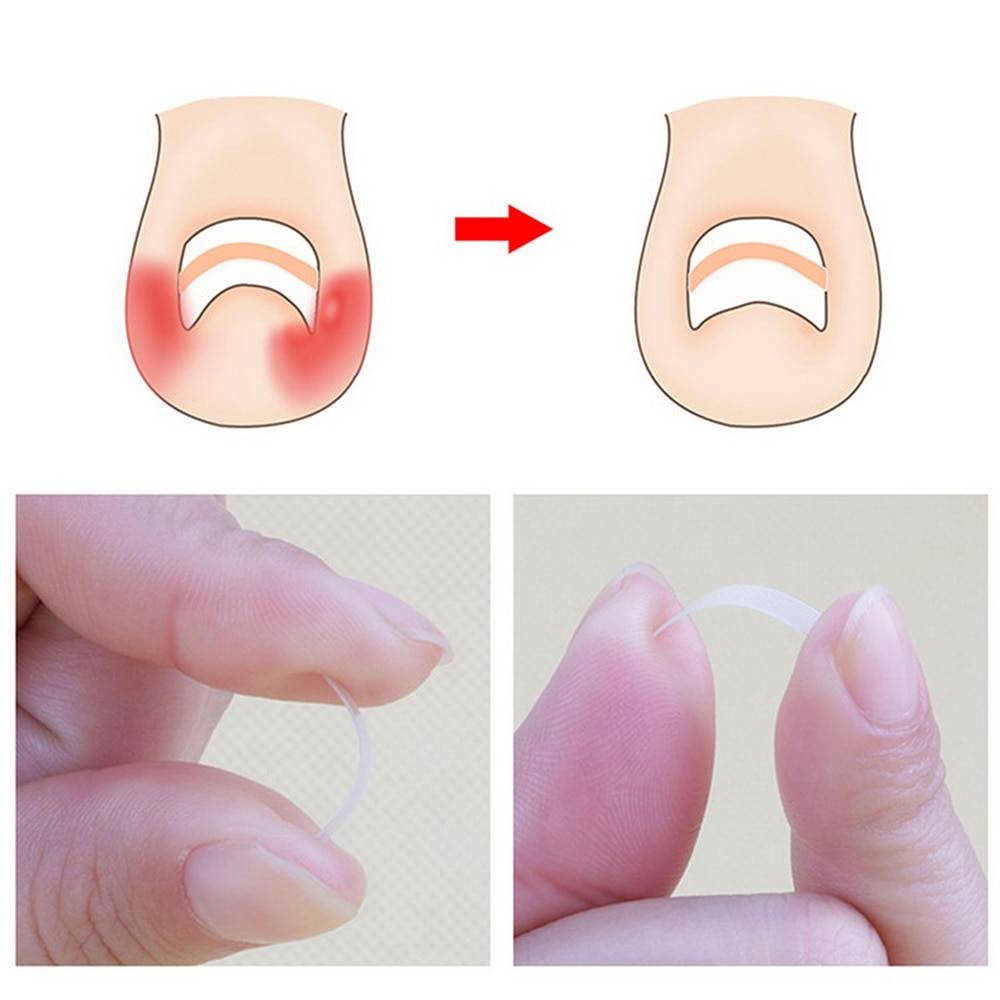
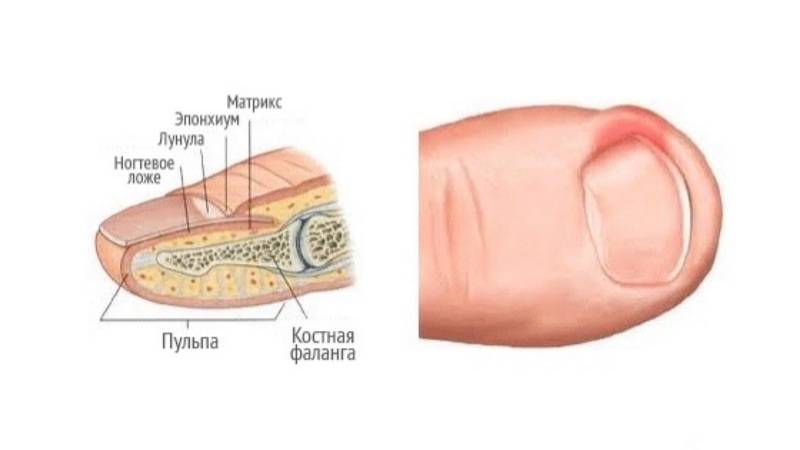
1.Что такое вросший ноготь?
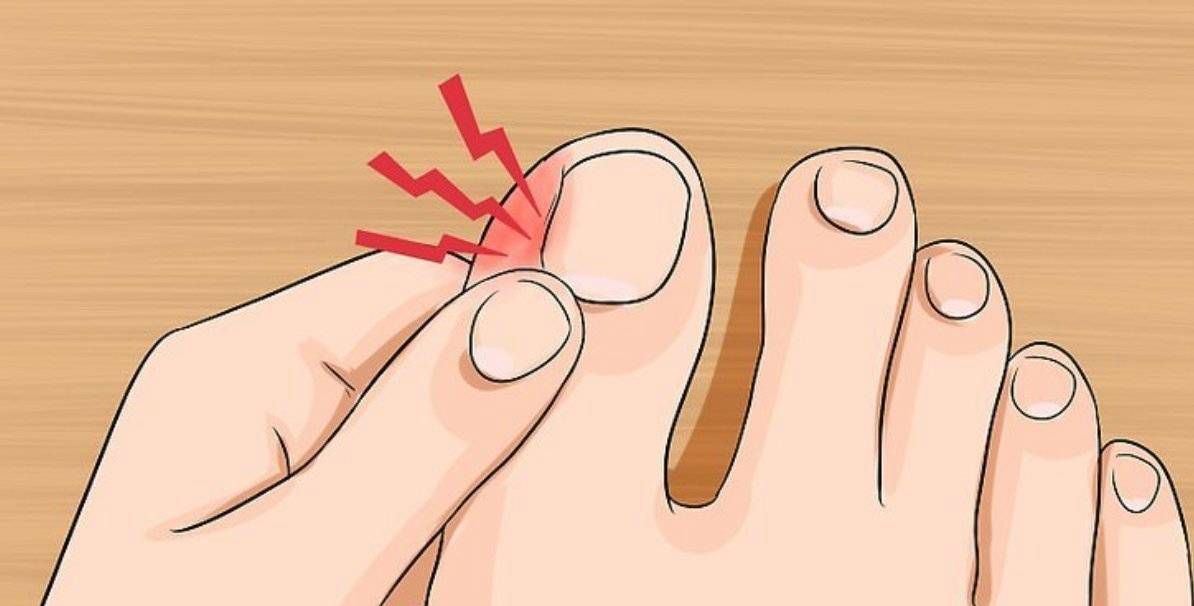
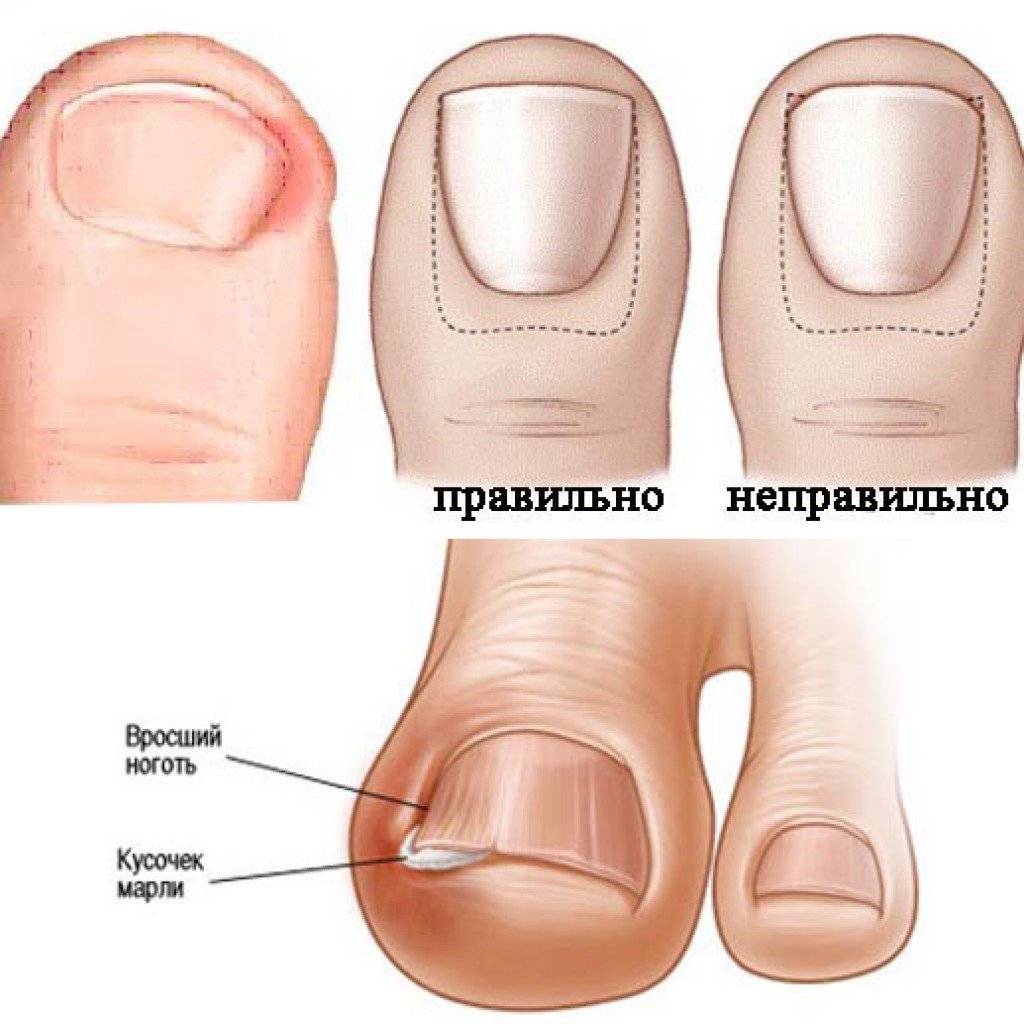
Вросший ноготь на пальце ноги означает, что ноготь начинает врастать в кожу вместо того, чтобы расти над ним. Обычно эта проблема связана с большим пальцем ног, но врастать могут и другие ногти. Вросший ноготь на ноге опасен потому, что он может инфицироваться. А значит, могут появиться такие симптомы вросшего ногтя, как боль, краснота, опухоль и гной.
Вросший ноготь на ноге может быть у любого человека, но взрослые сталкиваются с этой проблемой чаще, чем дети. У людей с толстыми и изогнутыми от природы или в силу каких-то причин ногтями шанс врастания ногтя повышается. Часто вросшие ногти бывают у пожилых людей.
Симптомы
Обычно признаки паронихии выражены достаточно ярко, что позволяет поставить диагноз быстро и точно. Они выражаются в следующем:
- пациент жалуется на болезненные ощущения в районе ногтевой пластины; характер боли может быть разным: пульсирующая, постоянная, тянущая;
- происходит отек ногтевого валика, может распространиться на всю верхнюю часть пальца;
- из-за отека и болезненных ощущений тяжело сгибать пальцы, работать руками; если парохиния развилась на стопе –больно надевать обувь;
- поврежденная кожа становится красной, бордовой, темно-лиловой, а если есть нагноение, то желто-зеленой;
- если процесс затронул несколько пальцев, часто повышается температура тела, появляется болевой синдром.
Врач устанавливает наличие заболевания и определяет причину патологии: она может быть связана с профессиональной деятельностью либо с воздействием патогенных микроорганизмов. Во втором случае назначается микробиологическое исследование, чтобы определить, каким именно возбудителем спровоцировано заболевание.
Для подтверждения процесса воспаления пациент сдает общий анализ крови и мочи.
По виду возбудителя паронихия подразделяется на:
- бактериальную: в острых случаях виновником является золотистый стафилококк, а в хроническом – стрептококки и псевдомонады;
- вирусную, возбудитель которой – вирус простого герпеса;
- грибковую, при которой происходит заражение грибками рода кандида;
- неинфекционную, развивающуюся от воздействия неблагоприятных и раздражающих факторов внешней среды, а также как побочный эффект от приема некоторых лекарств; может быть связана с заболеваниями кожи.
«Лидерами» являются бактериальная и грибковая формы паронихии.
Симптомы
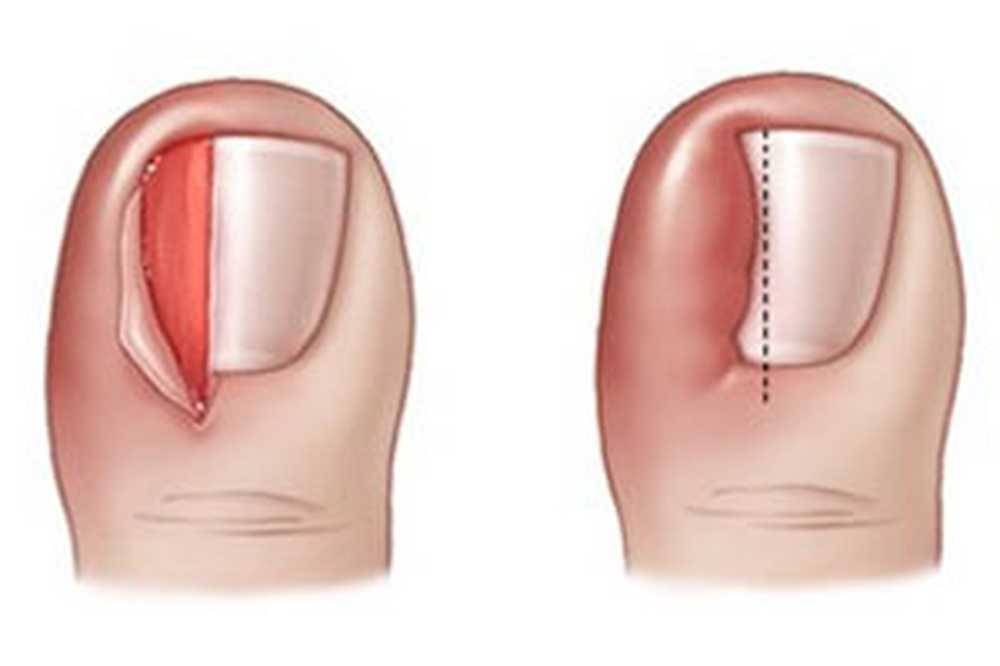
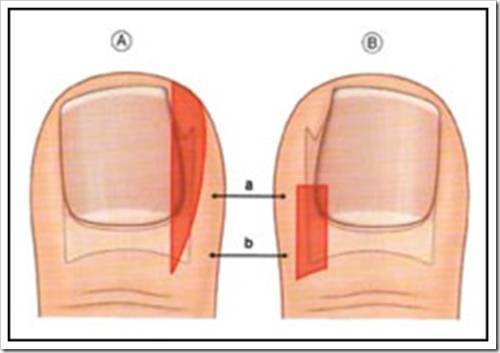
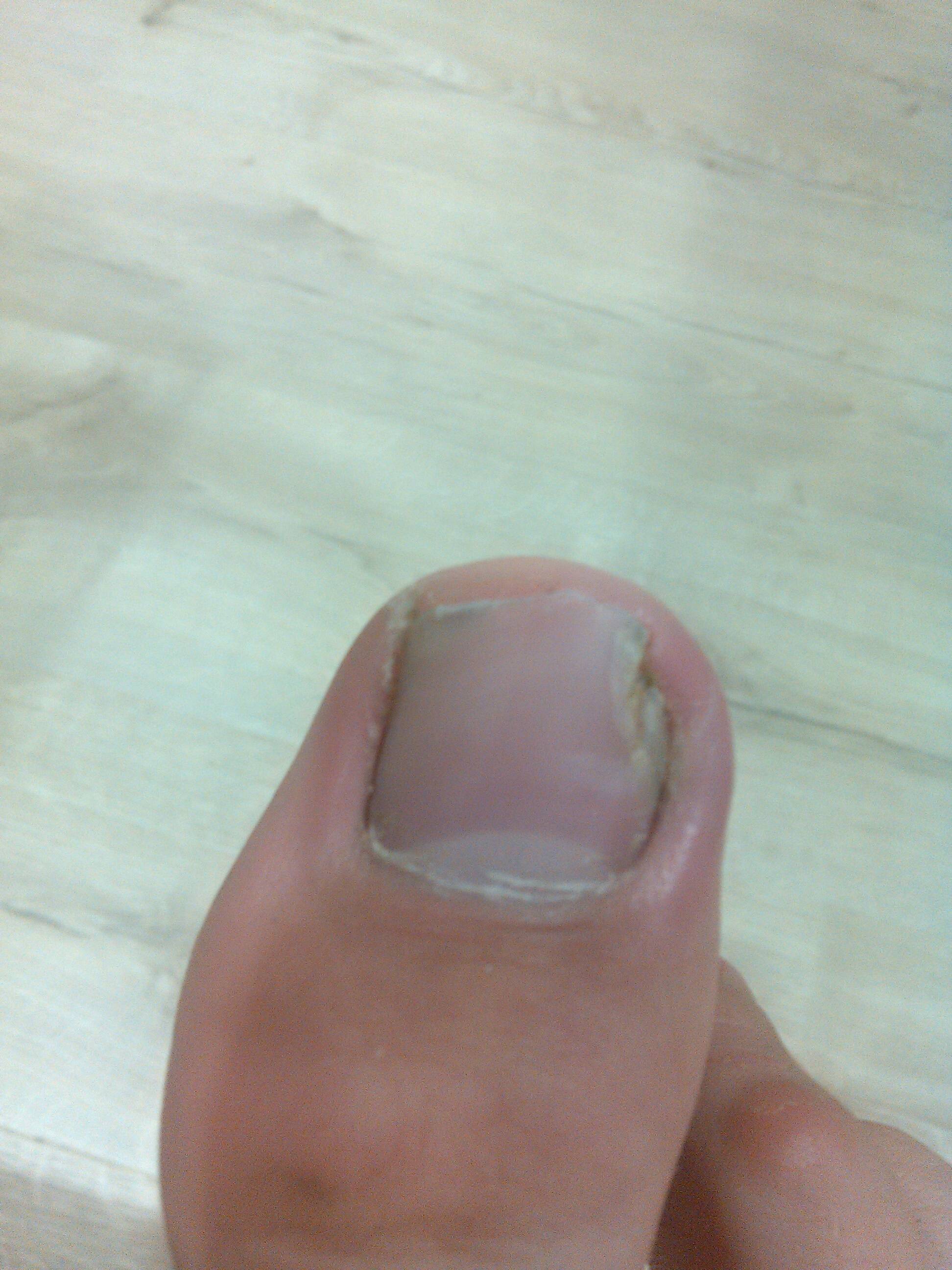
При I степени вросшего ногтя боковой край пластины начинает давить под край околоногтевого валика, мягкие ткани на давление реагируют разрастанием ткани, воспалением, покраснением, незначительным дискомфортом при ходьбе.
При II степени край ногтя уходит под валик, появляется утолщение и воспалением околоногтевого валика, возможно присоединение инфекции в виде покраснения, пульсирующих болей, припухлости, вплоть до появления гноя— гнойное воспаление околоногтевого валика.
При III степени ногтевая пластина глубоко уходит под валик, происходит деформация пальца из-за разрастания тканей околоногтевого валика с боковой стороны, образуется раневой дефект, который заполняется воспалительными тканями (так называемым «диким мясом»), создавая дискомфорт, боли, прилипания одежды к ране, рана легко кровоточит.
Так как гипергрануляция («дикое мясо») является раной, часто присоединяется местная инфекция, которая может перейти с бокового валика на задний валик (основание ногтевой пластины) -гнойный паронихий, сопровождающийся болью, покраснением и припухлостью обоих валиков. Затем он может распространиться на ткани пальца и вызвать панариций, а также воспаление лимфатических сосудов тыльной поверхности стопы и внутренней поверхности голени, или лимфатических узлов в подколенной или паховой области.
Лечение
В первую очередь проводится диагностика. Чтобы установить, нет ли серьезного воспалительного процесса или факторов, способных ухудшить состояние больного, проводят 2 анализа крови: общий и на глюкозу. Дело в том, что одна из причин склонности к врастанию ногтей – сахарный диабет. Если есть подозрения на наличие у больного грибка или других кожных заболеваний, назначают консультации дерматолога. Часто делают рентген стопы – чтобы увидеть максимально полную картину по поражению тканей, состоянию костной системы.
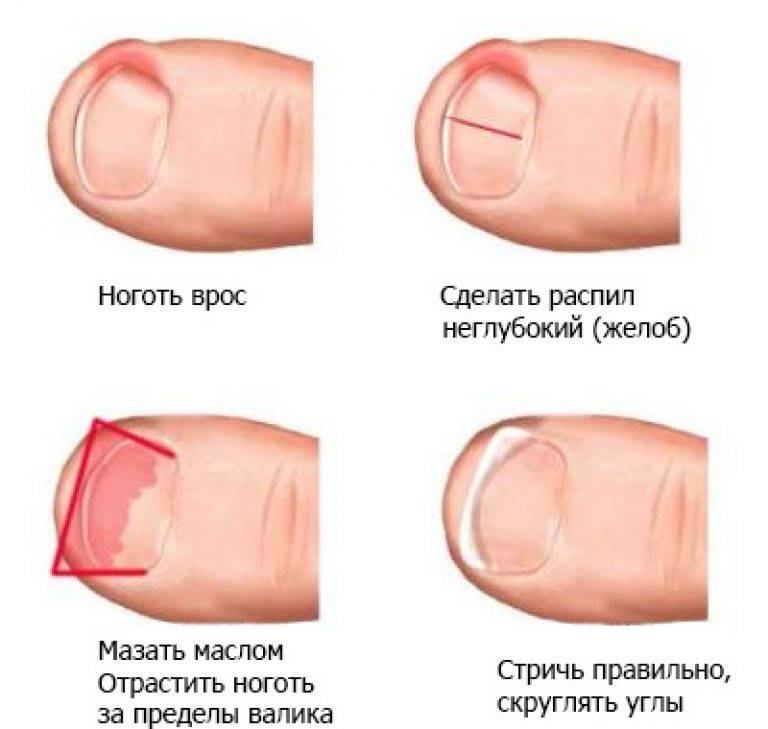
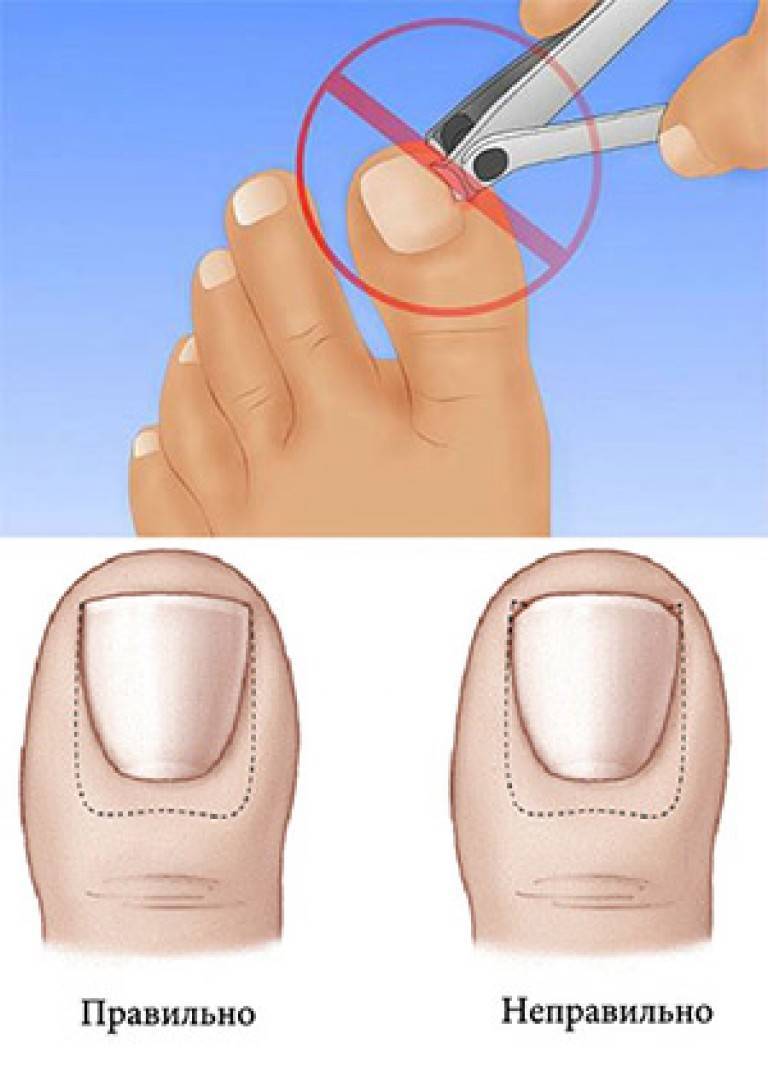
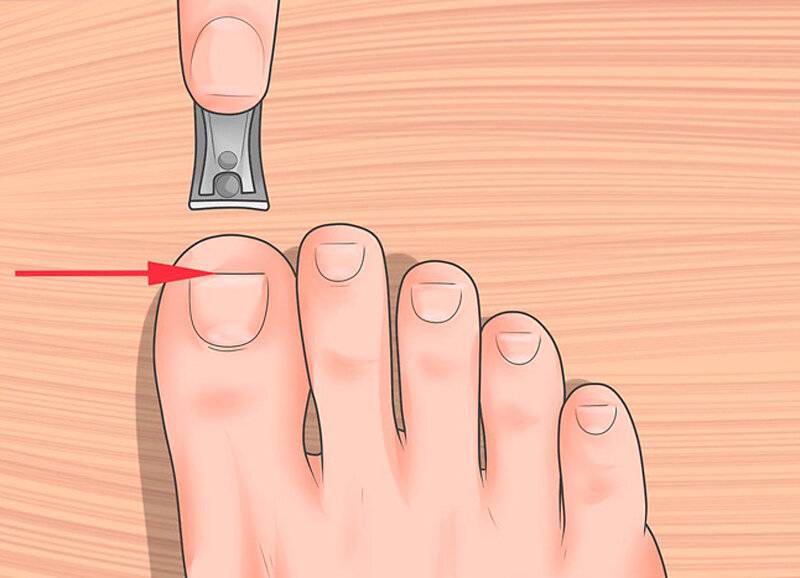
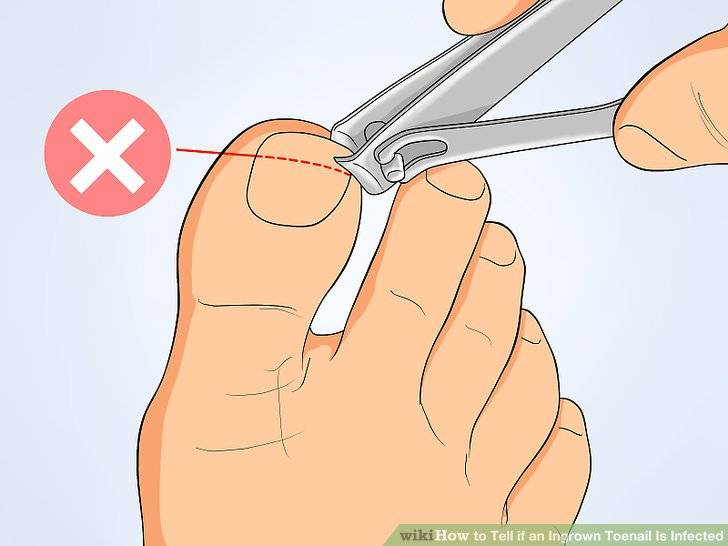
Как подстричь вросший ноготь на большом пальце, что делать, чтобы процедура не вызвала сильной боли? Лучше всего доверить эту задачу специалисту, чтобы не усугубить проблему. Врач проведет обезболивание и обработает палец ноги для защиты от заражения тканей. Опытный медик знает, как правильно сформировать край пластины при укорачивании вросшего ногтя, чтобы впоследствии проблема не усилилась. Бояться лечения в клинике не стоит, потому что боли в ходе процедуры вы не почувствуете из-за «заморозки» пальца, и потом она не будет такой сильной, как при воспалении из-за неправильной формы ногтевой пластины.
Специалисты красноярской клиники «Бионика» помогут вылечить любые заболевания, связанные с врастанием ногтя на ноге. Пациентам предлагается 2 способа хирургического лечения:
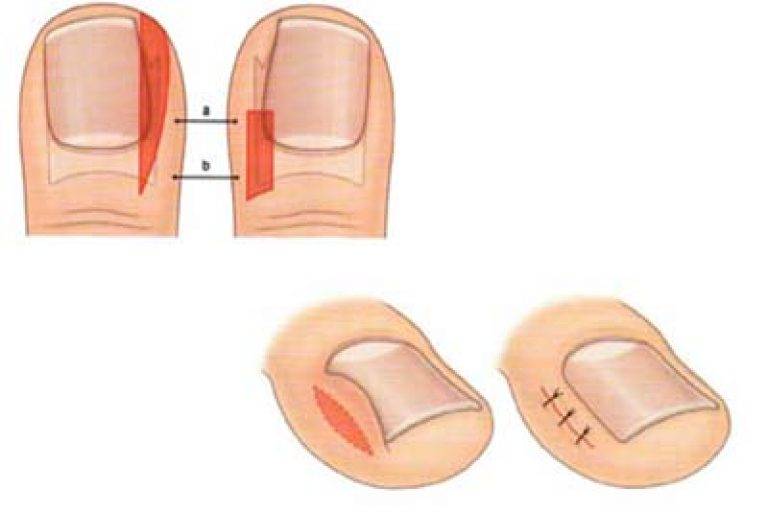
- удаление всей ногтевой пластины;
- пластика валика и краевая резекция ногтя.
В отдельных случаях пациенту назначается курс антибиотиков. Это случается, если есть риск заражения, усиления нагноения, повторного воспалительного процесса. Не следует пренебрегать такой профилактикой: принимайте все лекарства по рекомендации врача.Помните о грамотной профилактике врастания ногтей – правильной стрижке отросшего края пластины, ношении удобной, достаточно широкой обуви, соблюдении гигиены. Тогда риск рецидива сведется к минимуму.
Не совершайте ошибок при уходе!
Большинство ошибок связано с неправильным опилом края, уходом за кутикулой и травмах при удалении ороговелостей со стоп.
Рассмотрим ошибки подробнее.
Неправильная опиловка ногтей
Выбирайте профессиональные пилочки средней и мелкой зернистости. Не рекомендуются обычные металлические – они часто портят край ногтя и валик, а вызываемые вибрации иногда повреждают ложе и ногтевую пластину, приводят к образованию борозд.
Полируйте ногти только пилкой-бафом! Важно не слишком интенсивно полировать ногти. Интенсивная работа пилкой вызывает перегрев плаценты, что влечет целую цепочку изменений: от рубцевания мягких тканей до появления пигментации
Слишком частая полировка ногтей может привести к их сухости и растрескиванию.
…
Неправильный уход за кутикулой
Одна из самых частых ошибок – самостоятельное обрезание кутикулы на стопах. Работа с кутикулой на руках и ногах сильно отличается. Неправильное обрезание приводит к кератозу и даже деформации стопы.
Получите консультацию у подолога по правильному уходу. В большинстве случаев будет правильным доверить такой этап педикюра специалисту.
…
О гиперкератозе стоп
У здоровых стоп гиперкератоз отсутствует. Его причины лежат в неправильном образе жизни и уходовых процедурах.
Некоторые считают, что кожа на ступнях должна напоминать попку ребенка. И все же малыш не ходит на попе.
Кожа стоп тверже и плотнее в точках нагрузки, то есть на пятках, внешнем крае, под плюсневой костью и на подушечках пальцев ног. Это нормально! Чрезмерное удаление ороговевшего слоя провоцирует его более интенсивный рост – процесс ороговения ускоряется!
Профилактика гиперкератоза кожи стоп заключается в исправлении осанки, правильном выборе обуви и стелек.
Очень часто причиной кератоза пяток является неправильная обувь, особенно шлепанцы. Подошва шлепанец на каждом шагу ударяет по стопе, которая, защищаясь, ускоряет и усиливает процессы кератинизации.
…
Ванночки для ног не всегда полезны
Солевые ванны для ног могут быть вредны для людей с очень сухой кожей, похожей на пергамент. Под воздействием соли эпидермис подвергается дополнительной сушке, что еще больше ослабляет его защитные способности.
После купания особое внимание следует уделить тщательной просушке межпальцевых промежутков. Влажная кожа подвержена грибковым заболеваниям
Грибковые поражения на коже и ногтях пальцев ног легко заметить по характерным трещинам, красноте, скоплению множества мелких чешуек. Межпальцевой микоз чешется редко.
Симптомы патологии
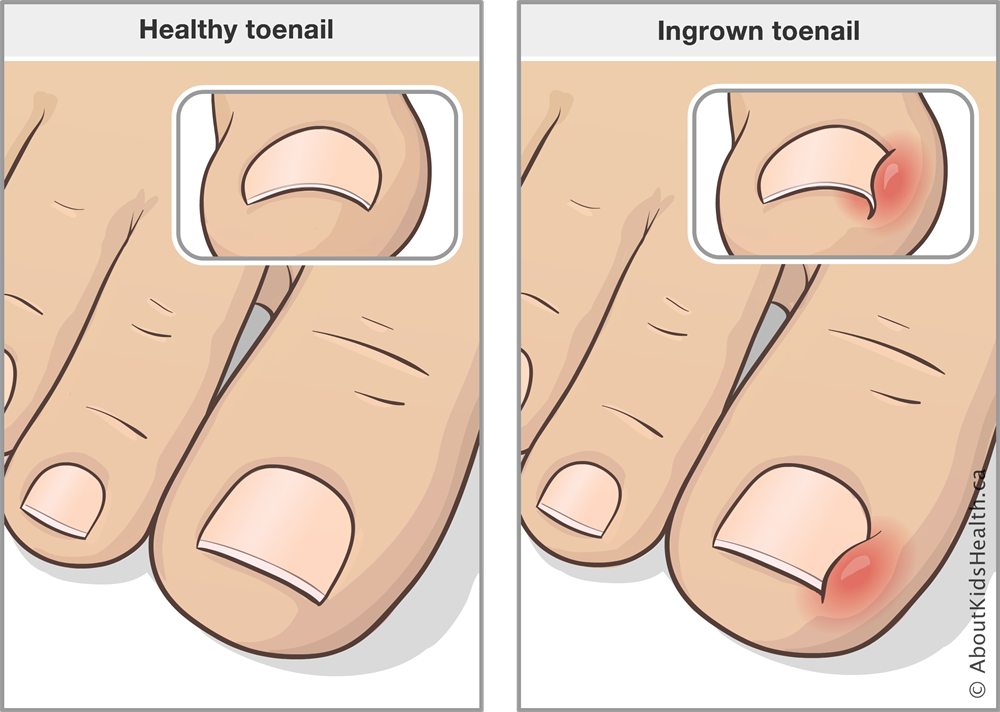
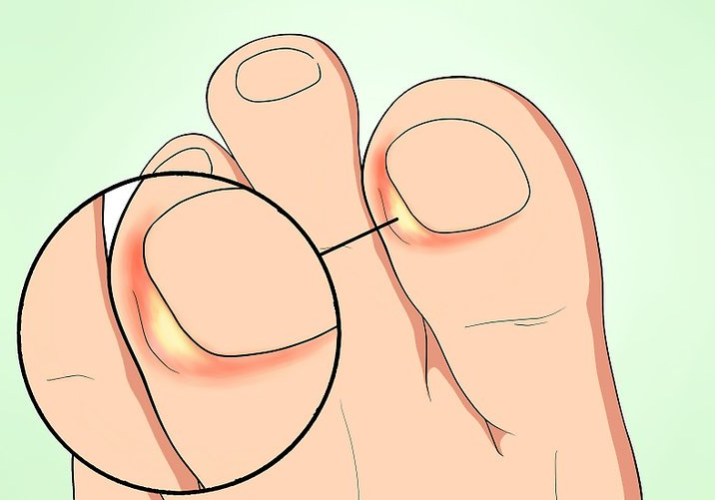
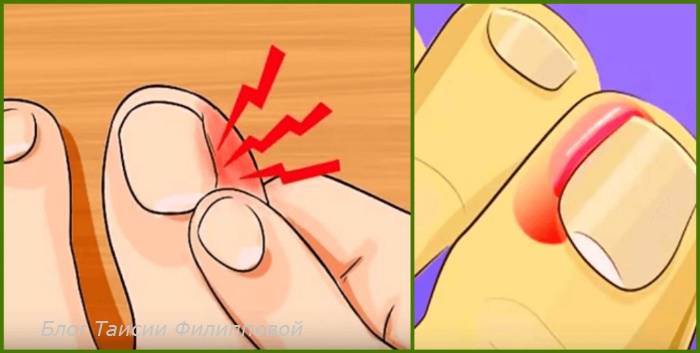
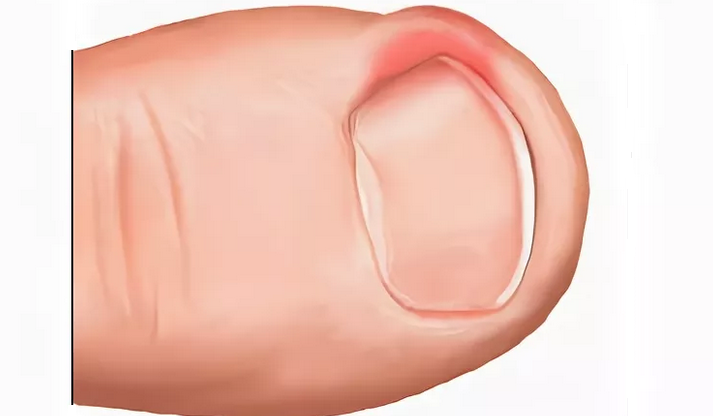
Как понять, что ноготь врос? У пациента появляются типичные симптомы заболевания:
- Интенсивный болевой синдром. Пациент ощущает выраженную боль в области ногтя, которая усиливается при ходьбе или надевании уличной обуви. Боль связана с протеканием воспалительного процесса, а тесная обувь усугубляет положение: пространство между пальцами уменьшается, и происходит давление на вросшую ногтевую пластину.
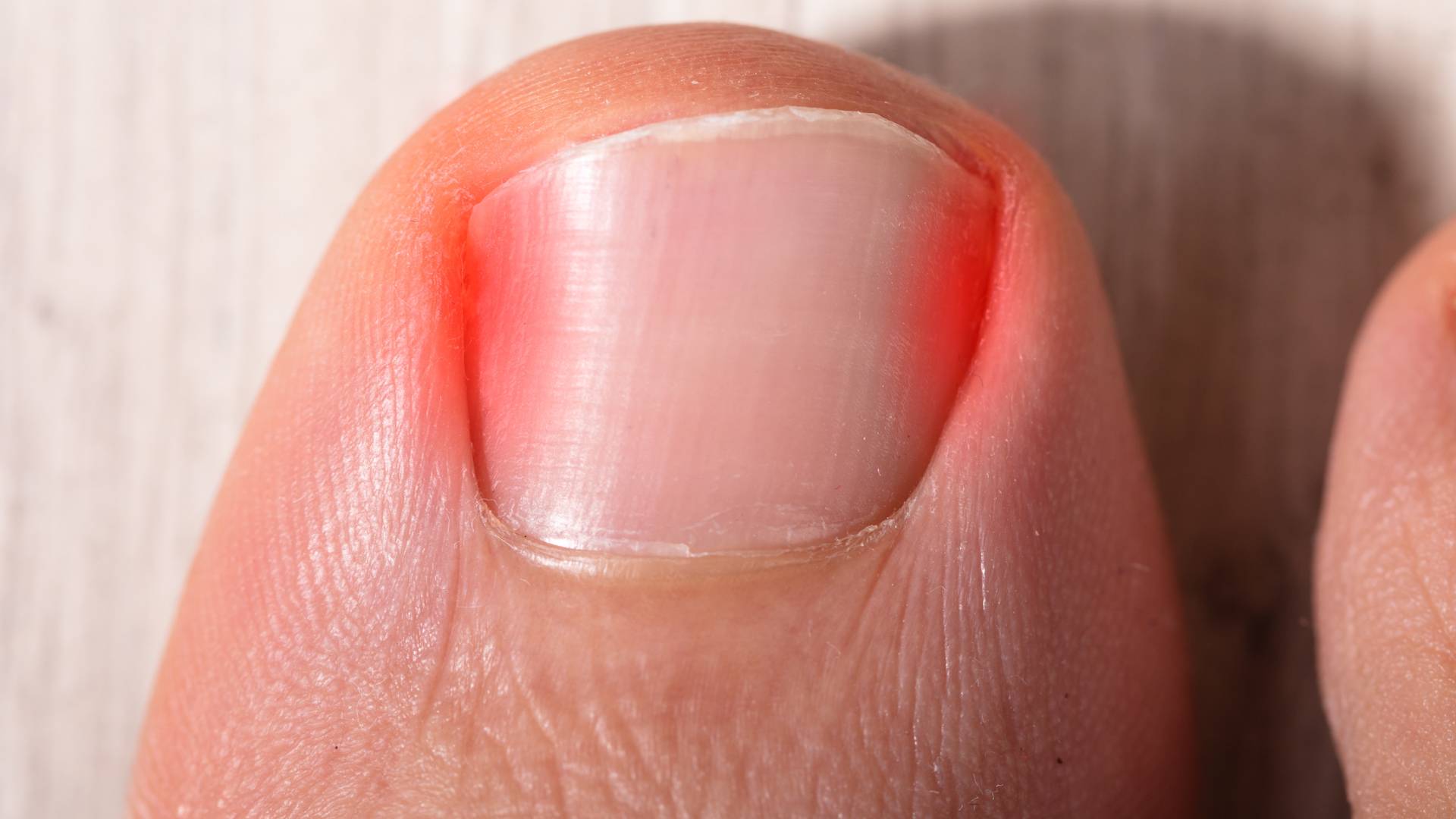
- Покраснение, отечность, яркая пульсация в области ногтя говорит о том, что необходимо срочное врачебное вмешательство: патология может осложниться инфекционным процессом.
- Гнойные выделения из-под ногтевой пластины — признак появления инфекции в очаге воспаления. Требуется срочная обработка вросшего ногтя и консультация врача.
- Формирование небольших язв. Язвы формируются, если вросший ноготь был травмирован или подвергся механическому влиянию (интенсивный удар или сильный ушиб).
- Рост патологических тканей вокруг ногтя — пациента должен насторожить этот симптом, потому что такая ткань по внешнему виду напоминает сырое мясо.
- Нарушение нормальной формы пластины. Ноготь может уменьшаться в длину, увеличивается его толщина, а мягкие ткани становятся более грубыми — эти признаки говорят о том, что болезнь приобрела хроническую форму.
Лечение можно провести терапевтическим путем, без операции, если вовремя обратиться к врачу. Доктора медицинского центра в Минске «Клиника в Уручье» помогут вам справиться с онихокриптозом быстро и безболезненно!
4.Лечение вросшего ногтя
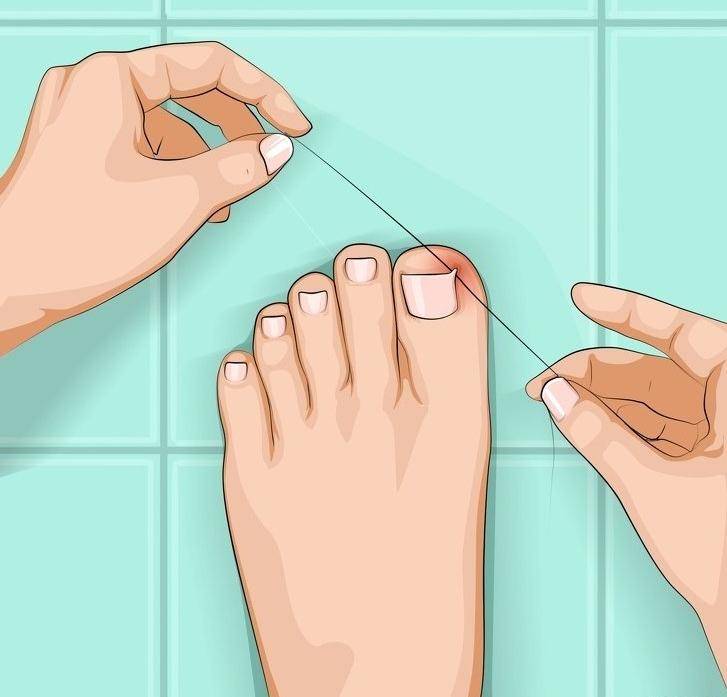
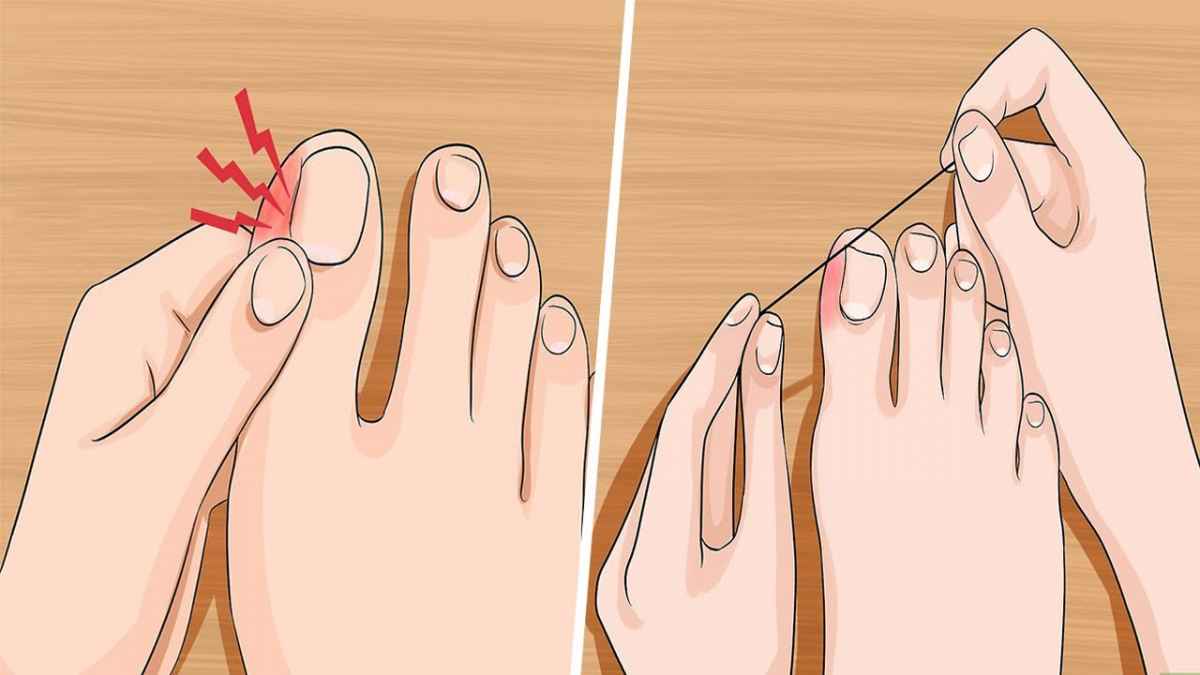
Чтобы облегчить боль, можно попробовать следующие шаги по лечению вросшего ногтя на ноге в домашних условиях:
- Подержите больной палец в теплой воде в течение 15 минут. Процедуру можно повторять 2-3 раза в день.
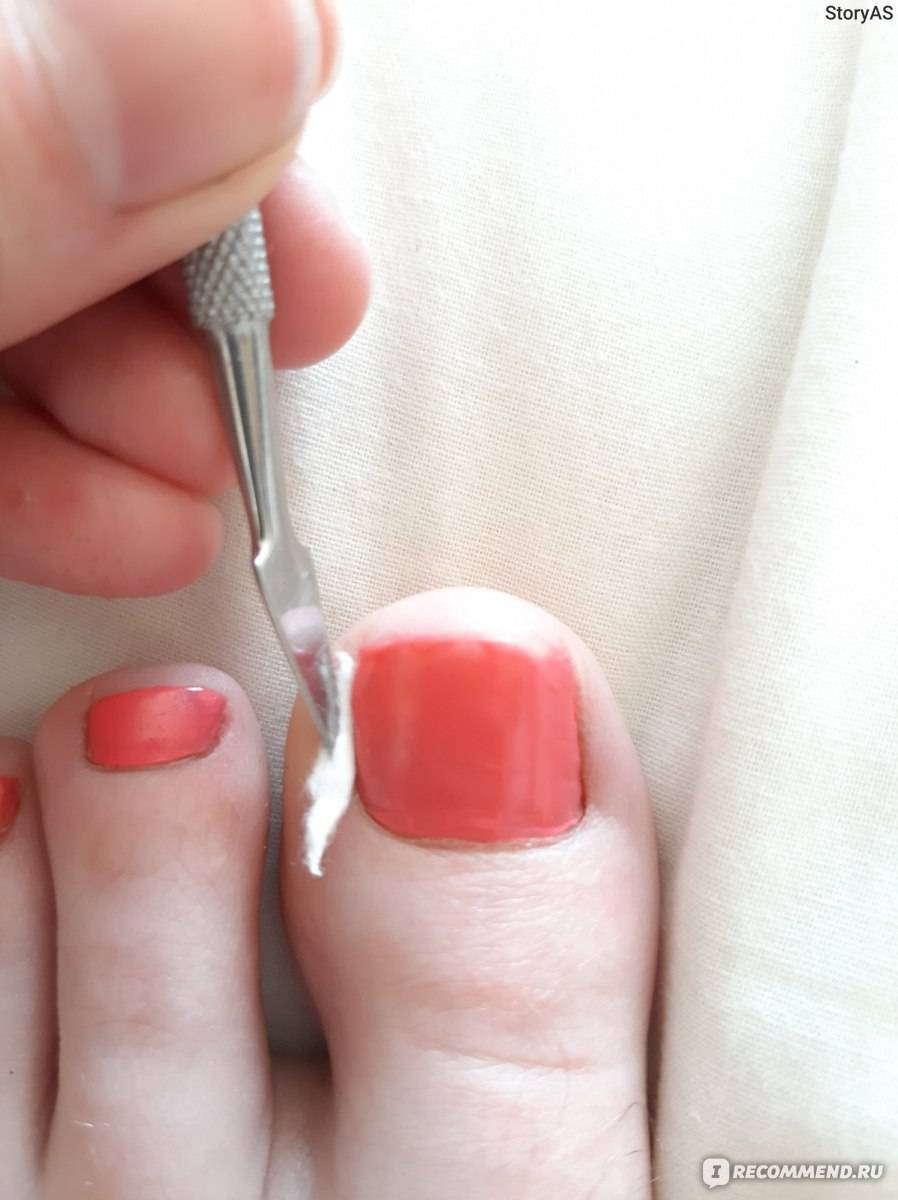
- Поместите небольшой кусочек влажной ваты под уголок вросшего ногтя. Это поможет приподнять его от кожи.
- Повторяйте ванночки и меняйте кусочек ваты каждый день, пока ноготь не отрастет настолько, что его можно будет правильно подстричь.
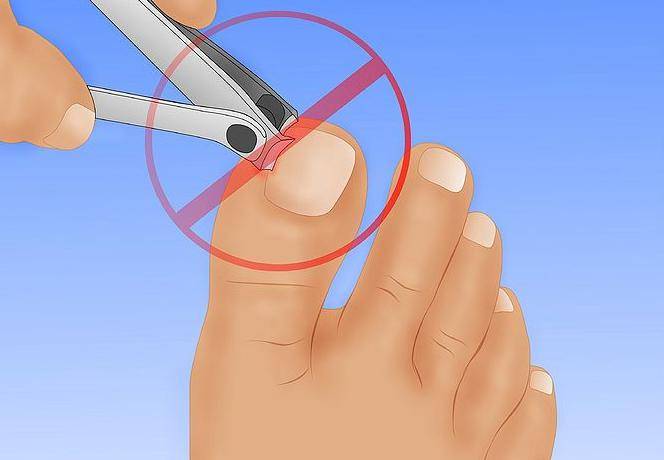
- Не используйте острые предметы (например, маникюрные ножницы), чтобы приподнять ноготь или убрать кожу под ним. Это может спровоцировать заражение.
- Не пытайтесь убрать гной, прокалывая зону воспаления иголкой или другим острым предметом. Это может только усилить инфекцию.
- Даже когда вросший ноготь на ноге и палец заживут, носите удобную обувь, которая не давит на пальцы.
Такие меры по лечению вросшего ногтя на ноге можно попробовать на протяжении трех дней. Если они не помогают, возможно, придется обратиться к врачу. И обязательно обратитесь к врачу, если вы заметили признаки инфицирования. Об этом может свидетельствовать боль, которая стала еще сильнее, чем до того, когда вы начали меры по лечению вросшего ногтя в домашних условиях. Палец может стать красным, теплым наощупь, опухшим. Из него может сочиться гной.
Для лечения вросшего ногтя на ноге с присоединившейся инфекцией врач может назначить антибиотики. Если проблема уже достаточно серьезная, может понадобиться операция, чтобы удалить вросший ноготь или его часть. Иногда для предотвращения врастания ногтя в кожу может быть удалена часть корня ногтя. Такая процедура называется абляция, но она требуется редко. Если же врач удалил ноготь или его часть, но не трогал корень, ноготь отрастет заново в течение нескольких месяцев.
После операции на вросшем ногте важно правильно ухаживать за проблемной зоной. Врач может назначить теплые ванночки, мази с антибиотиками
Как правило, во время заживания нужно носить повязку на пальце ноги, ходить в удобной и свободной обуви. Если палец болит, можно принимать обезболивающие препараты.
Методики протезирования
Существует несколько методик протезирования ногтей, специалисты по подологии клиники «Антуриум» в своей практике отдают предпочтение методикам с антимикозным (противогрибковым) действием. Таких методик две: протезирование гелем «Геволь» и протезирование «Клей» + Кополин.
Протезирование ногтей гелем «Геволь»
Гель «Геволь», благодаря своей уникальной формуле, является многофункциональным средством, рекомендуемым для лечения и профилактики грибковых заболеваний, а также для протезирования.
В процессе протезирования удаляются все нежизнеспособные, рыхлые ткани ногтя, а на их место кладется гелеобразный протез. Ногти после такого протезирования выглядят естественно. Вся процедура по времени занимает 1-1,5 часа в зависимости от объема поражения.
Поскольку противогрибковое лечение требует определенного времени (в среднем от 1,5 до 2 лет), замену протеза необходимо осуществлять 1 раз в 2 месяца и не позже (!), так как активные компоненты геля «работают» только в течение 60 дней!
Антимикозное (противогрибковое) протезирование не отменяет лечения у врача дерматолога-миколога! Важно знать, противогрибковые мази и лаки не проникают в ногтевую пластину, покрытую лечебным гелем, это следует учитывать вашему лечащему врачу при подборе терапии
Протезирование ногтей по методике «Клей + кополин»
Уникальность данной методики в том, что она восстанавливает функции ногтевого ложа в случае отслоении ногтевой пластины при небольших сроках отслоения (не более 6 месяцев). Такого показания больше нет ни у одного метода протезирования ногтей!
Главное, вовремя обратиться к специалисту – подологу за помощью! Лечение отслаивающейся ногтевой пластины, начатое с опозданием, может не оказать нужного терапевтического эффекта.
Кроме этого, данная методика протезирования «Клей» + Кополин может чередоваться с применением геля «Геволь» для восстановления пораженных грибком ногтей.
Выбор методики протезирования ногтей зависит от имеющейся патологии. Специалист – подолог в каждом конкретном случае подбирает адекватную тактику лечения. Прежде чем проводить процедуру протезирования ногтей, необходимо исключить противопоказания.
Противопоказания к протезированию ногтя:
- вросший ноготь;
- открытые раны и другие повреждения ногтевого ложа;
- острый гнойный воспалительный процесс на пальце (панариции);
- псориаз;
- аллергия на материалы для протезирования.
После протезирования ногти выглядят очень естественно и их можно покрывать лаком. Причем, на искусственном гелиевом покрытии лак держится дольше, чем на натуральных ногтях!
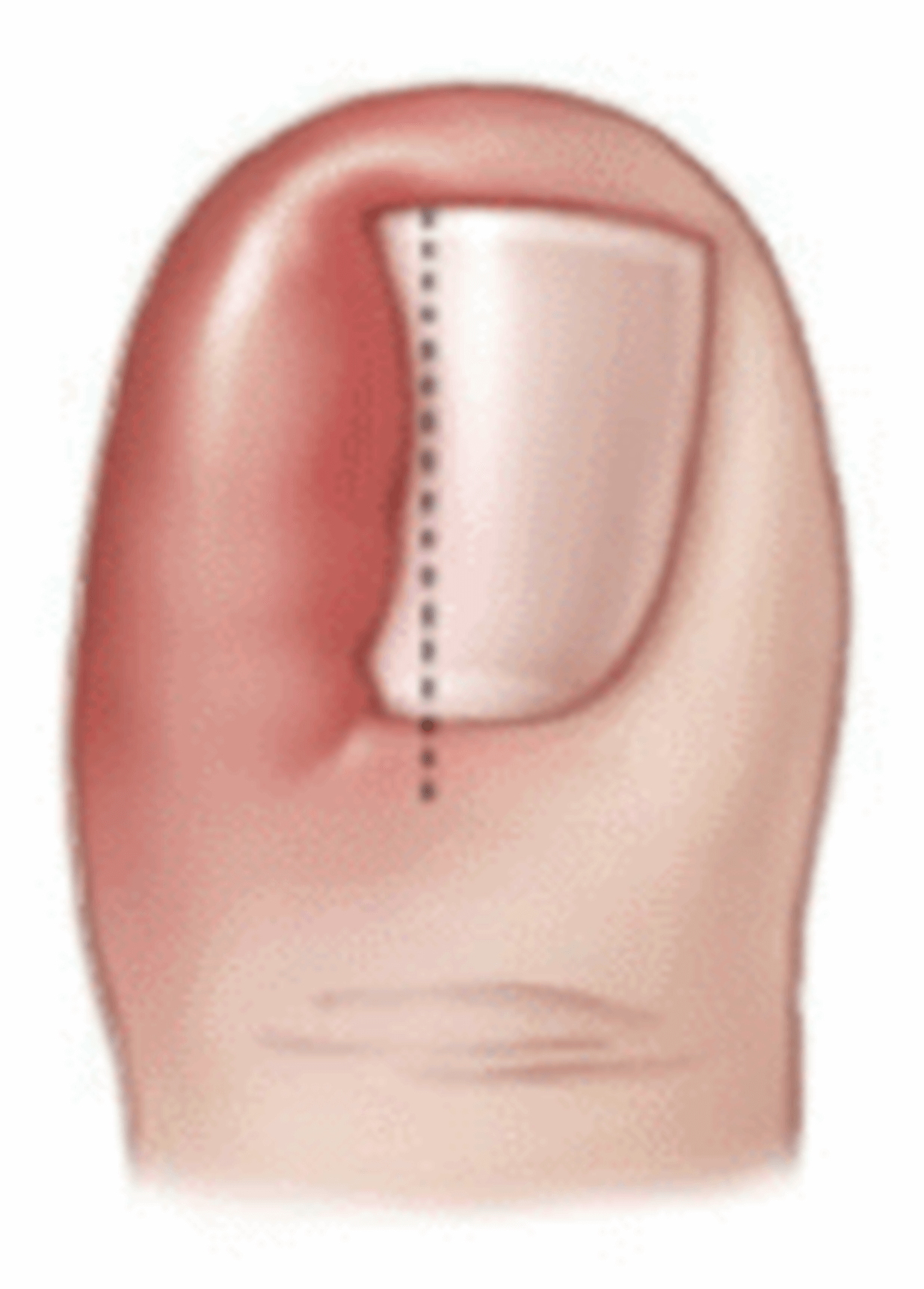
Причины
- Неправильный педикюр: срезание уголка ногтя в попытке сделать его край полукруглым, травматизация околоногтевого валика/ногтевого ложа педикюрными ножницами или другими инструментами при коротком обрезании ногтей, или срезании кутикулы околоногтевого валика.
- Особенности ногтевой пластины, в большинстве случаев врожденные, когда форма ногтя способствует патологическому давлению на околоногтевой валик.
- Травмы ногтевой пластины и мягких тканей ногтевой фаланги пальца.
- Онихомикоз (поражение ногтевой пластины грибком).
- Ониходистрофии: при определенных заболеваниях (врожденные аномалии, заболевания внутренних органов, кожные заболевания, иммунные заболевания, интоксикации, гиповитаминозы, увеличение в крови определенных минералов) происходит деформация ногтевых пластин, изменение структуры, толщины, формы, особенностей роста. Это связано с недостатком поступления питательных веществ (витаминов, белка, минералов, кислорода) к ногтевой пластине или, наоборот, интоксикацией веществами, например, мышьяком.
- Ортопедические заболевания стопы, в основном плоскостопие, которое приводит к деформации пальцев (вальгусной деформации первого пальца, то есть отклонение его ближе ко второму пальцу), что способствует сдавливанию бокового края пальца.
- Ношение неправильно подобранной, узкой обуви, когда происходит сдавление пальцев; ношение обуви с высоким каблуком также увеличивает нагрузку на передний отдел стопы.
- Неправильная биомеханика шага, когда при ходьбе или беге идет неправильное отталкивание первым пальцем.
Симптомы
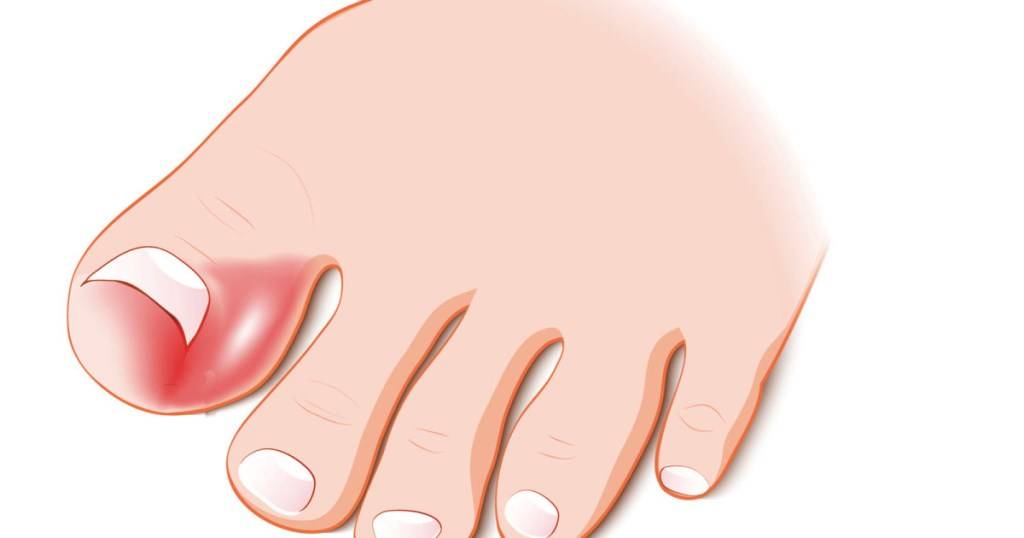
О врастании могут сигнализировать следующие признаки:
- резкая пульсирующая боль в пораженном пальце, которая усиливается при ношении обуви;
- «неправильный» вид пальца, ранки, пораженные участки кожи, напоминающие сырое мясо;
- деформирование ногтевой пластины, нагноение у ее краев, огрубение мягких тканей.
При подозрении на врастание ногтя необходимо сразу ликвидировать заболевание, поскольку в противном случае ситуация может ухудшиться, и лечение затруднится. Чем раньше начата терапия, те больше шансов обойтись без «радикальных» шагов вроде полного удаления ногтевой пластины на пальце. В самых тяжелых ситуациях инфекция от очага нагноения распространяется на весь организм, появляется жар, общее недомогание.
В каких случаях необходимо обратиться к хирургу
Показанием для хирургического вмешательства является врастание ногтевой пластины в околоногтевой валик и рецидивное течение болезни. Запишитесь на консультацию к хирургу, при появлении следующих симптомов:
- кожа вокруг ногтя покраснела, появился отек мягких тканей и боль;
- боль усиливается при нажатии на ноготь или палец, а также при ходьбе;
- нагноение и появление гнойного экссудата из-под ногтевой пластины;
- разрастание околоногтевого валика, нависание его края над ногтевой пластинкой.
Симптомы нарастают с прогрессированием патологического процесса. Не нужно мучиться от боли и пытаться избавиться от вросшего ногтя с помощью многочисленных народных методов. Пока вы будете экспериментировать, ситуация может повернуться в еще более сложную сторону, просто запишитесь на консультацию к хирургу – одна несложная безболезненная манипуляция и вы быстро забудете о такой проблеме, как вросший ноготь.
Подготовка, диагностика
Клиническая картина болезни достаточно специфична, что позволяет врачу поставить правильный диагноз при визуальном осмотре. Никаких дополнительных методов исследования, как правило, не требуется. Стандартная предоперационная подготовка предусматривает:
- анализ крови;
- если причиной врастания ногтя послужила грибковая инфекция, дополнительно проводится микробиологический анализ кусочка ногтя;
- при выраженном воспалении, если имеется подозрение, что патологический процесс затронул костные ткани, назначается рентген
Поскольку врастание ногтя в большинстве случаев сопровождается нагноением тканей, часто назначается антибиотикотерапия, для подавления инфекции и предупреждения возможных осложнений.
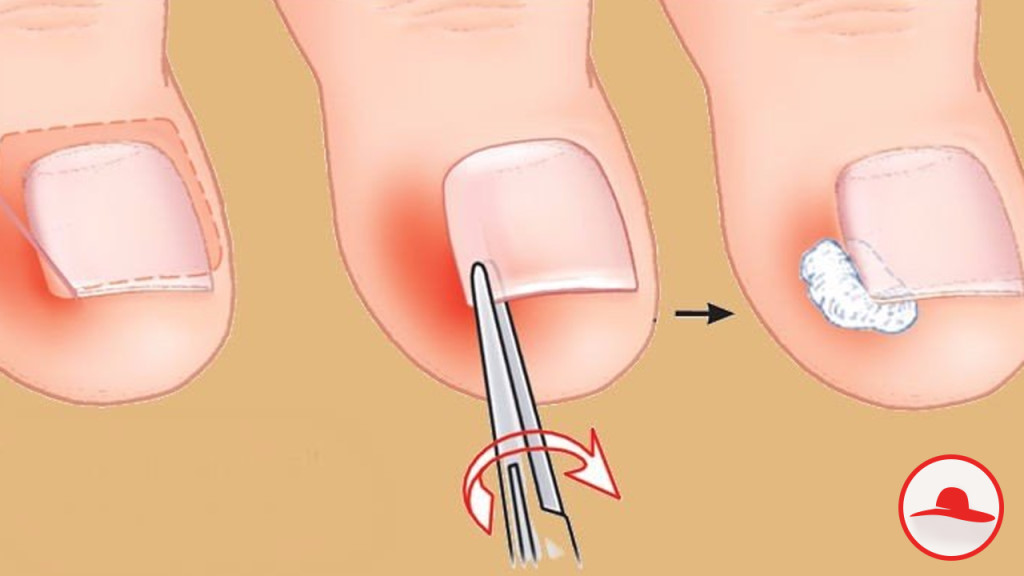
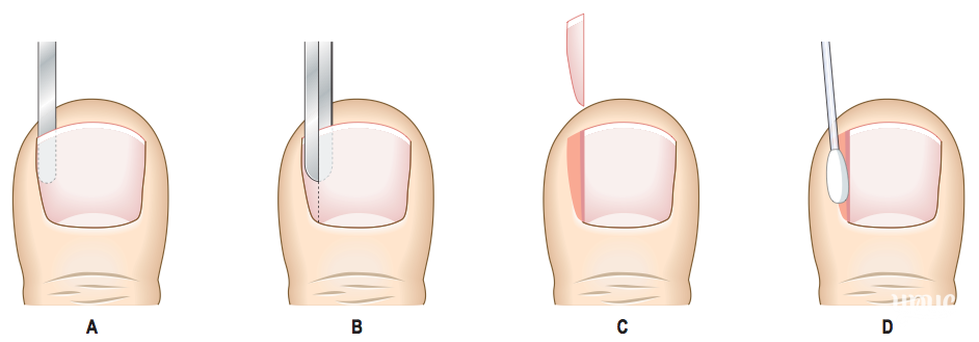
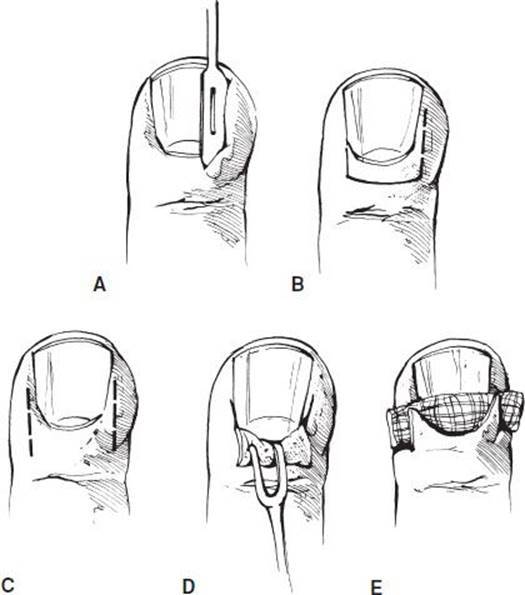
Как проводится операция
Удаление вросшего ногтя проводят под местной анестезией, поэтому, самое болезненное, что сможет ощутить пациент, это анестезирующий укол. Хирург отсекает вросшую ногтевую пластину, либо край пластинки и тщательно удаляет грануляционные разрастания, сформированные в зоне врастания ногтя. Здоровые ткани и ногтевое ложе остается незатронутым.
При необходимости выполняется иссечение околоногтевых валиков (в косметических целях). Полное удаление ногтевой пластины вместе с ростковой зоной применяется очень редко, лишь в случае сильного поражения ногтя грибком. Завершающим этапом является наложение стерильной повязки с антисептиком.
Классическая операция предусматривает ушивание раны – современные электро радиоволновые технологии позволяют обойтись без наложения швов. Операционная рана заживает под сформированной корочкой. Отсутствие шва обеспечивает хороший косметический эффект, никаких рубцов и шрамов в области вмешательства.
Заживление занимает от нескольких дней до 1-2 недель. Процедура занимает всего 20-30 минут, отличается малотравматичностью и минимизацией рецидивов в дальнейшем.
У вас есть вопросы?
С радостью ответим на любые вопросы
Координатор Татьяна
Особенности реабилитационного периода
Полное заживление длиться 1-2 недели, что зависит от объема вмешательства и применяемой оперативной тактики. В этот период необходимо тщательно защищать рану от инфицирования, регулярно менять повязки, используя назначенные хирургом антисептики и ранозаживляющие средства.
Показания к операции
Вам необходима профессиональная помощь при внедрении любого предмета в мягкие ткани на фоне травмы. Не откладывайте визит к хирургу, при возникновении следующих ситуаций:
- невозможность самостоятельно извлечь посторонний объект;
- развитие кровотечения на фоне повреждения сосуда инородным телом;
- при прощупывании места нахождения чужеродного предмета ощущается выраженная болезненность;
- в области участка внедрения объекта возник инфильтрат, воспаление или нагноение;
- рана не затягивается, сформировался гнойный свищ;
- в месте нахождения постороннего объекта отмечается потеря чувствительности.
Причины ребристых ногтей
Девушки часто пренебрегают состоянием здоровья натурального маникюра или педикюра,
особенно при появлении небольших косметических дефектов – например, когда появляются
бороздки на ногтях рук, которые не доставляют дискомфорта и болевых ощущений.
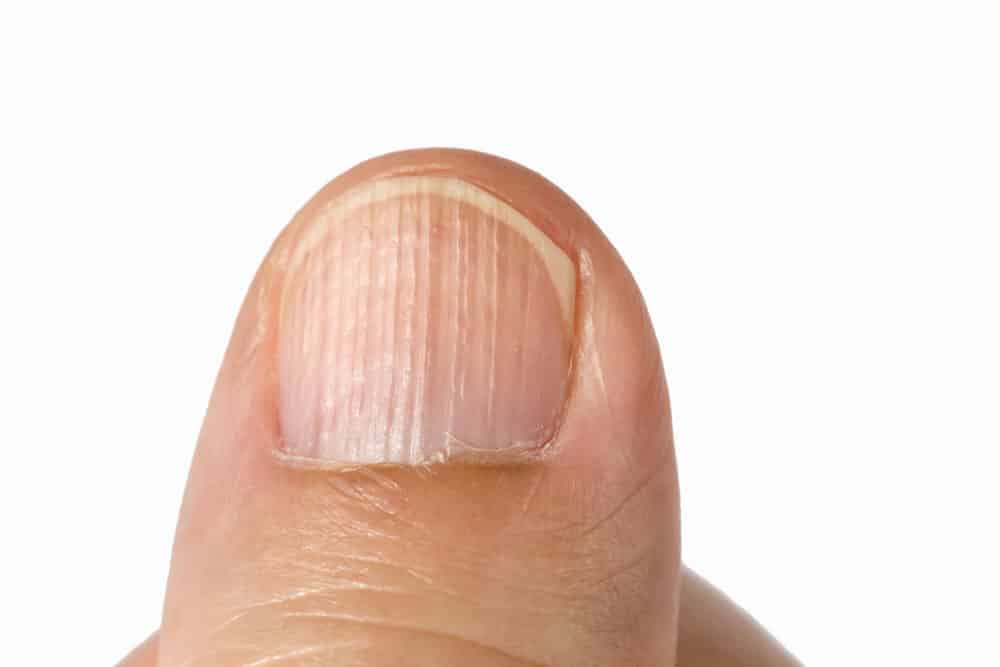
Если у вас появились ребристые ногти на руках, причины у женщин могут быть разные. Делятся
они на два типа: внутренние и внешние. Первые подразумевают наличие патологий и проблем с
здоровьем женщины, а вторые – связаны с агрессивным воздействием внешних факторов.
Есть два вида бороздок, проявляющихся на ногтях – продольные и поперечные. Продольные
бороздки на ногтях могут появляться даже на здоровой пластине из-за воздействия внешней
среды или недостаток витамины в структуре, однако поперечные борозды на ногтях более
опасны. Появляются они обычно из-за наличия серьезных патологий, поэтому начинать их
лечение нужно сразу.
Есть три основные причины, почему ногти на руках ребристые:
- Механическое повреждение ногтевого ложа;
- Сбои в организме девушки;
- Дисфункции органов, патологии.
Учитывать нужно все факторы, так как комплексное их воздействие на натуральный маникюр
может привести к его тотальной порче, постепенному разрушению.
Механические повреждения
Ногти ребристые чаще всего из-за того, что женщина неаккуратно обращается с ними. Травма
любого типа приводит к частичной деформации ногтевой пластины, из-за чего после ее получения
можно предвидеть возникновение подобной структуры.
Повреждение может иметь несколько видов:
- Защемление.
- Ушиб.
- Ожог.
- Ломка костной ткани.
- Грибковая инфекция.
Грибок – одна из распространенных причин того, что ноготки становятся ребристыми. Связано это
с тем, что заражение сопровождается еще многими признаками симптоматики: поверхность становится матовой, шероховатой, появляются неровности, ложе утолщается, образовываются
темные или светлые пятна.
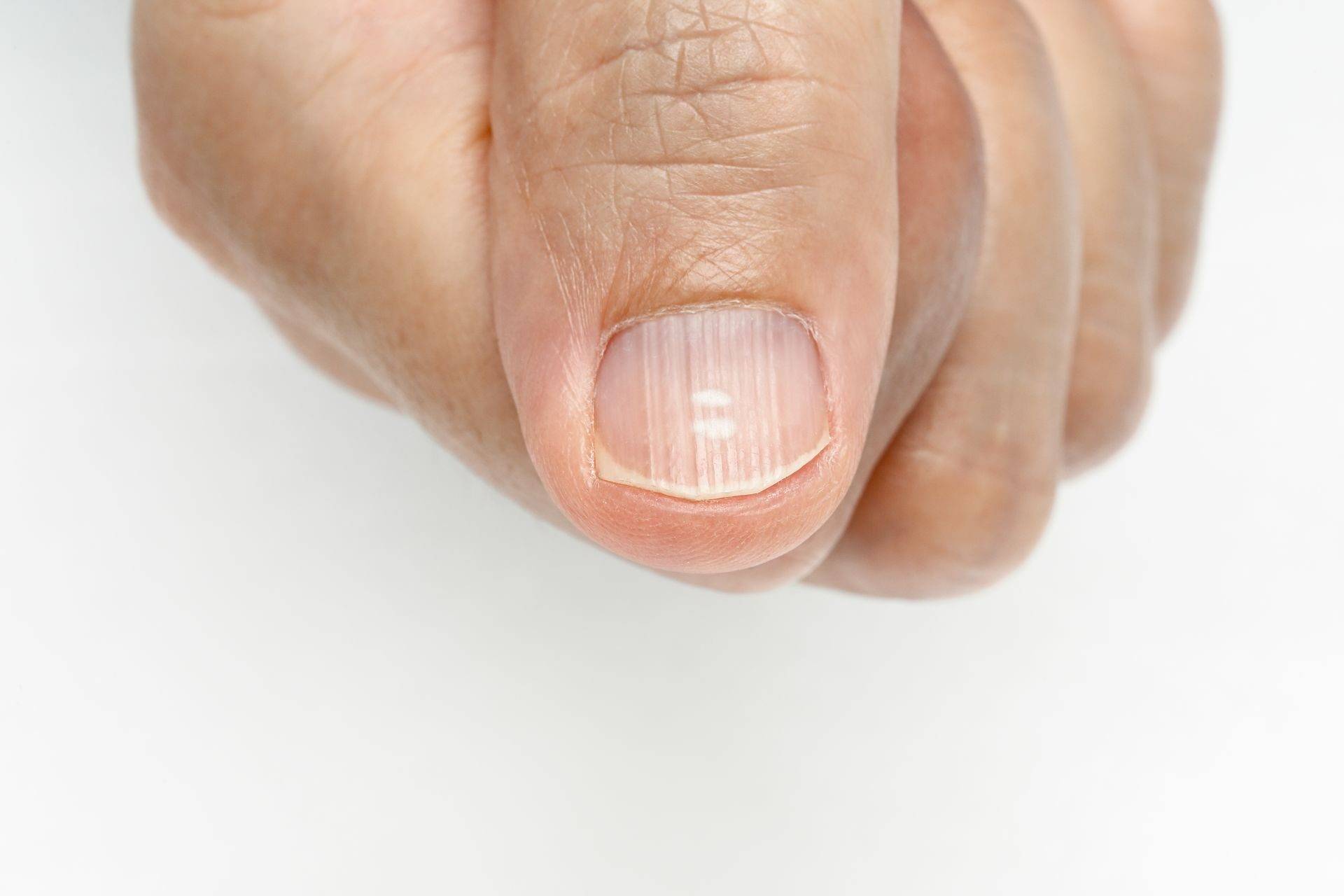
Также повредить палец можно при выполнении маникюра дома или в салоне при неаккуратном
использовании острых инструментов.
При сильной травме могут образовываться поперечные бороздки, которые могут привести к
сильной трещине, разделению ногтя на две части.
Сбои в работе организма
Поскольку в кончиках пальцев находятся нервные окончания, это зона напрямую связана со
здоровьем организма девушки, поэтому любые сбои и нарушения сопровождаются порчей
натурального маникюра.
Проблемы могут быть разными:
- Нарушение кровообращения.
- Понижение общего или местного иммунитета.
- Недостаток микроэлементов, витаминов в крови, матриксе.
- Гормональные сбои (например, во время критических дней, беременности или во время
периода лактации). - Инфекционные заболевания, сопровождающиеся воспалительными процессами.
- Длительный прием медикаментов, антибиотиков.
Интоксикация организма лекарственными препаратами встречается достаточно часто, поэтому
после перенесения серьезной болезни иммунная система девушки снижается, из-за чего
возникают проблемы с ногтями.
Заболевания
Особенно болезни или серьезные патологии в состоянии здоровья женщины могут привести к
ребристой структуре пластины.
Дисфункции органов и систем в организме сказываются на ухудшении общего состояния
здоровья, из-за чего для восстановления ребристой структуры ногтевого ложа, предварительно
нужно устранить проблемы со здоровьем.
Чаще всего повреждения появляются из-за факторов:
- Сахарный диабет.
- Нарушения в работе сердечно-сосудистой системы.
- Дисфункция щитовидной железы.
- Проблемы с эндокринной системой.
- Поражения ЖКТ, пищеварения.
- Гельминтоз.
- Псориаз.
Чтобы выяснить, нет ли проблем с состоянием здоровья, нужно обратиться к врачу, сдать
назначенные анализы. Только так вы сможете полностью исключить риск негативных
последствий.