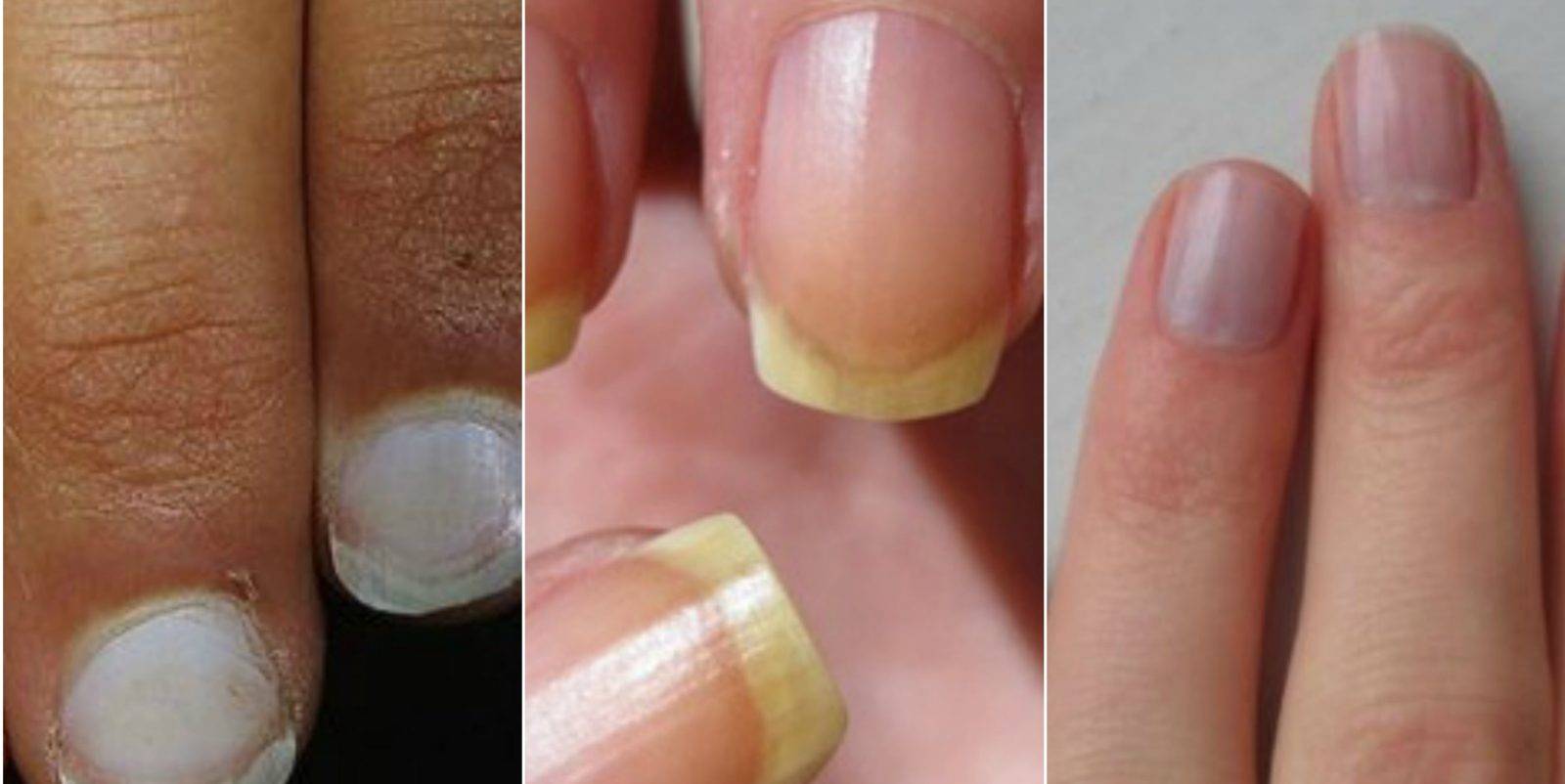
Желтизна ногтей при беременности
Период беременности характеризуется большими изменениями в организме женщины. Зачастую они обусловлены дестабилизацией гормонального фона. Это оказывает негативное влияние на состояние ногтей. Они не просто ломаются, но и желтеют. Следует проконсультироваться с врачом для исключения заболеваний, которые также провоцируют изменение цвета ногтей.
Своевременная диагностика позволит выявить истинные причины дисхромии.Из-за скачков гормонов ногти беременных женщин могут приобретать коричневатый оттенок.
По результатам анализов лечащий врач назначает лечение. Круг специалистов, определяющих суть проблемы:
- дерматолог;
- гинеколог;
- миколог.
Терапия для беременных пациенток проводится с применением щадящих средств. Если причиной пожелтения пластин является нарушенный гормональный фон, то проблема со временем решится сама собой.
Другие причины
Кроме перечисленных болезней, лаков, возрастных изменений, вредных привычек пожелтение ногтей вызывают:
- прием некоторых лекарств (тетрациклиновые, хинолоновые антибиотики, препараты мышьяка, каротина, акрихина);
- неполноценное питание, недостаток витаминов, минералов;
- воздействие ультрафиолетового излучения или применение автозагара, когда средство попадает на пальцы в область кутикулы;
- генетические особенности, когда у всех в семье ногти с желтым оттенком;
- употребление кофе, крепкого черного чая в больших количествах;
- контакт с моющими, чистящими составами для уборки или мытья посуды без защиты рук перчатками.
Лечение питириаза
Когда у пациента диагностирована болезнь Жибера, дерматолог разрабатывает индивидуальную схему лечения, чтобы избежать опасных осложнений. Существует мнение, что розовый лишай пройдет самостоятельно через несколько недель. В результате появляются осложнения, и пациент приходит к дерматологу с запущенной формой заболевания.
Медикаментозное лечение включает назначение следующих препаратов:
- антигистаминные средства, избавляющие пациента от кожного зуда, отеков и покраснений на теле
- кортикостероидные, десенсибилизирующие и противозудные мази
На пораженные кожные покровы наносят и слегка втирают лечебные составы, содержащие бетаметазон, гидрокортизон и пр. Медикаменты устраняют высыпания, избавляют от шелушения, эффективно восстанавливают кожу. - подсушивающие средства, содержащие цинк, для ускорения заживления кожных покровов
- антибиотики широкого спектра действия показаны в случаях, когда к розовому лишаю присоединяется бактериальная инфекция
Самостоятельно начинать прием антибактериальных препаратов недопустимо, так как они подбираются индивидуально с учетом лабораторных анализов. - противогрибковые лекарства: назначают препараты, содержащие клотримазол и другие активные вещества, местно в виде гелей и мазей
- противовирусные лекарства, содержащие ацикловир и другие активные компоненты
Проведенные дерматологические испытания подтвердили, что если с первых дней назначать противовирусные средства в сочетании с антибиотиками, то пациент быстро восстанавливается. - нейтральные водно-взбалтываемые препараты
Дерматологи назначают пациентам с розовым лишаем аптечные болтушки, содержащие оксид цинка, ментол и анестезин. Данные средства снимают зуд и болезненность поврежденных участков и ускоряют выздоровление. - йод – средство агрессивное, но крайне эффективное
Травмированные кожные покровы обрабатывают йодом утром и вечером. Первоначально кожа начинает активнее шелушиться, но потом на ней не остается лишних чешуек. Не все специалисты рекомендуют своим пациентам прижигать поврежденные участки йодом, так как при неправильном использовании этот препарат может навредить.
Рекомендации для пациентов
В период лечения пациенту рекомендовано придерживаться следующих рекомендаций:
- Соблюдать гипоаллергенную диету: отказаться от орехов, цитрусовых, шоколадок, меда и пр. Из меню должны быть исключены продукты, в составе которых присутствуют искусственные красители. Стоит ограничить употребление жареных блюд, газированных напитков, фаст-фуда, крепкого алкоголя и кофе.
- В разумных пределах ограничить водные процедуры, отдать предпочтение душу.
- Отказаться от использования агрессивных гигиенических и косметических средств для тела. Гели и другие моющие средства не должны пересушивать кожу.
- Отдать предпочтение нательному белью из натуральных тканей.
- Умеренные солнечные ванны – ультрафиолет помогает кожным покровам быстрее восстановиться.
- Соблюдать рекомендации дерматолога, наносить на кожу только средства, рекомендованные специалистом.
- Народные средства можно использовать только после консультации с лечащим врачом.
Прогноз
Болезнь Жибера успешно лечится: через несколько недель исчезают зудящие розовые пятна и другие симптомы болезни. В случае осложнения грибковыми или бактериальными инфекциями, выздоровление может наступить не раньше, чем через два месяца. У человека, переболевшего розовым лишаем, нет стойкого иммунитета, и существует риск снова заболеть
Пациентам, склонным к аллергии, важно правильно питаться, укреплять собственный иммунитет и придерживаться здорового образа жизни. Никогда нельзя забывать о правилах личной гигиены, использовать только собственные гигиенические принадлежности
Это необходимо, так как в исключительных случаях питириаз может передаваться через них.
- Грибок ногтевых пластинок
- Атопический дерматит
Симптомы постхолецистэктомического синдрома
По своей сути ПХЭС является следствием операции по резекции (удалению) желчного пузыря. Это значит, что после
резекции у пациента могут проявиться неприятные симптомы, такие, как:
- диспепсия или нарушение нормальной деятельности желудка, проявляющееся в виде горечи во рту, тошноты, вздутия
живота и расстройства кишечника; - боль в правом подреберье с переходом в правую ключицу или плечо. Интенсивность боли может быть разной, от
невыраженной ноющей до острой жгучей; - общая слабость, бледность кожи (появляется на фоне плохого всасывания пищи и развивающегося витаминного
дефицита).
При ПХЭС возможны и другие симптомы, обусловленные обострившимися болезнями:
- обострение холангита – воспаления желчных протоков – выражается в длительно сохраняющейся температуре в пределах
37,1—38,0 °C; - Холестаз (застой желчи в ткани печени) может давать выраженную желтуху2.
Какие заболевания деформируют ногти
Ногти деформируются практически при любом заболевании, но самые большие повреждения наносят следующие:
- Красный плоский лишай. В некоторых случаях встречается красный плоский лишай, поражающий только ногти. Ногти тусклые, тонкие и легко расслаиваются.
- Псориаз. Практически в половине случаев мы наблюдаем поражение ногтей. Обычно симметрично поражаются ногти на руках.
- Лейконихия чаще всего является следствием травмирования ногтей при маникюре или под воздействием химических веществ. На ногтях появляется множество белых пятнышек или поперечных белых полос. Поражается обычно одна сторона ногтя.
- Экзема ногтей. Чаще всего изменяется форма ногтя, ногтевая пластина становится тусклой, ноготь становится шероховатым, шелушится, расслаивается. На поверхности появляются поперечные полосы. Цвет ногтя – грязно-серый. Ногти становятся ломкими и, зачастую, отслаиваются (отваливаются) от ногтевого ложа.
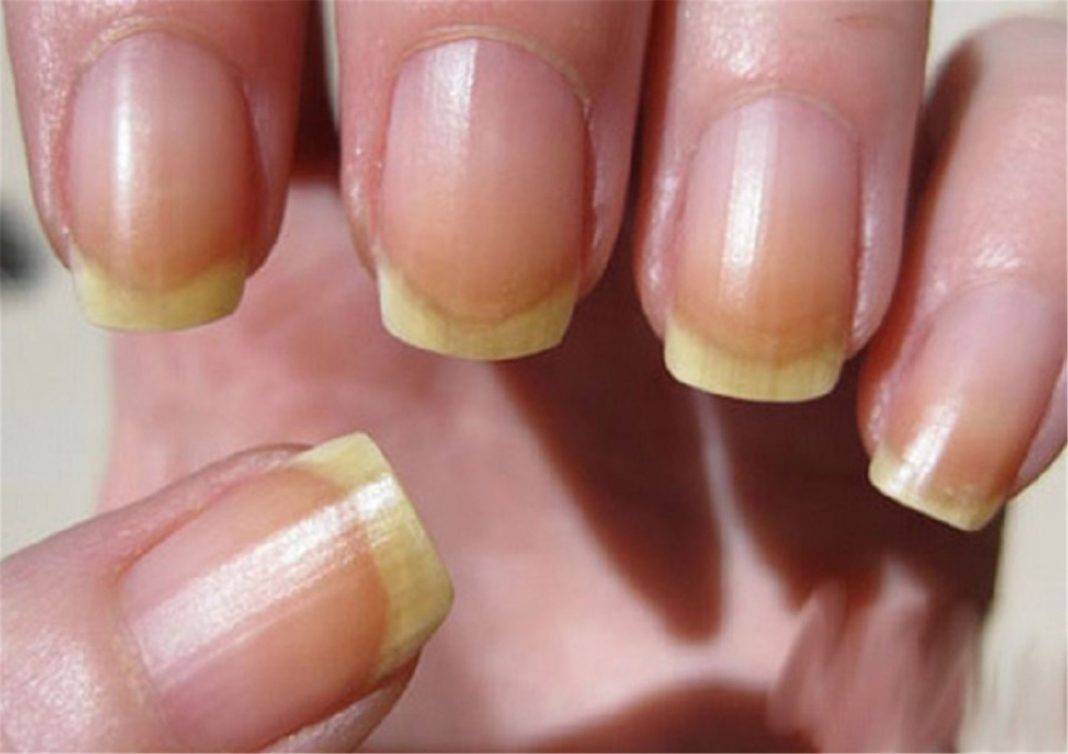
Методы избавления от желтизны ногтей
Желтые ногти на руках, как на фото ниже, все это последствия некачественного маникюра.
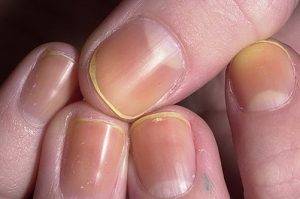
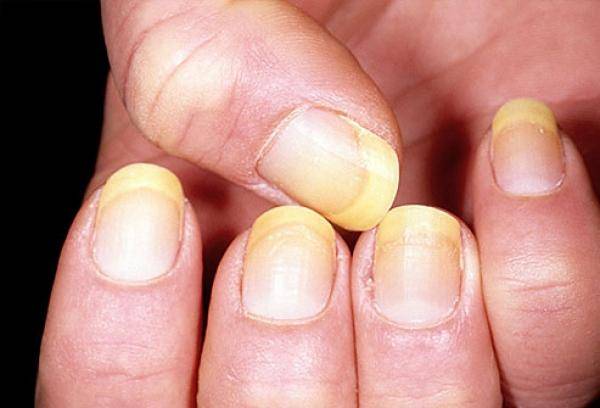
Изменение цвета ногтевой пластины после применения шеллака
К счастью, избавиться от этой проблемы несложно даже в домашних условиях. Более того, народные средства, самые эффективные и самые безопасные. Рассмотрим каждый способ по отдельности:
Механические воздействие на ногтевую пластину
Иногда, чтобы снять нежелательный эффект желтизны достаточно всего лишь снять верхний слой ногтя. Для этого можно использовать:
Зубную пасту. Достаточно нанести тонкий слой на каждый ноготок и пройтись по ним зубной щеткой. Вы удивитесь, но этот нехитрый способ поможет отбелить ноготь.

Зубная паста отлично отбеливает ногти
Использование скраба в виде того же зубного порошка, соды или косметический скраб также поможет деликатно снять верхний слой ногтя.

Скраб для ногтей
Подпиливание ногтя бафом очень мелкой абразивности тоже один из вариантов и, как правило спасает, если степень проникновения пигмента более глубокая. В данном случае стоит действовать предельно аккуратно и без лишнего фанатизма, дабы не истончить пластину и не приобрести дополнительную проблему в виде желтых пятен из-за образования подногтевого мозоля.

Спиливание верхнего слоя ногтя
Лечебные ванночки
Если проблема зашла «вглубь ногтя» стоит прибегнуть к отбеливающим ванночкам. Основными ингредиентами в данном случае станут сок лимона, яблочный уксус, перекись водорода, масло чайного дерева, морская соль, сода, ромашка, календула, чистотел и др.

Отбеливающие ванночки
Ванночки должны быть теплыми, желательно даже немного горячими, чтобы вещества смогли проникнуть в пластину ногтя. Вся процедура составляет в среднем 10-15 мин. Периодичность выполнения – 1 раза в два дня. Длительность лечения – 2 недели.
Вот некоторые варианты отбеливающих ванночек.
- Вам понадобятся 3 чайных ложки морской соли, сок половинки лимона и масло чайного дерева (5 капель). Все это растворить в 0,5 литра горячей воды (насколько руки терпят).
- Берем 2 столовых ложки подогретой на водяной бане оливкого масла, кашицу одного натертого сырого картофеля, пол чайной ложки 3% перекиси водорода.
- Еще один вариант по 3 чайных ложки соды и морской соли растворить в 0,5 литров отвара ромашки.
В выборе ингредиентов для ванночек вы можете варьировать. Но помним, что в состав должна входить какая-либо слабая кислота (лимон или яблочный уксус), антисептик (ромашка и т.п.), укрепляющее вещество (соль) и смягчающее средство (косметическое или эфирное мало, либо сода). Не стоит перебарщивать с ингредиентами.
Отбеливание фруктовыми кислотами
Кислоты дают более быстрый результат, чем ванночки и менее травмирующий, чем механическое воздействие. Для отбеливания подходят кислые фрукты и ягоды – лимон, красная смородина, клюква, ананас и др. Пожалуй, самый доступный и самый действенный – сок лимона. Достаточно протереть долькой лимона ногти и оставить и не смывать его в течение 5 минут. Затем смыть сок с ногтей под проточной водой и нанести питательный крем.

Лимон обладает хорошими отбеливающими свойствами
Ну, и напоследок, помните – желтизна сойдет и сама с собой, как только полностью отрастет ноготь. Два месяца – и вы можете забыть о проблеме.
Как видите, проблема желтых ногтей, если это не связано с серьезными проблемами вашего здоровья, решаема. Главное – не запускать ее до критичного состояния.
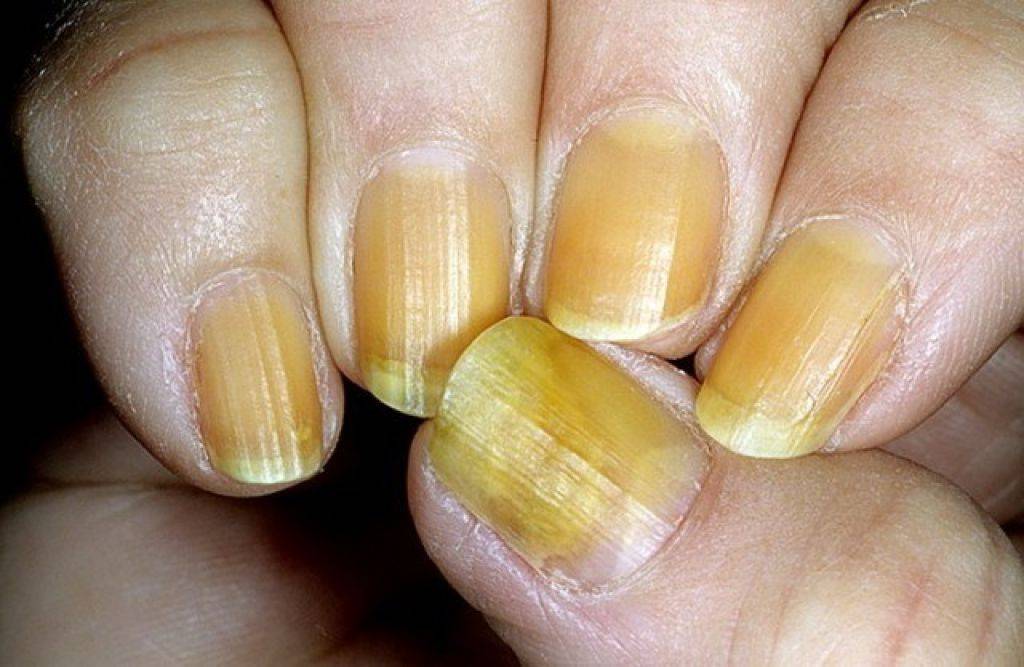
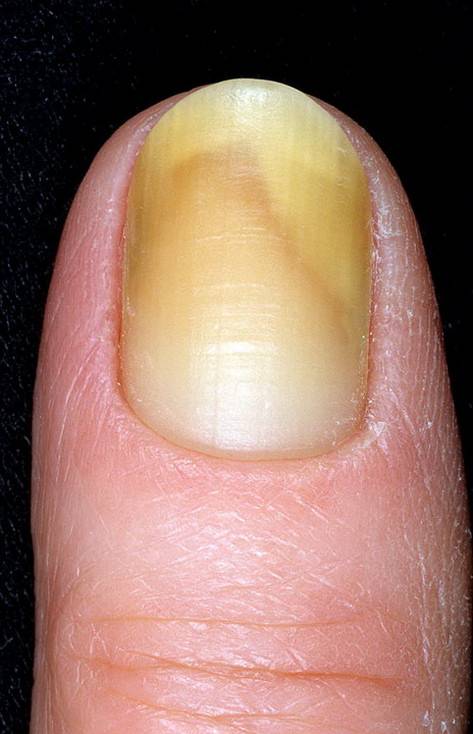
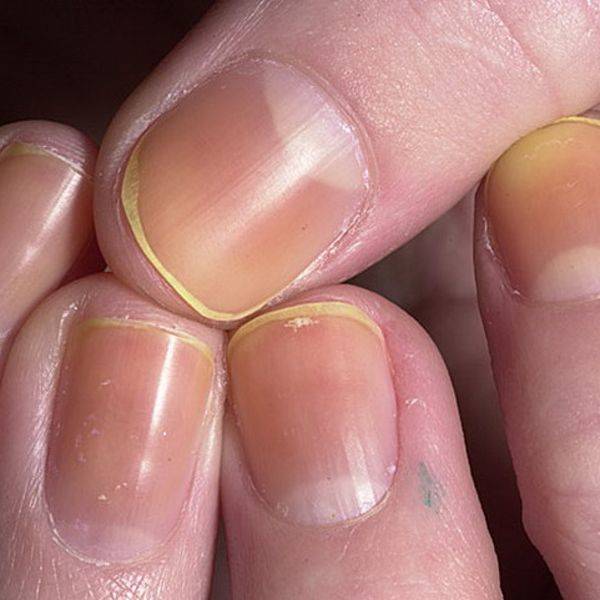
Причины пожелтевших ногтей
Поставить точный диагноз сможет только врач после проведения ряда исследований. Желтизна пластин указывает на наличие в почках песка, камней, поражение организма гепатитом, другие нарушения функциональности печени. Чаще всего такие патологии сопровождаются желтизной белков глаз. Цвет глазного яблока не меняется, в отличие от ногтей, при наличии проблем со стороны сердечно-сосудистой и эндокринной системы.
Если желтизна пластин связана с грибковой инфекцией, то выявить патологию можно по сопутствующим признакам:
- пятна или деформации на ногтях;
- специфический запах;
- расслоение пластины.
Медлить с походом к врачу нельзя, отсутствие адекватного лечения приводит к потере ногтя. Среди причин, приводящих к появлению желтизны на ногтях – нехватка витаминов Д и Е.

Восстановить природный цвет ногтей можно путём проведения косметических процедур. Данный способ подходит для решения случаев, не связанных с серьёзными нарушениями здоровья. Причинами образования желтизны являются внешние факторы:
- курение;
- частое нанесение лака и других декоративных покрытий на ногти;
- использование чистящих средств, в состав которых входят агрессивные химические вещества.
Пожелтение ногтей на фоне курения обусловлено воздействием вредных смол и прочих соединений, присутствующих в табаке.
Самыми безобидными причинами является контакт с красящими продуктами. К примеру, молодыми грецкими орехами, сырой свеклой, морковью и пр. Чтобы избавиться, достаточно протереть поверхность ногтя соком лимона.
Другие диагностические мероприятия
Дерматоскопия
Здесь следует сослаться на статью Хэнссле и соавт. . В общем, при меланоме ногтевого органа обычно обнаруживаются следующие дерматоскопические признаки: коричневый цвет основания, несимметричные продольные линии (по цвету, расстоянию, толщине, параллельности), а также участки красноватой, коричневатой или от серой до черной окраски с различными дифференциальными структурами (асимметрия с черными точками и комками, неспецифические сосуды) .
Биопсия
В литературе показания к биопсии трактуются по-разному. Все авторы единодушны в необходимости биопсии ногтевой матрицы при невозможности определить причину продольной меланонихии другими способами. Ханеке и Баран считают, что биопсия показана во всех случаях приобретенной продольной меланонихии у взрослых. С одной стороны, при биопсии необходимо получить достаточное количество репрезентативной ткани, а с другой — свести к минимуму риск послеоперационной дистрофии ногтя. В любом случае пациента обязательно информируют о сопутствующих рисках. Если возможно, повреждение нужно удалить полностью. Для этого разработаны различные техники. Окончательное решение определяется рядом критериев:
- вероятностью наличия подногтевой меланомы;
- минимизацией риска послеоперационной дистрофии ногтя;
- локализацией полоски на ногтевой пластине (латерально/медиально);
- шириной полоски;
- локализацией пигментного образования в матрице (проксимально или дистально).
Обзор алгоритма Йеллинека (, рис.16).
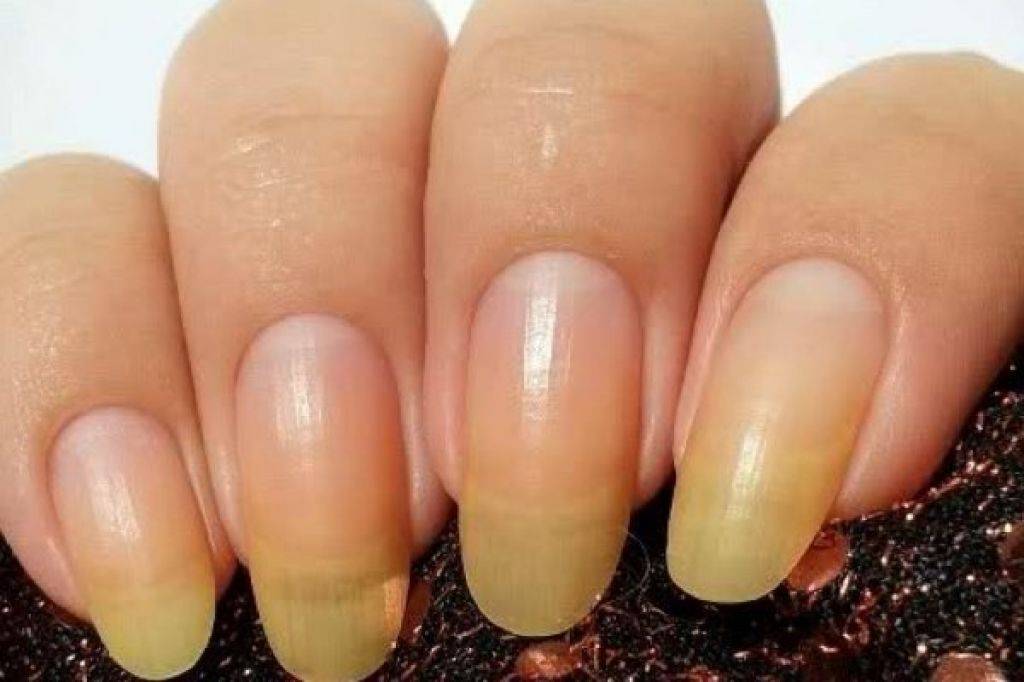
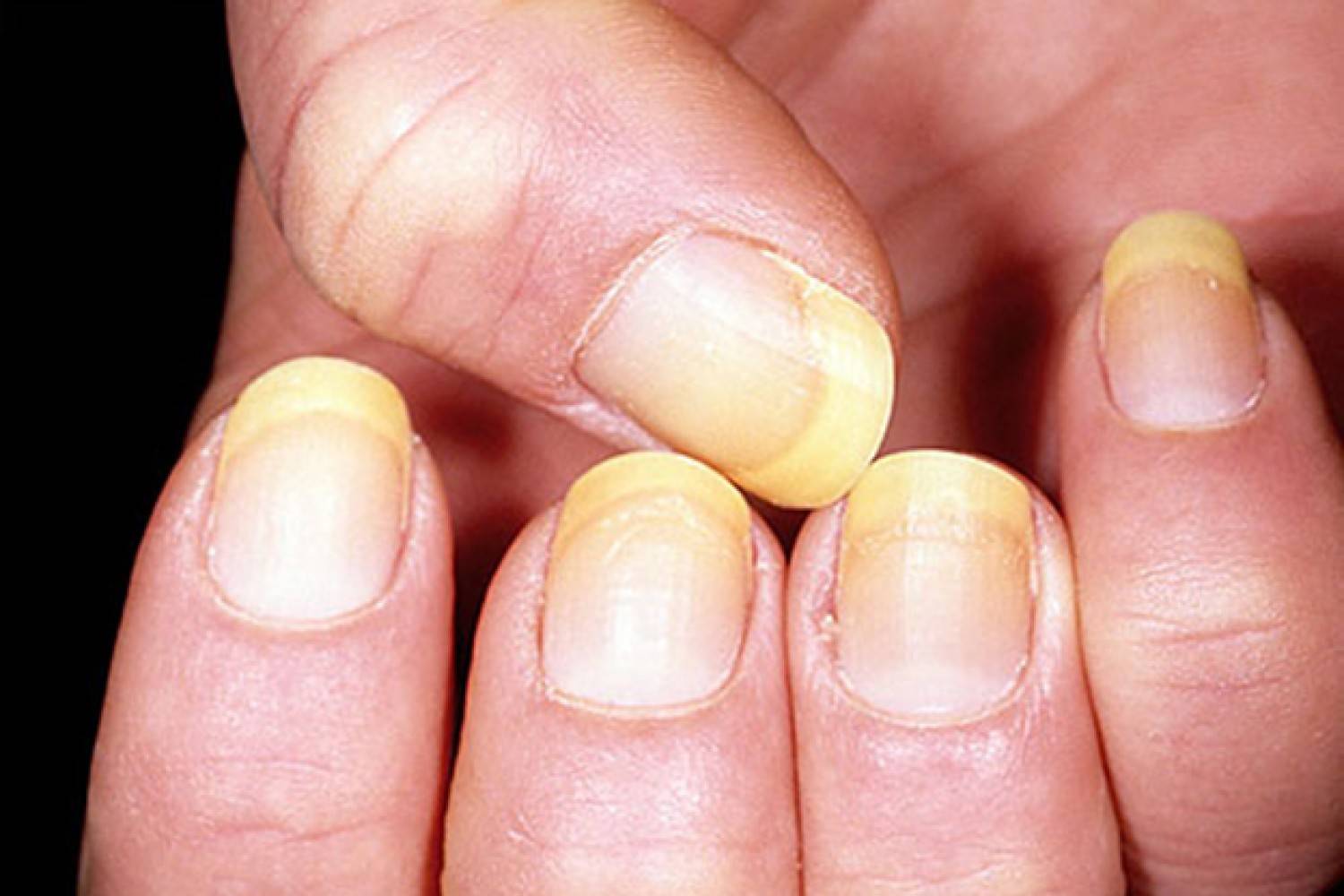
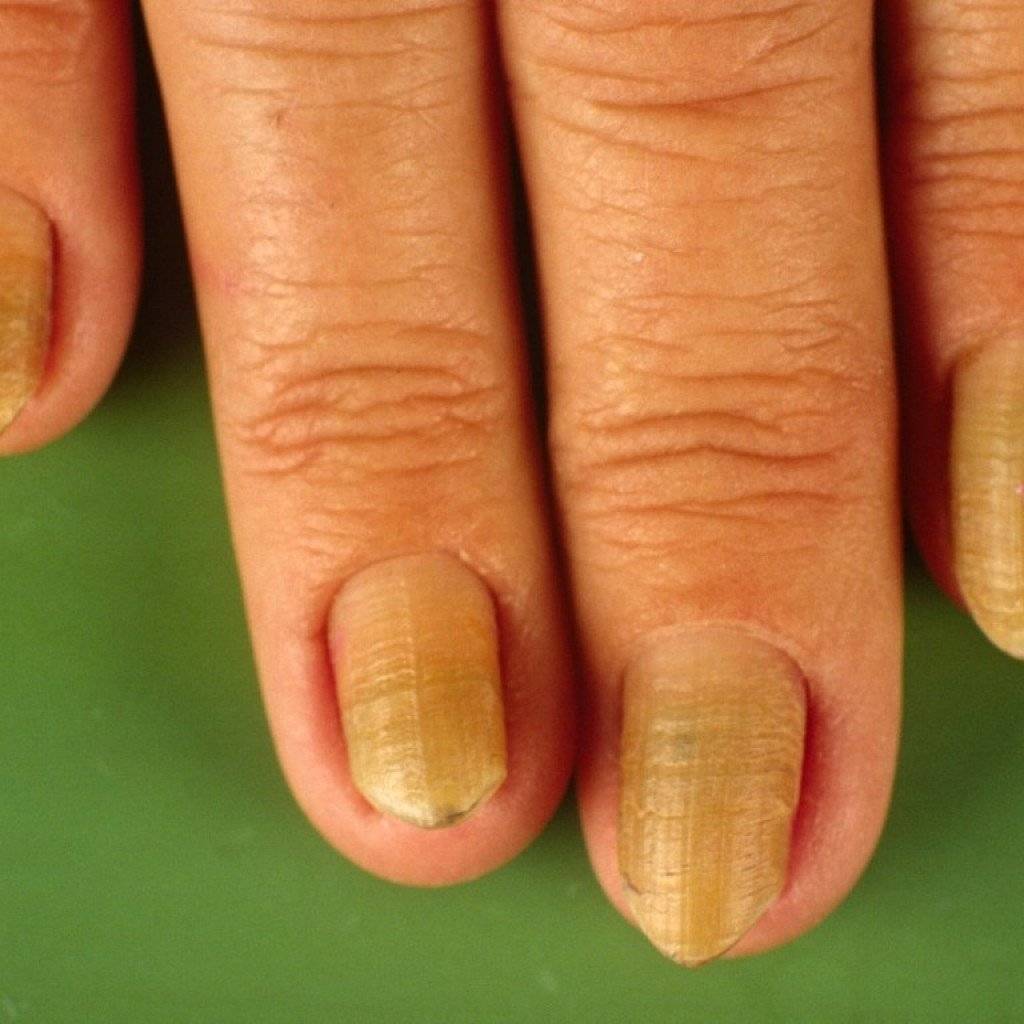
Почему желтеют ногти на руках у женщин после лака
Каждой женщине известна проблема пожелтения ногтей после использования лака. Данный феномен обусловлен содержанием в составе декоративных покрытий вредных веществ. Особенно это касается бюджетной продукции.
Распространённые химические соединения, используемые в производстве лаков:
- Толуол – компонент обеспечивает лёгкое нанесение покрытия, но частое применение провоцирует нарушение работы печени.
- Формальдегидная смола – относится к агрессивным канцерогенам, вещество включают в состав для бальзамирования умерших животных.
- Дибутилфталат – предотвращает образование сколов в лаке, данное соединение может стать причиной рака.
- Камфорное масло – делает покрытие пластичным, улучшает адгезию, но компонент является мощным аллергеном, негативно влияющим к тому же на работу печени.
Основная причина пожелтения ногтей заключается в нарушении работы печени под воздействием токсинов и канцерогенов. После разового применения лака такой эффект может отсутствовать. Но при продолжительном использовании декоративного покрытия пластины желтеют.
Некоторые женщины при создании нейл арта неосознанно допускают ошибки, которые провоцируют данную проблему. Среди распространённых:
- Использование декоративных покрытий низкого качества (их состав содержит вредные вещества).
- Нанесение лака непосредственно на ноготь, а не базу (базовый слой ограничивает проникновение токсинов вглубь ногтевой структуры).
- Применение агрессивных средств для снятия покрытия.
- Злоупотребление гель лаками, шеллаками и пр. декоративной косметикой, содержащей агрессивные химические соединения.
Как определить причину пожелтения ногтей
Для постановки диагноза нужно комплексное обследование:
- Осмотр дерматолога с исследованием ногтевых пластин под микроскопом и посевом их участков на питательные среды (это поможет определить тип гриба и его чувствительность к противогрибковым препаратам).
- Анализ крови на уровень глюкозы.
- Анализ венозной крови на печеночные пробы.
- Рентгенография легких – если есть подозрение на туберкулез, пневмонию или опухолевое поражение легочной ткани.
- Липидограмма крови (определение количества жировых фракций, в том числе и холестерина).
- Определение количества гормонов щитовидной железы – при подозрении на заболевания этого органа.
- Кровь на RW – при возникновении подозрения на латентный сифилис.
- МРТ головного мозга – для выявления рассеянного склероза, а также причин акромегалии.
Причины и факторы развития панкреатита
- Неправильное питание. Поджелудочная железа относится к пищеварительной системе, поэтому чувствительна к неправильному питанию. Злоупотребление острой, жирной, жареной пищей вызывает повышенную выработку желчи и панкреатических ферментов. Усиленное поступление желчи в 12-перстную кишку становится причиной обратного заброса ферментов в поджелудочную железу, развивается билиарный панкреатит.
- Злоупотребление алкоголем.
- Желчекаменная болезнь, калькулезный холецистит. Выход протока поджелудочной железы находится прямо напротив фатерова сосочка — выхода общего желчного протока (холедоха). Это напрямую связывает билиарный панкреатит с заболеваниями желчевыводящих путей.
- Травмы. Воспаление поджелудочной железы может развиться на фоне травмы или повреждения (например, вследствие хирургического вмешательства).
- Вирусные или бактериальные инфекции. Воспалительный процесс может быть спровоцирован бактериальной инфекцией (кампилобактериями, микоплазмой, др.) или вирусами (Коксаки, гепатита, свинки, др.).
- Прием лекарственных препаратов. Поджелудочная железа чувствительна к приему гормональных препаратов (кортикостероидов, эстрогенов), а также ряда других лекарственных средств.
- Гастрит, гастродуоденит. Повышенная концентрация соляной кислоты в желудке стимулирует выработку ферментов поджелудочной железы и может спровоцировать их раннее созревание с развитием воспалительного процесса. Воспаление желудка (гастрит) зачастую сочетается с дуоденитом — воспалением 12-перстной кишки, из которой оно может распространиться на поджелудочную железу.
- Гельминтоз. Гельминты — это паразиты, которые выделяют в процессе жизнедеятельности токсины, способные спровоцировать воспаление.
- Эндокринные заболевания. Поскольку поджелудочная железа относится не только к пищеварительной, но также к эндокринной системе, ее воспаление бывает вызвано гормональными сбоями.
В 40% случаев острый панкреатит бывает связан с алкоголизмом, в 20% случаев — с болезнями желчевыводящих путей (желчекаменной болезнью, холециститом), в остальных 40% случаев — с другими причинами.
Линии Бо-Рейля
Линии, названные в честь врача, впервые диагностировавшего их, представляют собой глубокие поперечные борозды, пересекающие весь ноготь. Подобные изменения возникают, когда рост ногтевой пластины прекращается из-за механической травмы или тяжелого заболевания.
Наиболее распространенными заболеваниями, вызывающими появление линий Бо, являются:
- сахарный диабет;
- нарушения кровообращения;
- заболевания с высокой температурой — пневмония, корь и т.д.;
- временное недоедание.
Линии Бо-Рейля обычно появляются через 2-3 недели после заболевания. Они показывают, когда организм собирал все силы для борьбы с болезнью и отключало системы, которые не были нужны для спасения жизни.
Линии Бо-Рейля
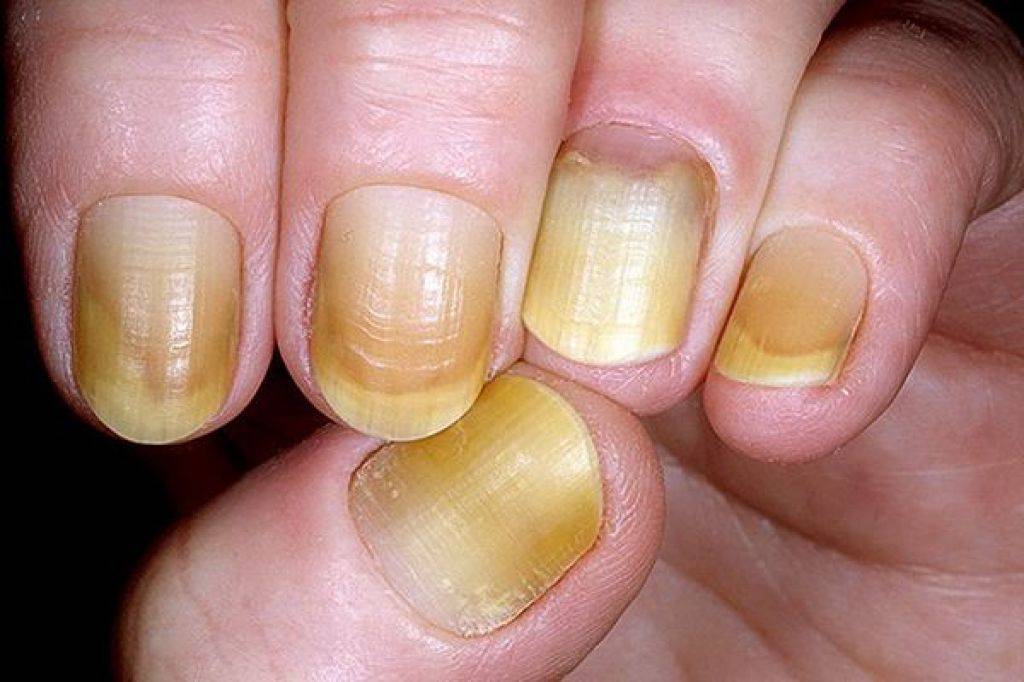
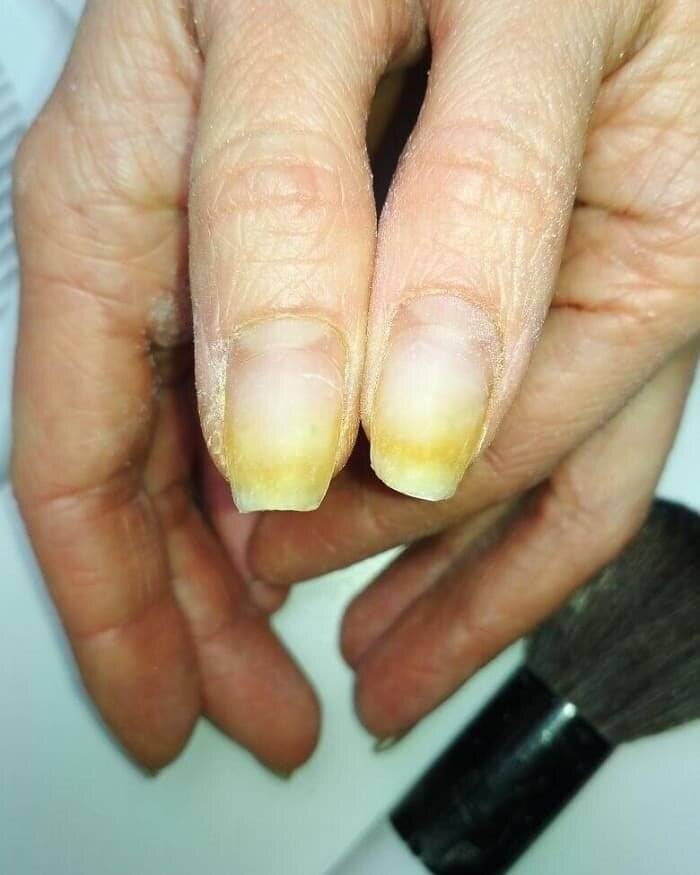
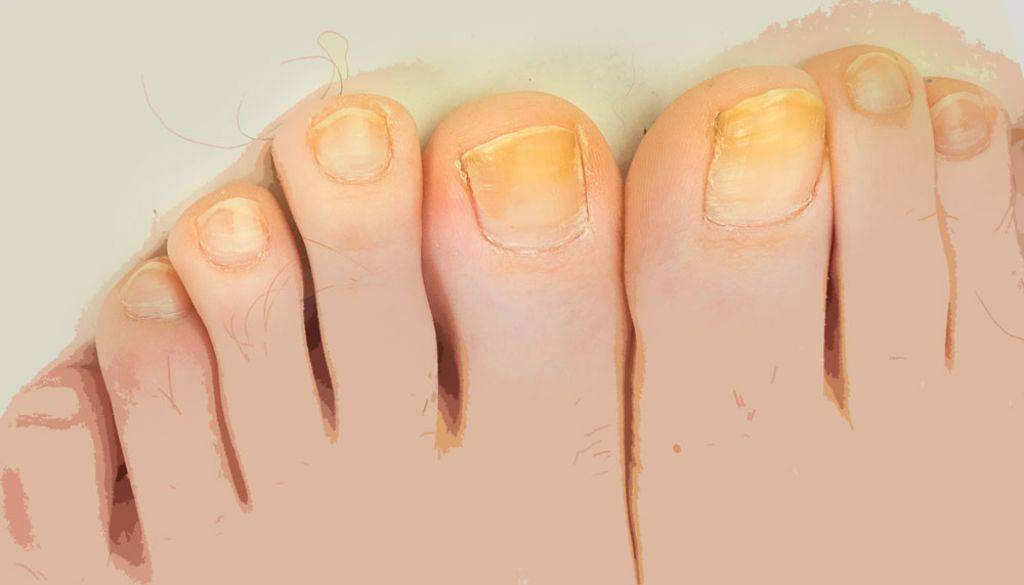
Когда желтые ногти – это признак болезни
Желтые ногти на ногах или руках могут говорить о заболеваниях. Это могут быть как патологии всего организма, так и болезни конкретно ногтей.
Онихогрифоз
Так называется наследственное изменение ногтевой формы, когда ноготь стал:
- грязно-желтого цвета;
- твердым;
- тусклым;
- приобрел изогнутую форму;
- приподнялся и стал толще.
Пострадать может как один ноготь, так и несколько, становясь похожими на когти птицы. Может наблюдаться поражение только мизинцев на ногах.
Приобретенная ониходистрофия
Так называется состояние, когда нарушается кровоснабжение ногтевых пластин. Возникает оно в результате ряда заболеваний:
- пневмонии;
- скарлатины;
- кори;
- дизентерии;
- сыпного и брюшного тифов;
- варикозного расширения вен;
- атеросклеротического поражения сосудов рук или ног;
- сифилиса;
- различных невритов;
- рассеянного склероза;
- гиповитаминозах: в основном, при гиповитаминозе A и пеллагре – дефиците витамина PP и белков (недостаток витамина C проявляется кровоподтеками под ногтевыми пластинами и их отслойкой).
В последних пяти случаях онихия может выступить в качестве единственного симптома, поэтому при постановке такого диагноза нужно обследование для выяснения его причин.
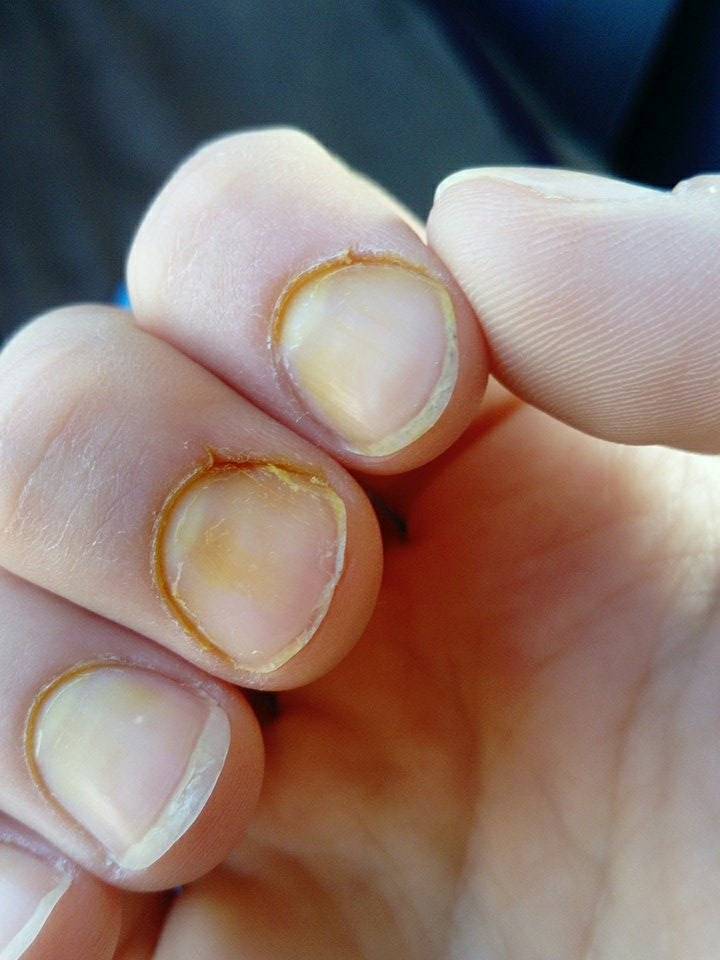
Описываются дистрофические онихии как «пожелтели ногти на ногах» или «стали желтыми ногти рук».
Об этом диагнозе говорят, если:
- ногти пожелтели и отходят, причем отходят от свободного края по направлению к лунуле;
- стали тусклыми;
- приобрели желтовато-серый цвет;
- сверху появляются дугообразные поперечные полоски и точечные вдавления;
- их ломкость повысилась;
- пластины расщепляются в продольном направлении, начиная со свободного края.
Если подобные симптомы наблюдаются на одном пальце (например, желтеет большой ноготь на ноге), это говорит о травме ногтевого ложа – например, неудобной обувью, при ударе или маникюре/педикюре.
Псориаз
Это кожное заболевание не всегда начинается с поражения кожи – укорочение цикла развития клеток кожи и наслоение их большого количества может начинаться и с ногтей.
Характерные особенности:
- помутнение ногтевой пластины;
- появление на ногтях углублений и борозд, из-за чего он становится похожим на наперсток;
- без каких-либо покраснений в области боковых валиков кожи ноготь отслаивается – весь или часть;
- пока ногтевая пластина не отпала, в пространство между ней и кожей попадает грязь, скапливаются частицы эпителия. Из-за этого кажется, что ноготь приобрел грязно-белый цвет;
- через время под пораженными ногтями появляются кровоизлияния – пятна розового, красноватого, бордового или черного цвета;
- на заключительной стадии заболевания ногти мутные, шероховатые, плоские или даже вогнутые, грязно-желтого цвета.
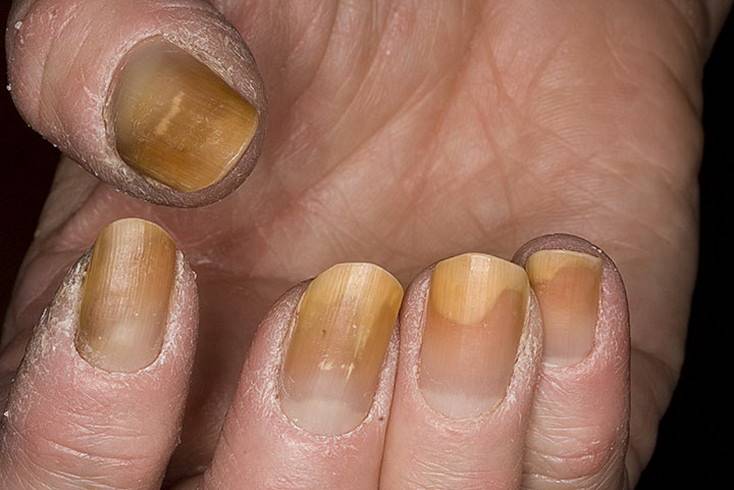
Грибковое поражение ногтей
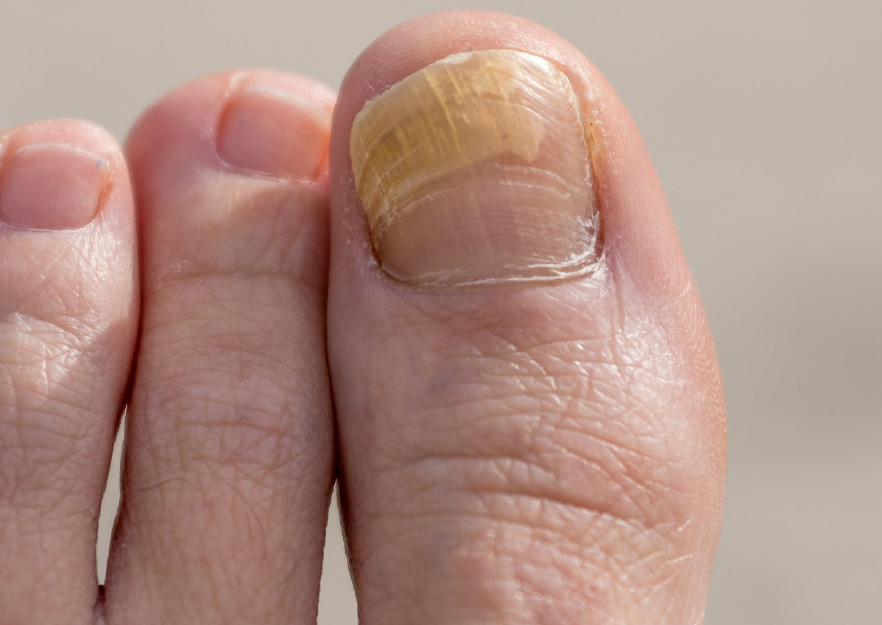
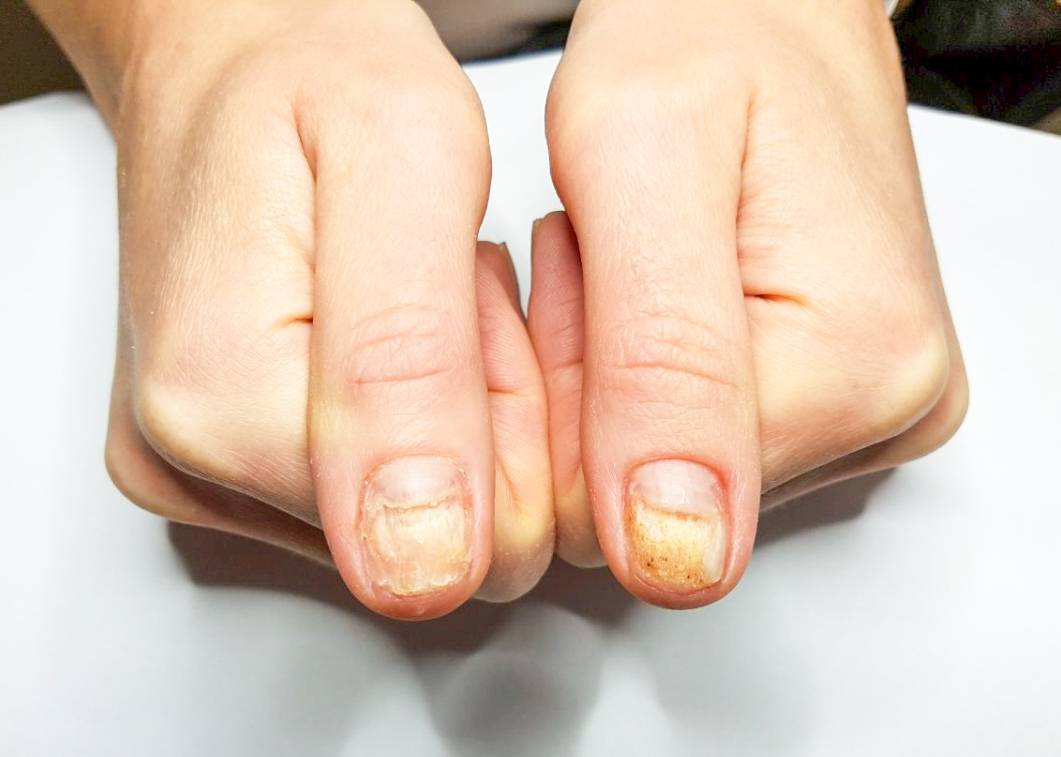
Если пожелтел ноготь на пальце ноги, при этом палец вы не натирали, не стукнулись им, никто туда не наступал, и новым лаком или ацетоном вы не пользовались, это может быть грибковое поражение ногтя (онихомикоз). В большинстве случаев причиной заболевания становится гриб Трихофитон, Эпидермофитон, Микроспориум. 20-40% патологии приходится на аспергиллезный, фузариозные и скопуляриозный микоз. Кандида, вызывающая молочницу, тоже может стать причиной пожелтения ногтевой пластины на ноге большого пальца.
Грибок редко попадает только на ноготь, вызывая его воспаление. Зачастую он распространяется с инфицированных пальцев, пяток. Возбудитель может быть занесен с током крови из зоны воспаления (например, из легких). Больше шансов «принести» из общественного бассейна или душа микоз – у людей, страдающих сахарным диабетом, получающих химиотерапию или лучевое лечение, принимающих глюкокортикоидые гормоны для поддержания достойного качества жизни при системных заболеваниях.
Микоз начинается обычно на больших пальцах ног или мизинцах; реже поражаются кисти. Симптомы отличаются в зависимости от вида возбудителя и состояния собственного иммунитета. Выделяют 3 формы поражения ногтевых пластин:
- Гипертрофическую. Ее отличает то, что ноготь стал толстым, желтоватым. Его поверхность долгое время остается гладкой, потом отслаивается, теряет характерный блеск, приобретает зазубренные края.
- Нормотрофическую. При этом в толще ногтевой пластины появляются желтоватые и беловатые зоны, но сам ноготь не утолщается, не отслаивается; его форма остается неизменной.
- Атрофическую. Ногтевая пластина истончается, отслаивается от подлежащей кожи, может разрушаться.
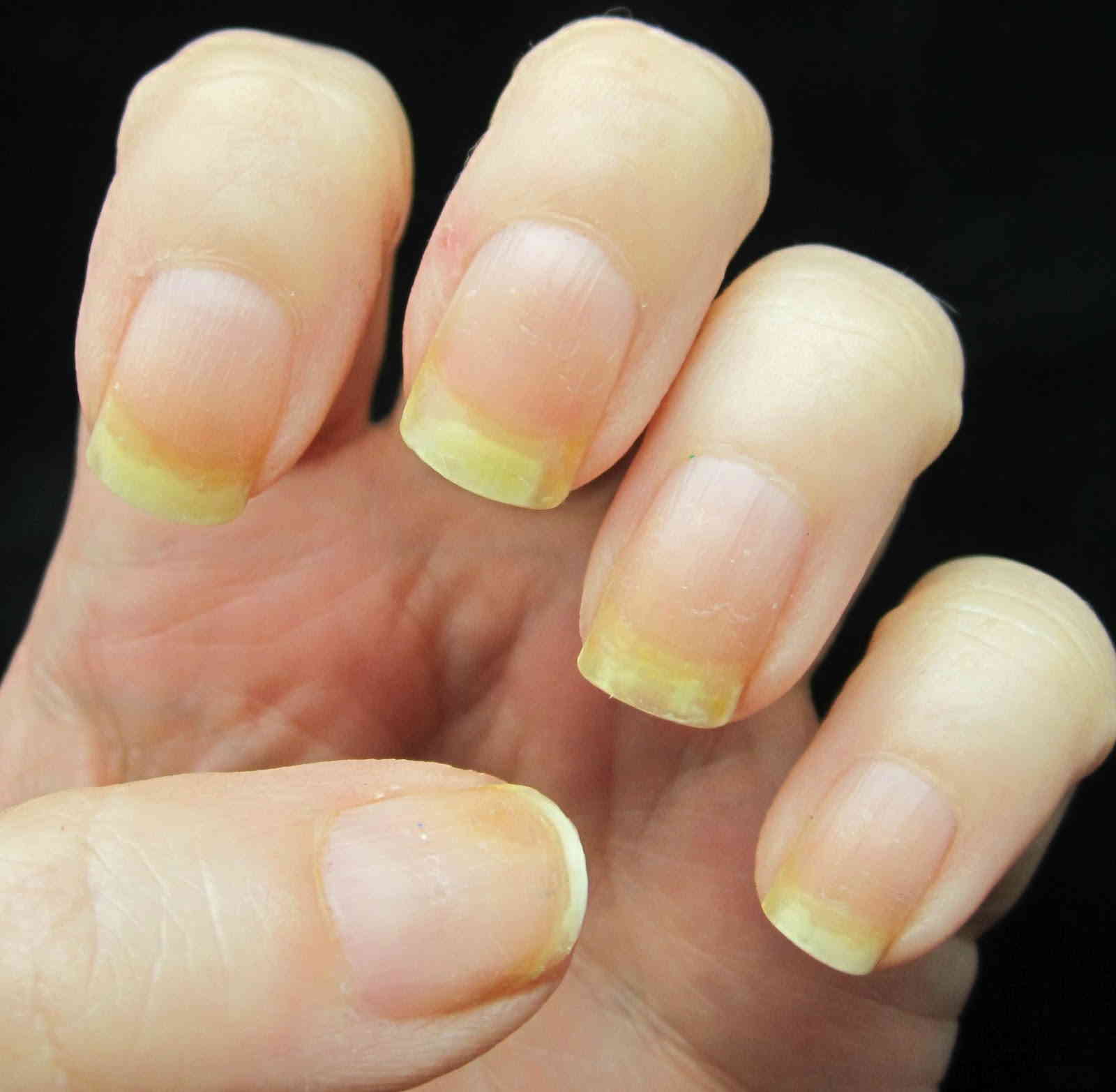
Внешние причины или временное пожелтение
Когда ногти пожелтели, причина может заключаться в следующем:
- Прием некоторых препаратов в течение длительного времени. Такой эффект может произойти вследствие употребления Ципрофлоксацина, Норфлоксацина, Гатифлоксацина, Доксициклина, Тетрациклина, Аминарсона, Натрия арсената, Дуплекса, Новарсенола.
- Курение – в этом случае желтеют ногти на одной руке, обычно – на большом, указательном и среднем пальцах. Желтеют и пальцы ниже этих ногтей, приобретая специфический запах.
- Если пожелтели ногти только на руках, вспомните, какие новые средства бытовой химии вы начали использовать. Это могут быть чистящие пасты и порошки, спреи для мытья стекол.
- Вызвать желтизну ногтей может жидкость для снятия лака, содержащая ацетон. В этом случае ногтевые пластины измененного цвета будут не везде, а только там, где женщина часто снимает лак.
- Употребление большого количества чая или кофе. Оба этих напитка содержат пигмент, оказывающий красящее действие на кожу, зубы и ногти.
- Сбор или чистка грецких орехов, в зеленой скорлупе и листьях которых содержится йод. В малых количествах он окрашивает ногти и пальцы в желтый цвет, в больших – в коричнево-черный.
Справиться с желтизной в этом случае просто – нужно исключить влияние вышеуказанных химических соединений (например, бросить курить или пользоваться бытовой химией в перчатках). Чтобы не ждать, пока ногтевые пластины полностью обновятся (это займет 96-115 дней), можно воспользоваться средствами – народными или косметическими – которые мы опишем в конце статьи.