Переломы позвоночника
Позвонки обладают большой прочностью и могут выдерживать большое давление, в то же время позвоночник не теряет гибкость. Но, как и другие кости в организме, они могут ломаться при экстремальном избыточном давлении, травме или заболевании. В таких случаях повреждения или переломы позвонков могут быть как незначительными, так и тяжелыми.
Компрессионные переломы
Как следует из названия, компрессионные переломы возникают от чрезмерных осевых нагрузок, что нарушает целостность тела позвонка. Остеопороз является одной из ведущих причин компрессионных переломов, так как происходит снижение способности позвонков выдерживать нагрузки. В таких случаях даже легкое падение или даже кашель могут привести к компрессионному перелому. Люди часто воспринимают боль в спине, как нормальный процесс старения, и подчас компрессионные переломы остаются незамеченными. Повторные компрессионные переломы могут приводить к уменьшению высоты позвоночника. Другой распространенной причиной компрессионного перелома является травма, такая как падение.
Часто, компрессионные переломы позвоночника в конечном итоге консолидируются самостоятельно (без лечения). Для снятия боли могут быть назначены препараты НПВС (например, аспирин)..При выраженных переломах возможно применение хирургических методов (вертебропластика и кифопластика).
Взрывные переломы
Взрывные переломы, как правило, возникают при тяжелой травме (например, при ДТП или падении с высоты). Взрывные переломы значительно более опасны, чем компрессионные переломы, так как передняя и средняя часть тела позвонка разбиты на несколько фрагментов, и это, скорее всего, может привести к травме спинного мозга. Кроме того, в связи с тем, что тело позвонка теряет свою целостность, позвоночник становится нестабильным. В некоторых случаях при взрывных переломах, если нет воздействия на спинной мозг, можно провести консервативное лечение. Если же есть свободные фрагменты или повреждение нервных структур, то необходимо оперативное лечение.
Переломы сгибания – разгибания
Такие переломы иногда называют переломами Chance, возникают при резком сгибании- разгибании. Чаще всего, такой вид травмы возникает при автомобильных авариях, у людей, пристегнутых ремнем безопасности, и возникает не только перелом позвонков, но и связок, дисков, а иногда и внутренних органов. Такие переломы, как правило, нестабильны и требуют оперативного лечения. Такой тип переломов встречается в 5-10 % случаев переломов позвоночника.
Перелом позвонка с дислокацией. Такие переломы возникают при воздействии большой силы, и происходит не только нарушение целостности тела позвонка, но и его смещение (за счет разрыва связок, дисков). Такие переломы часто требуют оперативного вмешательства.
Переломы также делятся на стабильные и нестабильные. Компрессионные переломы, как правило, считаются стабильными и не требуют хирургического вмешательства. Напротив,нестабильные переломы (например,взрывные или переломы Chance), как правило, требуют хирургического лечения нередко экстренного вмешательства.
Диагностика
Цервикалгия требует четкого определения причины, вызвавшей боль. Особенно необходимо полноценное обследование, когда боль в шее сопровождается неврологической симптоматикой (нарушения функции органов малого таза) или боль носит интенсивный характер, есть нарушения чувствительности (онемение покалывание) или же болевой синдром держится более недели лечения в домашних условиях.
Врач во время осмотра должен оценить наличие болезненных точек в области шеи, амплитуду движений в шее, наличие мышечного спазма, состояние мышц шеи, плеч, наличие слабости мышц, напряженности мышечных групп в верхней части туловища.
В некоторых случаях необходимы инструментальные исследования, такие как рентген, компьютерная томография (КТ), магнитно-резонансная томография (МРТ), или ЭНМГ (диагностика проводимости по нервным волокнам). Эти методы исследования помогают верифицировать диагноз.
Профилактические меры
Если вы хотите, чтобы ваши ногти оставались крепкими и здоровыми, старайтесь следовать нашим рекомендациям:
— ни в коем случае не грызите ногти, это не только некрасиво и неэстетично, но и опасно для здоровья, т. к. есть риск заразиться кишечными инфекциями;
— выбирайте обувь по размеру;
— делайте маникюр и педикюр только у проверенных мастеров, которые аккуратно обращаются с кутикулой и подвергают инструменты тщательной гигиенической проверке перед каждым клиентом;
— мойте посуду и убирайтесь в доме только в резиновых перчатках, чтобы бытовые химикаты не могли воздействовать на вашу кожу и ногти;
— не покупайте дешёвых лаков и жидкостей для снятия маникюра, в которых есть ацетон;
— изредка посещайте SPA-процедуры для ногтей в салонах красоты.
Лечение
В большинстве случаев боль в шее лечится консервативно.
Медикаментозное лечение. НПВП (вольтарен, ибупрофен, напроксен) могут достаточно эффективно снимать легкую и умеренную боль в шее. При наличии мышечного спазма могут быть рекомендованы миорелаксанты и иногда даже антидепрессанты. Но прием этих препаратов может сопровождаться сонливостью.
Использование холода в виде компрессов может уменьшить болевые проявления и снять мышечный спазм.
Массаж – Массаж может быть полезен для снятия мышечного спазма и улучшает кровоснабжение мышц.
Мануальная терапия позволяет снять мышечные блоки и мобилизовать двигательные сегменты и ликвидировать подвывихи фасеточных суставов. Тракционная терапия также применятся для декомпрессии нервных корешков.
Ортопедические изделия (шейный воротник) бывают, полезны, когда есть выраженный болевой синдром (например, при хлыстовой травме или радикулопатии). Регулярное ношение шейного воротника не рекомендуется, так, как это может привести к ослаблению мышц шеи. Кроме того, при болях в шее хороший эффект дает применение ортопедических подушек, которые обеспечивают шее физиологичное положение во время сна.
Иглорефлексотерапия. Воздействие на биологически активные точки позволяют восстановить нормальную проводимость по нервным волокнам и уменьшить болевые проявления.
Инъекции в триггерные точки местных анестетиков могут быть достаточно эффективны, особенно когда имеет место миофасциальная боль.
Физиотерапия. Современные физиотерапевтические методики, такие как УВТ, криотерапия или лазеротерапия достаточно эффективны в лечение болей в шее.
ЛФК. Программа упражнений помогает, восстановить нормальный мышечный корсет и функциональность шейного отдела позвоночника.
Симптомы
Симптомы полинейропатии, могут включать:
- Постепенное появление онемения и покалывание в ногах или руках, которые могут распространяться вверх по рукам и ногам
- Острая колющая или жгучая боль
- Повышенная чувствительность к прикосновениям
- Отсутствие координации и падения
- Мышечная слабость или паралич, если повреждены двигательные нервы
Если задействованы вегетативные нервы, симптомы могут включать:
- Непереносимость жары, а также изменение потоотделения
- Проблемы с пищеварением, мочевым пузырем или кишечником
- Изменения артериального давления, в результате чего могут появиться головокружение
Симптомы
Как правило, боль в шее носит тупой характер. Иногда боль усиливается при движении шеи. Боль в шее может сопровождаться онемением, покалыванием, иногда боль может быть острой, может быть нарушение глотания, увеличение лимфоузлов, головокружение.
Цервикалгия может быть ассоциирована с головной болью в лице, болью в плече, онемением или покалыванием в плече (парестезия верхней конечности). Такие ассоциированные симптомы часто возникают в результате компрессии корешков. Например, компрессия корешка с чувствительными волокнами, обеспечивающими иннервацию затылочной области, может приводить к болям в шее с иррадиацией в затылок. В зависимости от заболевания, в некоторых случаях, боль в шее может сопровождаться болью в верхней части спины ли в поясницы, например при болезни Бехтерева, когда воспалительный процесс охватывает весь позвоночник.
Остеохондроз
В течение времени позвоночник подвергается ежедневным нагрузкам и незначительным травмам, что в конечном итоге приводит к износу межпозвонковых дисков и их дегенерации. Фиброзное кольцо межпозвонкового диска при нагрузках подвергается повреждению, возникают микроразрывы фиброзной ткани, и потом зона повреждения замещается рубцовой ткани, эластические свойства которой значительно хуже, чем у фиброзной ткани. Такие изменения в фиброзном кольце приводят к снижению амортизационных функций диска и большему риску повторных разрывов диска. По мере рубцевания фиброзного кольца происходит также постепенное усыхание студенистой части диска (ядра), что приводит в свою очередь к снижению высоты диска. По мере снижения высоты диска и амортизационных функций позвонки начинают больше воздействовать друг на друга при нагрузках, что ведет к образованию костных разрастаний (остеофитов). Нарушение целостности фиброзного кольца ведет к образованию грыж дисков. Грыжи дисков и остеофиты могут оказывать компрессионное воздействие на корешки или стенозу, что приводит к появлению неврологической симптоматики.
Диагностика и лечение
Если у вас появились белые точки на ногтевых пластинах, вы обеспокоены состоянием своего здоровья, обратитесь к врачу-дерматологу. После первичного осмотра специалист возьмет соскоб на грибковую инфекцию и проведет спектральный анализ на микроэлементы. Если появится необходимость, он отправит вас к кардиологу, невропатологу и прочим специалистам.
При постановке диагноза важно отличать лейконихию от грибка ногтей и полосок Мея — полос, возникающих вследствие отравления мышьяком или таллием. В Китае врач всегда осматривает ногти пациента
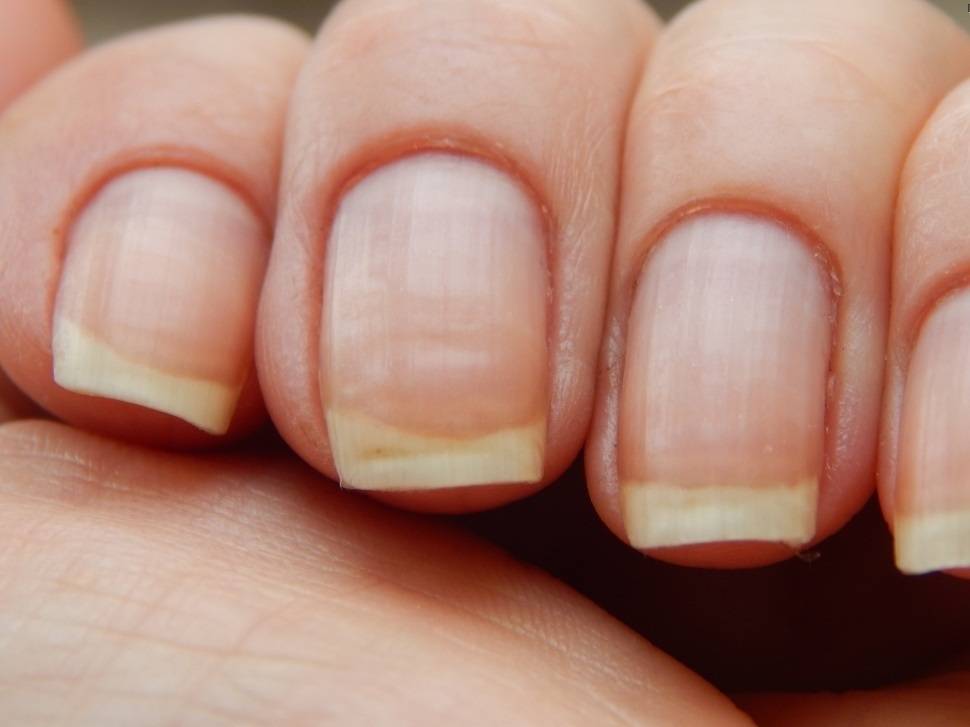
Считается, что ногти — хороший показатель неполадок со здоровьем. Сильный и крепкий человек должен обладать гладкими, красивыми и матовыми ногтями, которые не слоятся, не ломаются и на которых нет белых точек и полосок
В Китае врач всегда осматривает ногти пациента. Считается, что ногти — хороший показатель неполадок со здоровьем. Сильный и крепкий человек должен обладать гладкими, красивыми и матовыми ногтями, которые не слоятся, не ломаются и на которых нет белых точек и полосок.
Для устранения лейконихии прибегают к комплексному лечению. Оно строится на общих рекомендациях, применении внешних и внутренних мер по устранению белых пятен с ногтевых пластин. Только в совокупности эти методы показывают хорошие результаты.
К общим рекомендациям по устранению лейконихии можно отнести:
— отдых, создание спокойной обстановки вокруг себя;
— устранение факторов, которые заставляют человека волноваться и нервничать;
— прием назначенных врачом витаминных комплексов;
— здоровое сбалансированное питание;
— отказ от вредных привычек;
— нормализация графика сна.
К внутреннему лечению лейконихии относят назначение специалистом лекарственных препаратов, направленных на борьбу с грибком ногтевых пластин.
Наконец, для внешнего лечения больных ногтей прибегают к различного рода ванночкам и растворам, в основе которых лежат природные компоненты. Перечислим некоторые из них:
1. Ванны с морской солью
Смешайте 500 мл. теплой воды с 2-3 ст. л. морской соли. Поместите в раствор руки, держите их в воде 10-20 минут.
2. Чесночная добавка
Очистите зубчик чеснока, разрежьте его пополам и тщательно натрите ногтевые пластины. После 20-30 минут смойте чеснок проточной водой.
3. Травяная ванна
Ванны с травами отлично укрепляют ногти, не дают им расслаиваться. Возьмите 1-2 ч. л. сбора любых трав (это может быть ромашка, календула, мята и проч.), добавьте к ним немного коры дуба, залейте кипятком. Как только вода немного остынет, поместите в раствор ладони. Такая ванна не только улучшит состояние ваших ногтей, но и поможет микротрещинам быстрее зажить.
4. Лимонно-масляная ванна
Сок половинки лимона смешайте с некоторым количеством ваших любимых масел, например, с маслом жожоба, с миндальным маслом, с маслом оливы или лаванды. Слегка подогрейте миску с раствором и опустите в нее пальцы.
5. Рыбий жир
Оказывается, рыбий жир можно принимать не только внутрь перед едой. Это отлично средство, помогающее восстановить и укрепить ногти. Втирайте рыбий жир в поврежденные ногти каждый день на протяжении нескольких недель. Результаты вас приятно удивят.
6. Маникюрные салоны
В хороших маникюрных салонах мастер поможет подобрать вам уход за поврежденными ногтями, который не будет содержать вредных компонентов. Массаж рук и специализированные средства непременно улучшат ситуацию.
7. Отказ от маникюра
На какое-то время вам стоит забыть о наращивании ногтей, гель-лаке и декоративном покрытии ногтевых пластин. Вам стоит дать ногтям «отдохнуть». Максимум, что вы можете себе позволить — покрывать ногти бесцветным лечебным лаком, призванным укреплять и восстанавливать пораженные ногтевые пластины.
Диагностика
Диагностирование периферической невропатии подчас бывает трудным, в связи с вариабельностью симптомов. Нередко требуется полное неврологическое обследование, включая: симптомы пациента, профессию, социальные привычки, наличие любых токсинов, наличие хронического алкоголизма, возможность наличия ВИЧ или другой инфекционной болезни, и наличие в анамнезе родственников с невропатией, проведение анализов, которые могут идентифицировать причину невропатии, и проведение обследований позволяющих определить степень и тип повреждения нервов.
Общее обследование тесты и анализы могут выявить наличие повреждения нервов вследствие системного заболевания. Анализы крови могут диагностировать диабет, дефицит витаминов, печеночную или почечную недостаточность, другие нарушения обмена веществ, и признаки патологической активности иммунной системы. Экспертиза цереброспинальной жидкости, которая циркулирует в головном и спинном мозге, может выявить патологические антитела, связанные с невропатией. Более узкоспециализированные анализы могут выявить болезни крови или сердечнососудистые заболевания, заболевания соединительных тканей, или злокачественные образования. Тесты на мышечную силу выявление признаком судорожной активности мышц или фасцикуляций могут указывать на повреждение моторных нейронов. Оценка способности пациента восприятия вибрации, мягкого прикосновения, положение тела (проприорецепция), температурную и болевую чувствительность помогает определить повреждение сенсорных волокон как больших, так и малых сенсорных волокон. На основе результатов неврологического осмотра, физического осмотра, подробной истории заболевания может быть назначены дополнительные тесты и обследования для уточнения диагноза.
Компьютерная томография, является атравматичным, безболезненным исследованием, которое дает возможность визуализировать органы костные мягкие ткани. Компьютерной томографии может выявить костные или сосудистые изменения опухоли головного мозга кисты грыжи межпозвоночного диска, энцефалит, спинальный стеноз (сужение спинномозгового канала), и другие нарушения.
Магнитно-резонансная томография (ЯМР или МРТ) может исследовать состояние мышцы ее размер, выявить замену ткани мышцы жировой тканью, и определить, было ли компрессионное воздействие на нервное волокно. Аппараты МРТ создают сильное магнитное поле вокруг тела. Радиоволны проходят через тело и вызывают резонанс, который может быть фиксирован под различными углами в пределах тела. Компьютер обрабатывает этот резонансный эффект и преобразует в трехмерное изображение.
Электромиография (ЭМГ) представляет собой введение тонкой иглы в мышцу для измерения электрической активности мышцы в покое и при сокращении. Анализы ЭМГ могут помочь дифференцировать повреждение самой мышцы и нервных волокон. Скорость проведения импульса по нерву может точно определить степень повреждения в больших нервных волокнах, четко указывая связаны симптомы с дегенерацией миелиновой оболочки или аксона. Во время этого исследование производится электрическая стимуляция волокна, в ответ на которое в нерве возникает ответный импульс. Электрод, помещенный дальше по ходу нерва, измеряет скорость передачи импульса вдоль аксона. Медленная скорость передачи и блокировка импульса, как правило, указывают на повреждение миелиновой оболочки, в то время как снижение уровня импульсов – признак аксональной дегенерации.
Биопсия нерва представляет собой удаление и исследование образца ткани нерва, чаще всего в голени. Хотя этот анализ может давать ценную информацию о степени повреждения нервов, это – инвазивная процедура, достаточно трудная в выполнение и сама вызывающая повреждение нерва и появление признаков невропатии. В большинстве случае эта процедура не показана для диагностики и может самостоятельно вызвать нейропатические побочные эффекты.
Биопсия кожи – анализ, при котором удаляют маленький кусочек кожи и исследуют окончания нервных волокон. Этот метод диагностики имеет преимущества перед ЭМГ и биопсией нерва, когда необходимо диагностировать повреждение в меньших сенсорных волокнах. Кроме того в отличие от обычной биопсии нерва, биопсия кожи менее инвазивна, имеет меньше побочных эффектов, и легче выполняется.
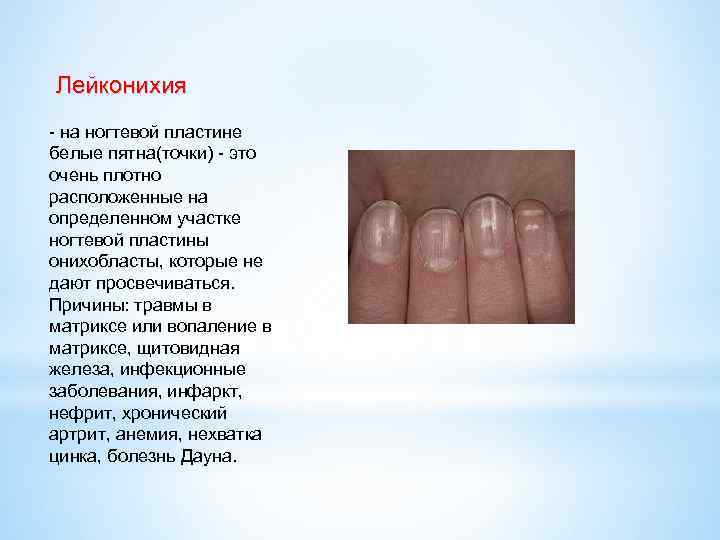
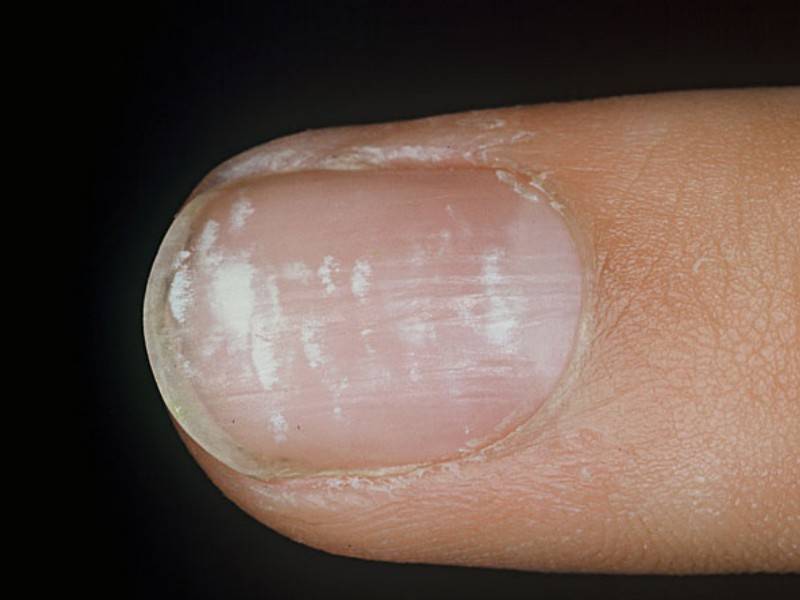
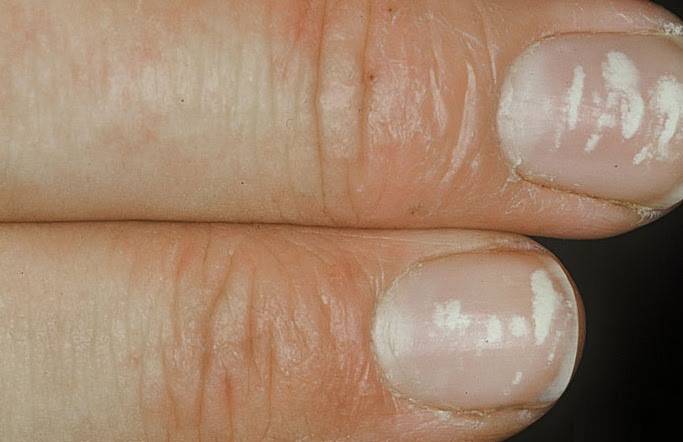
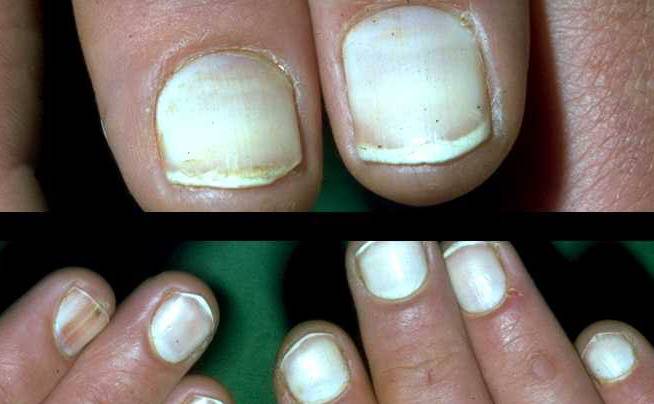
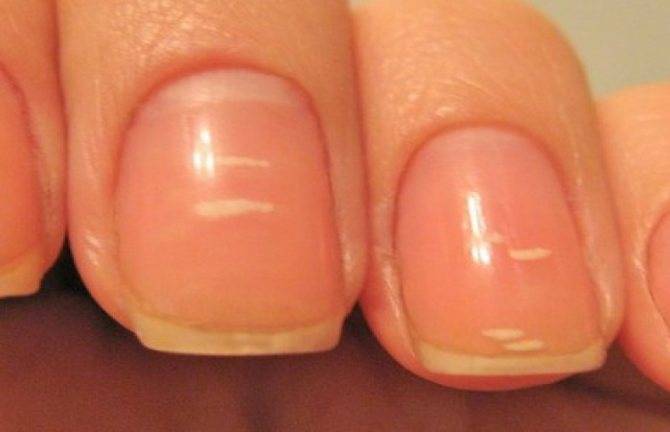
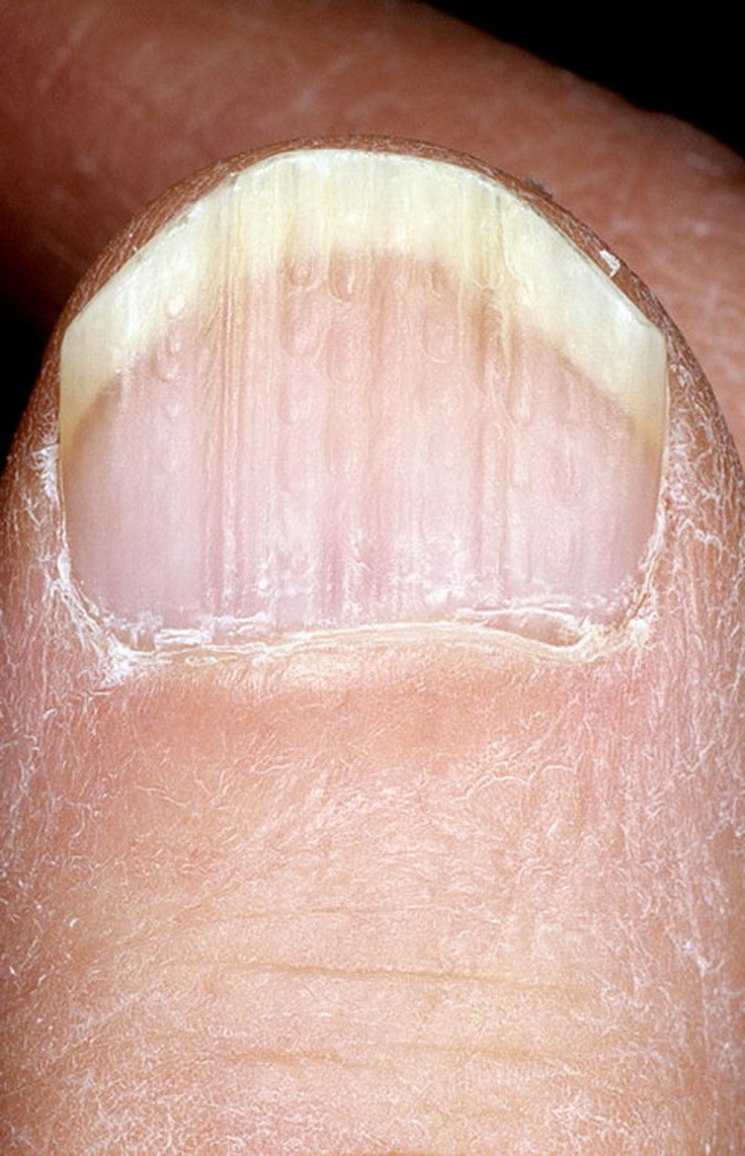
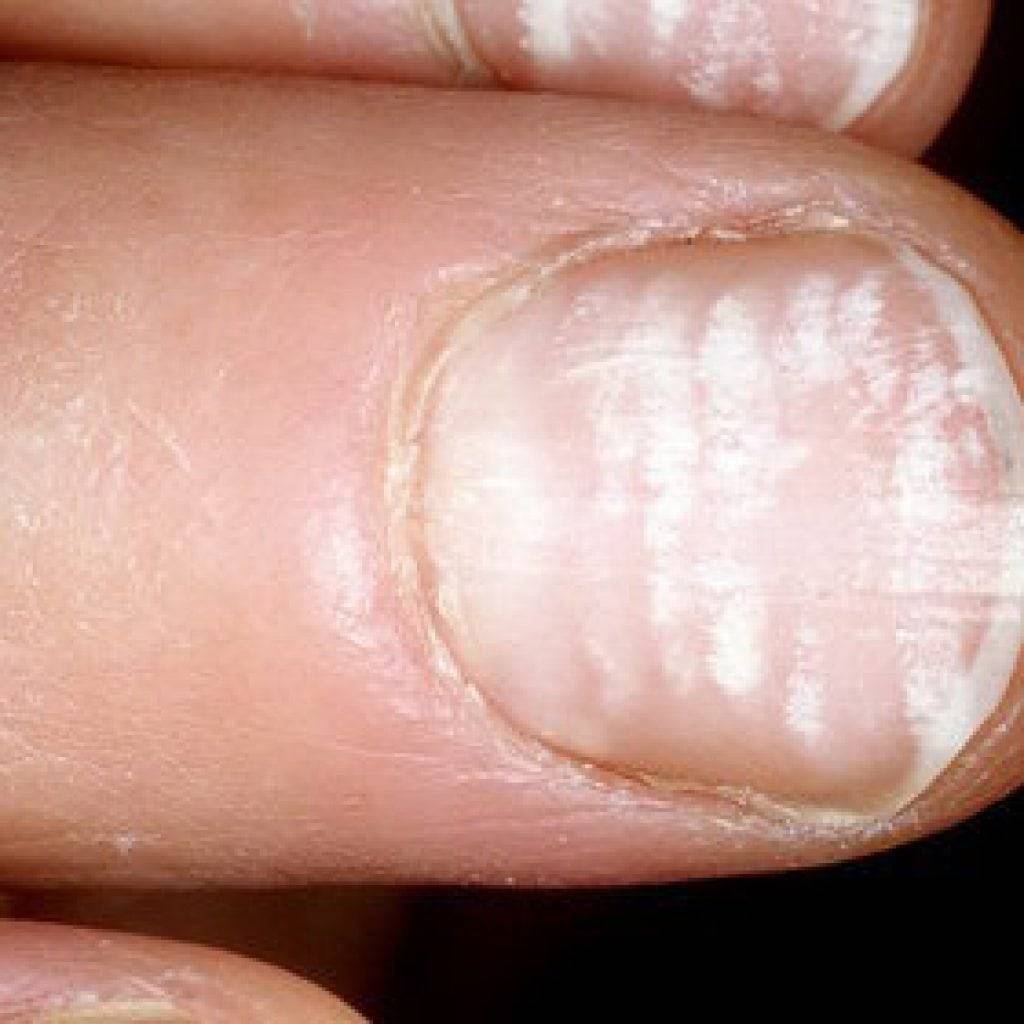
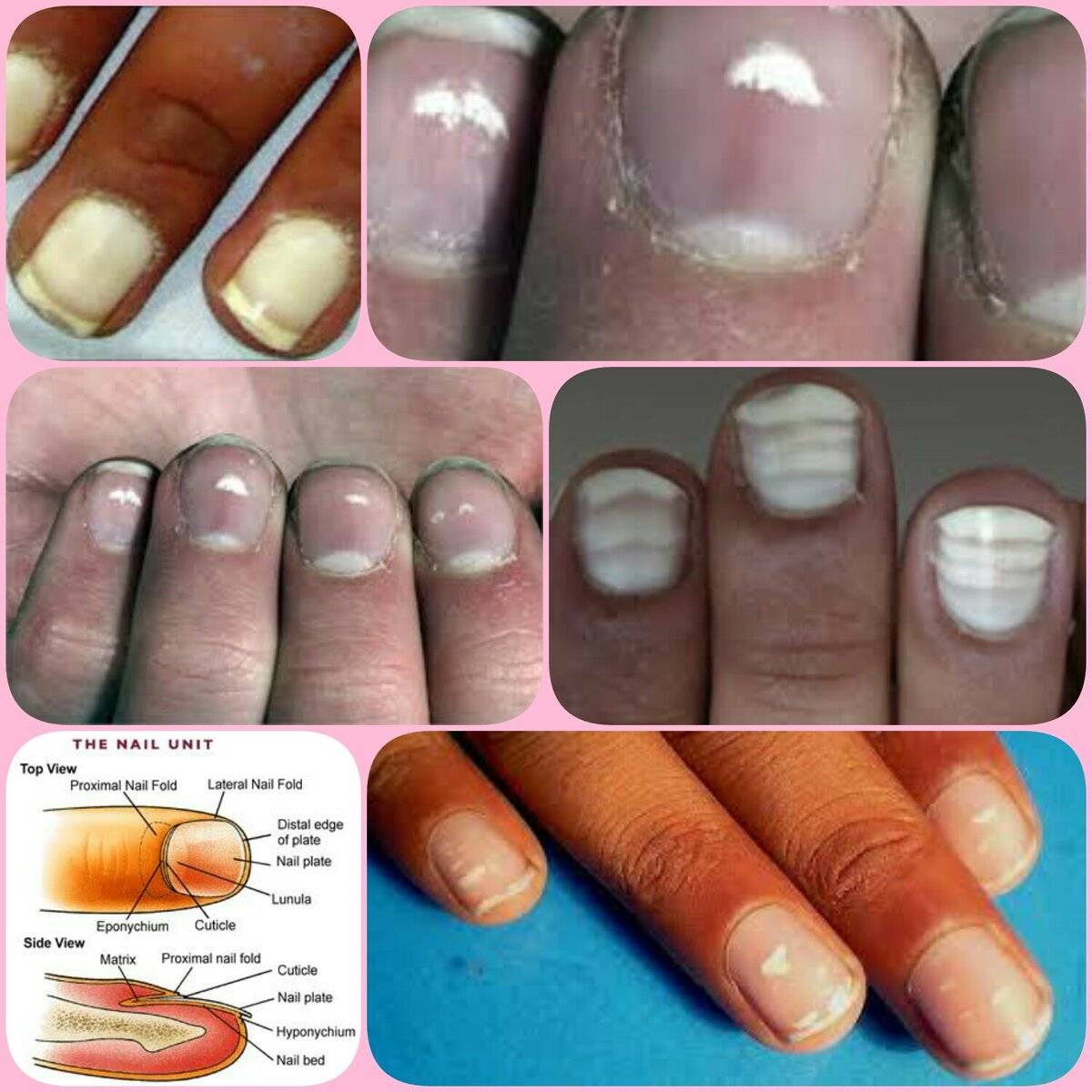
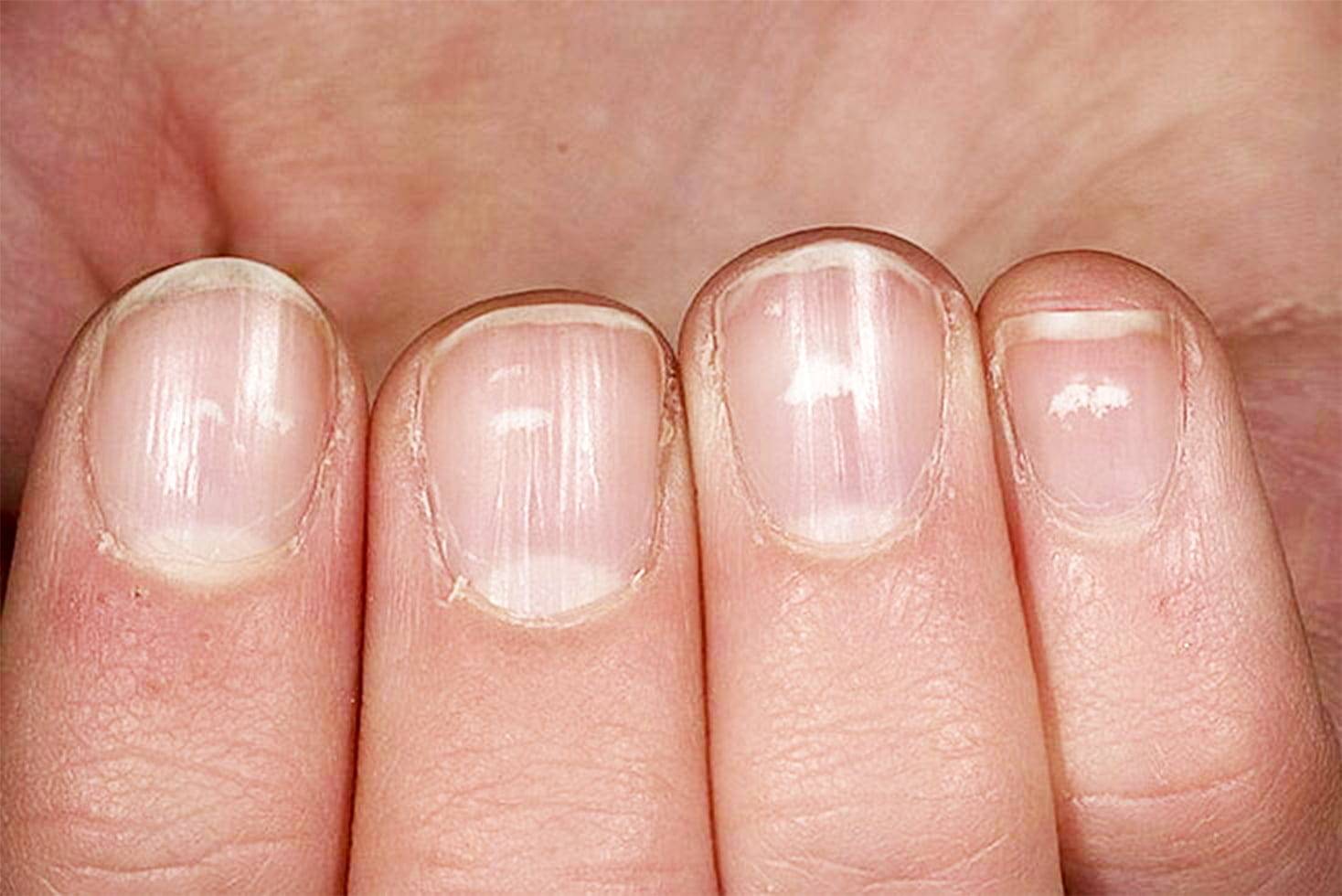
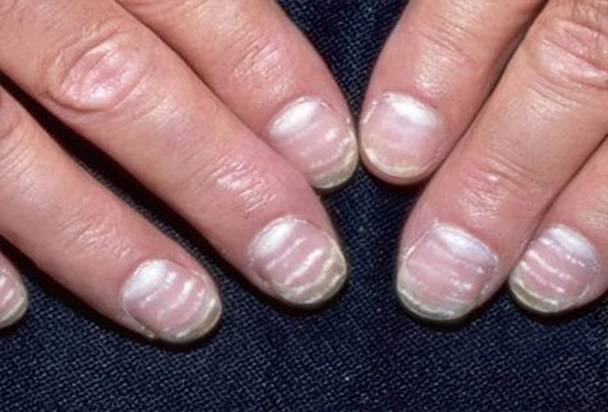
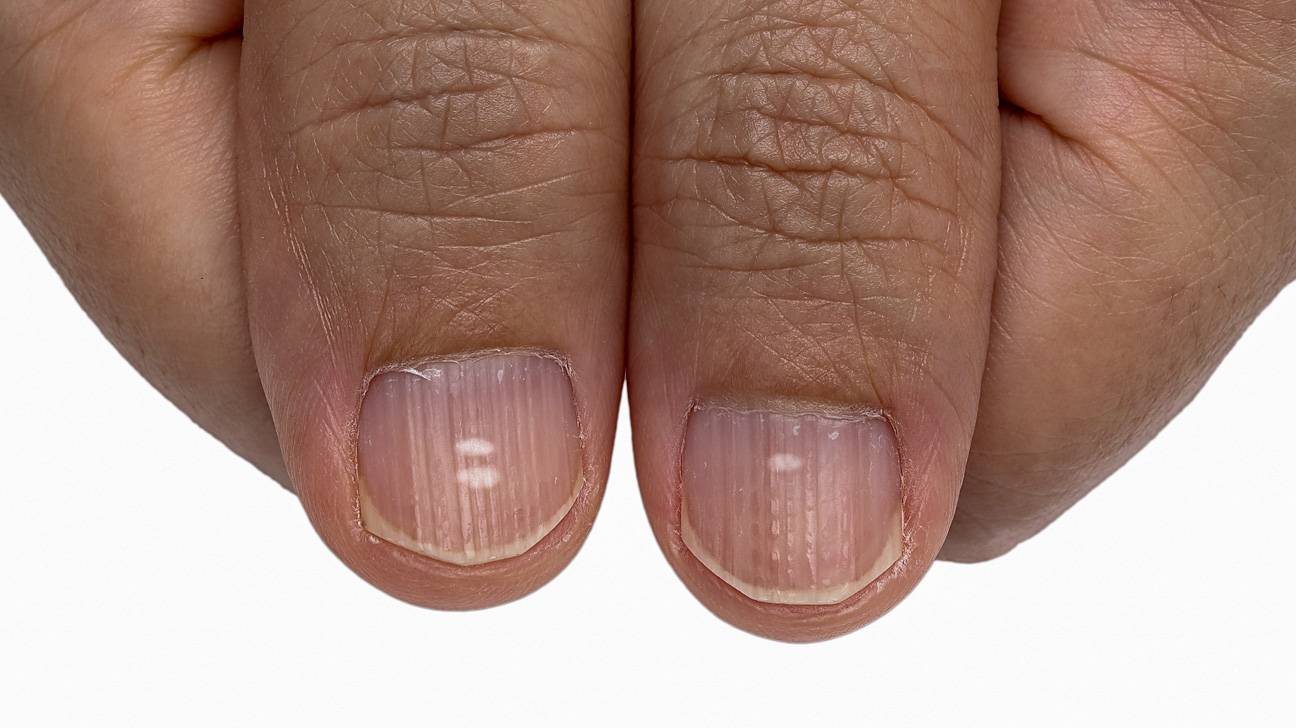
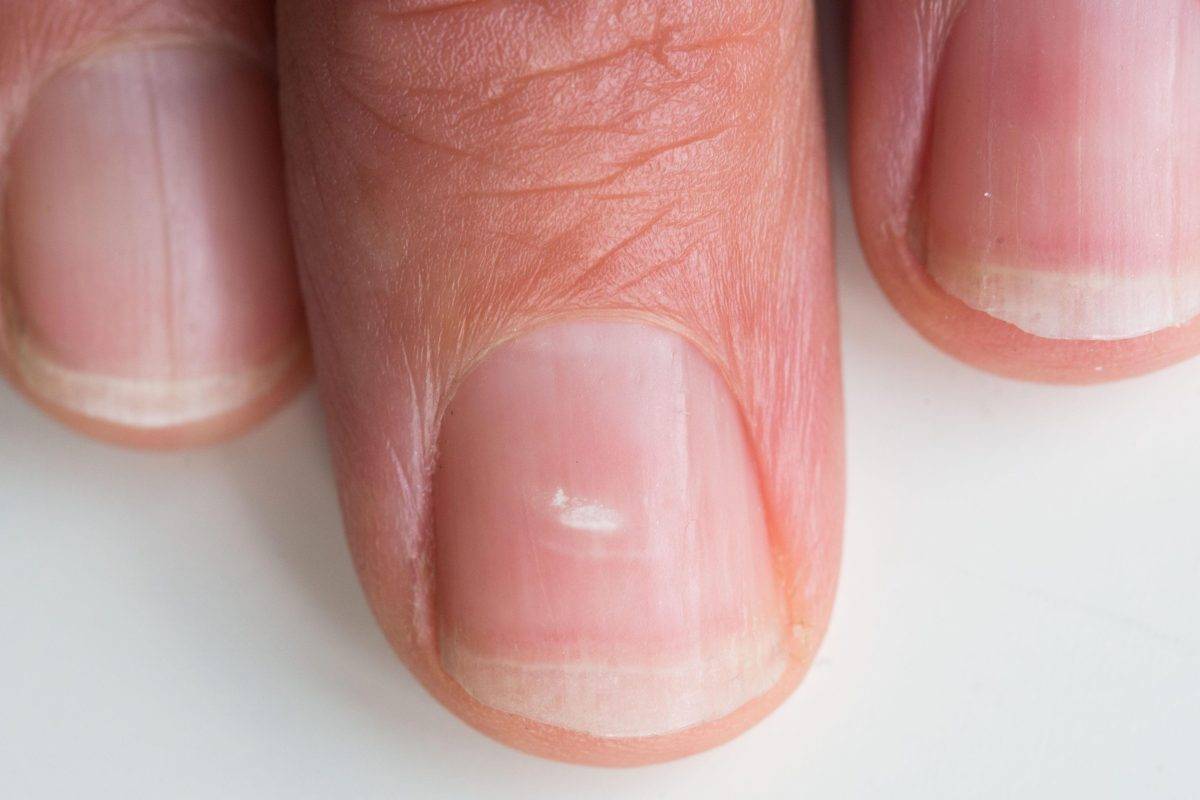
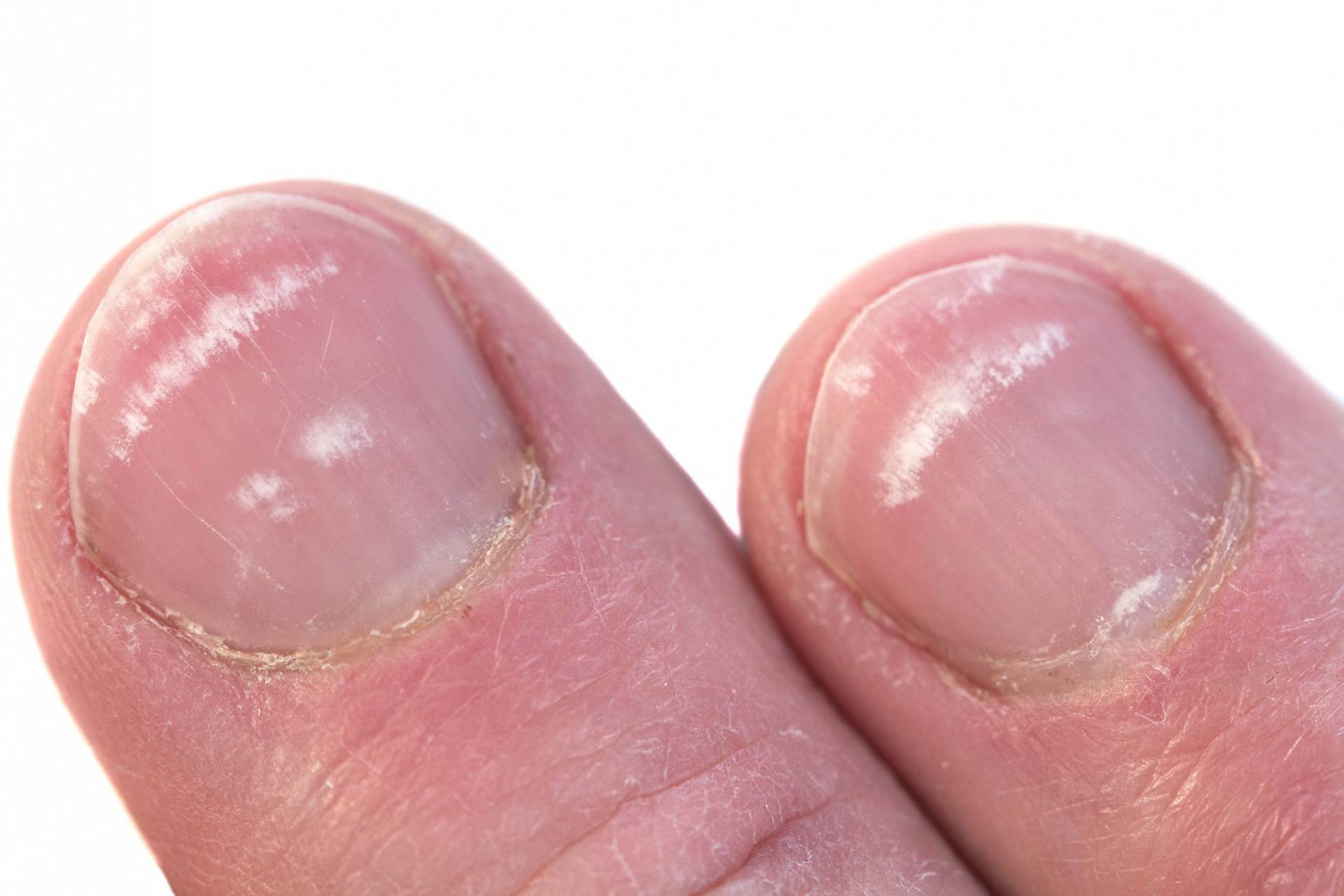
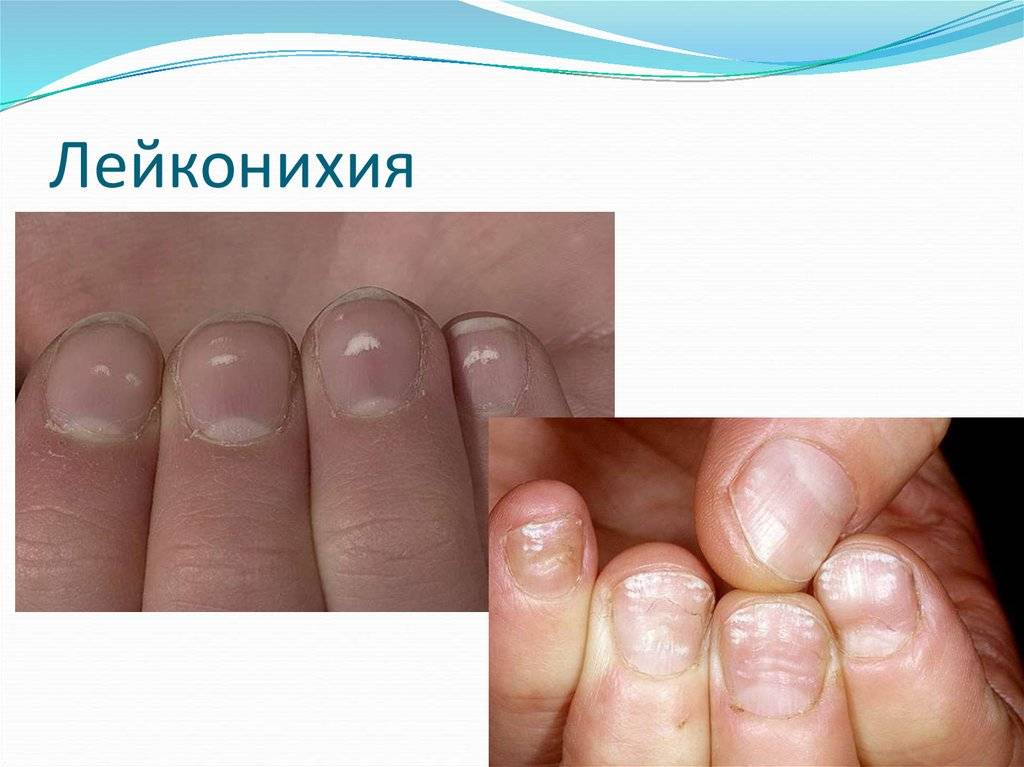
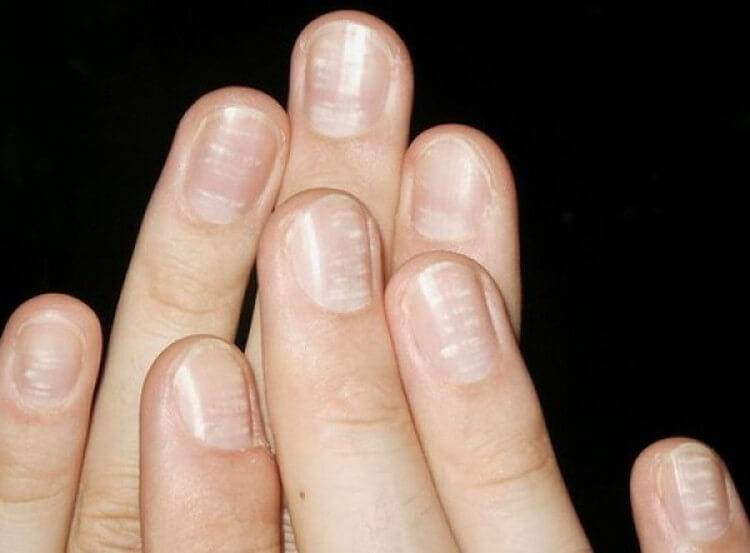
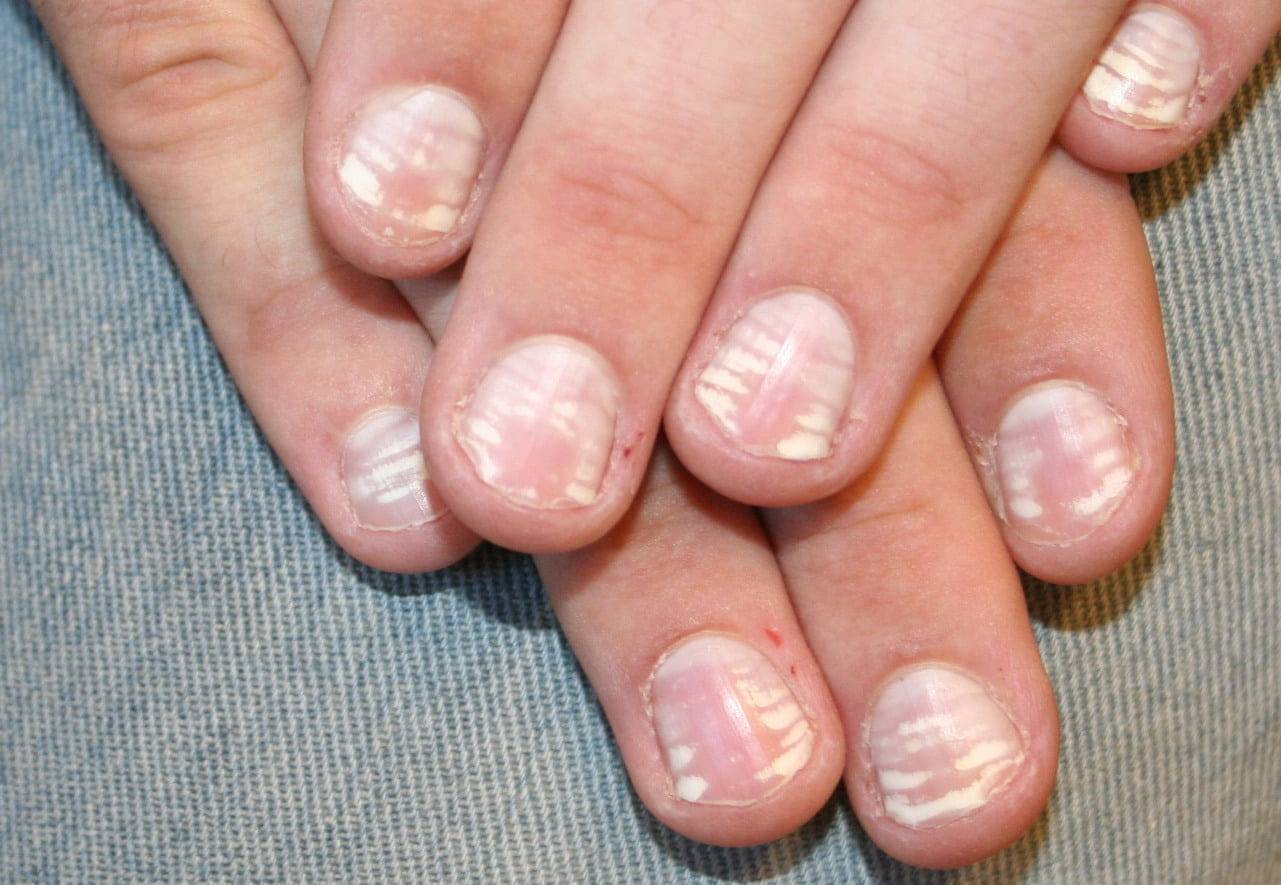
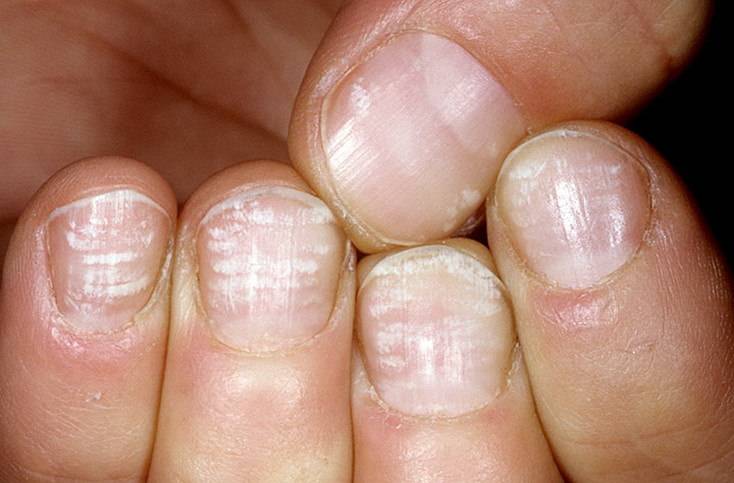
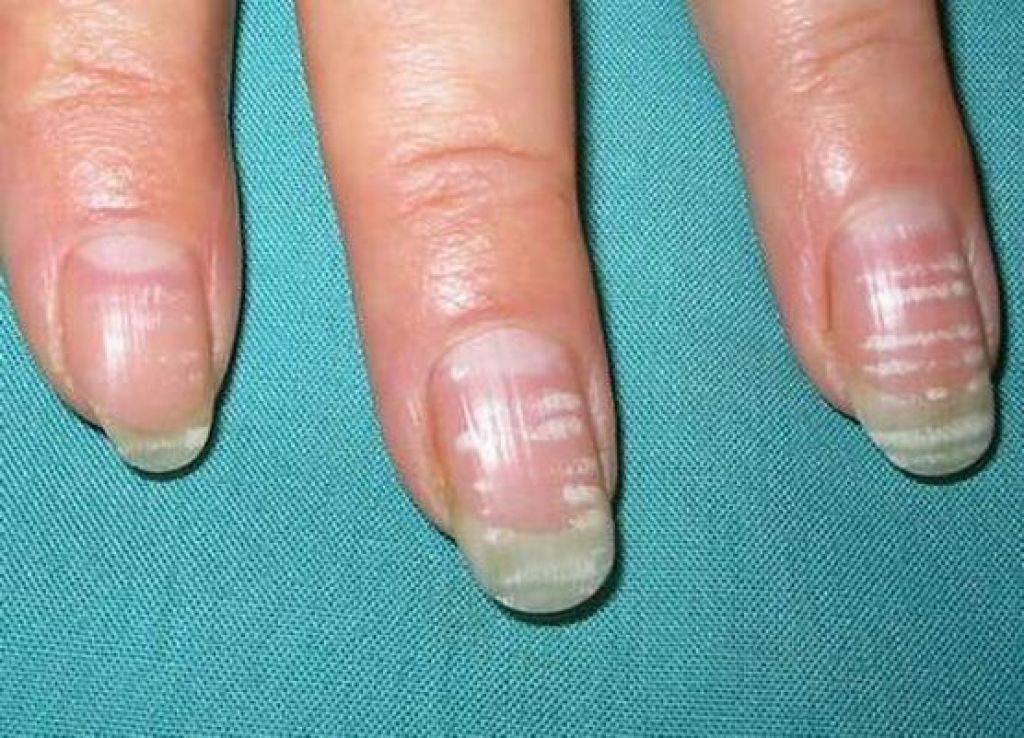
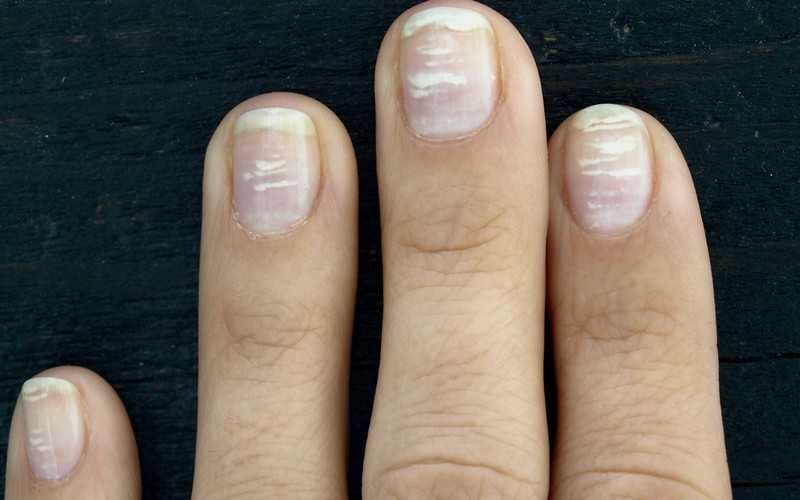
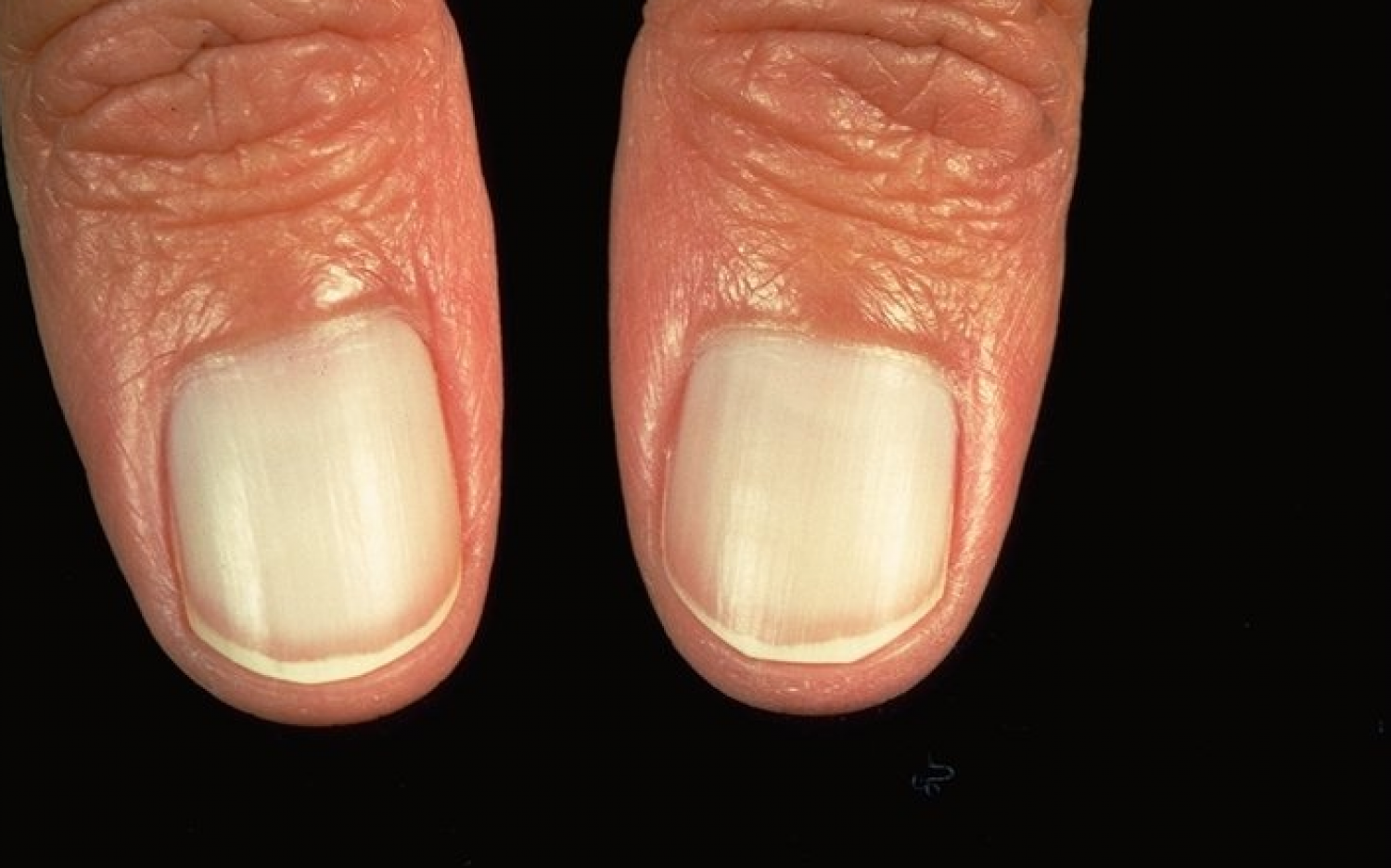
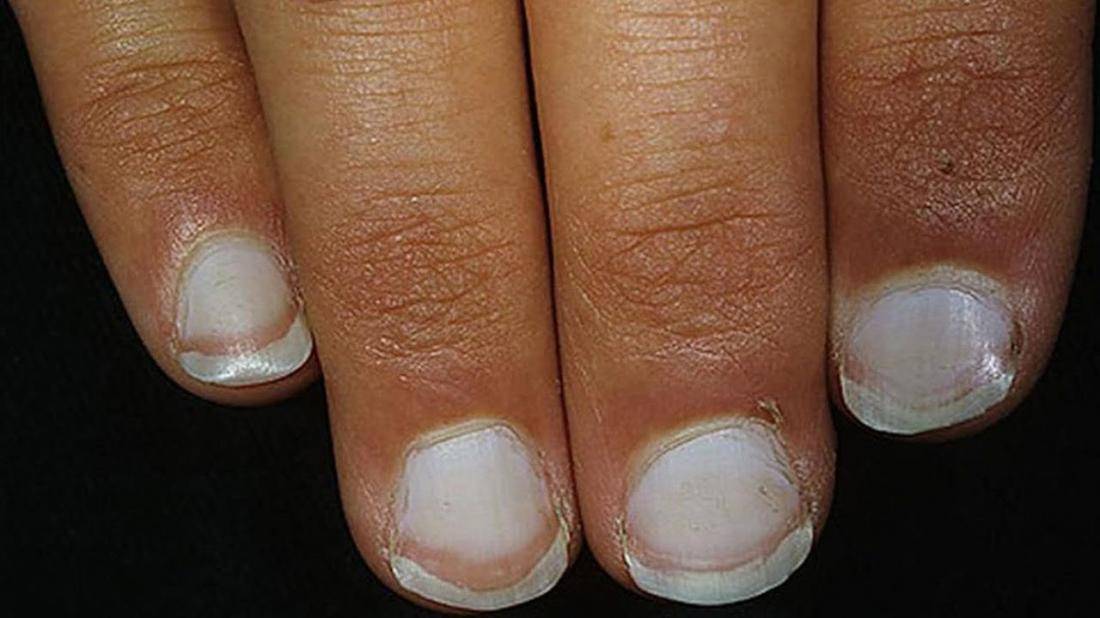
Виды и симптоматика лейконихии
Симптомы у данного недуга одинаковые: возникновение белых точек, продольных линий, треугольников на ногтевой пластине. Если заболевание вызвано стрессами и гиповитаминозом, то больной будет жаловаться на отсутствие настроения, плохую работоспособность, усталость и т. п. Если недуг спровоцировали почечная недостаточность и сердечно-сосудистые заболевания, больной будет сетовать на боли в сердце, общее ухудшение самочувствие. Сопутствующие симптомы могут варьироваться, но в любом случае у пациентов на ногтях будут наблюдаться белые точки.
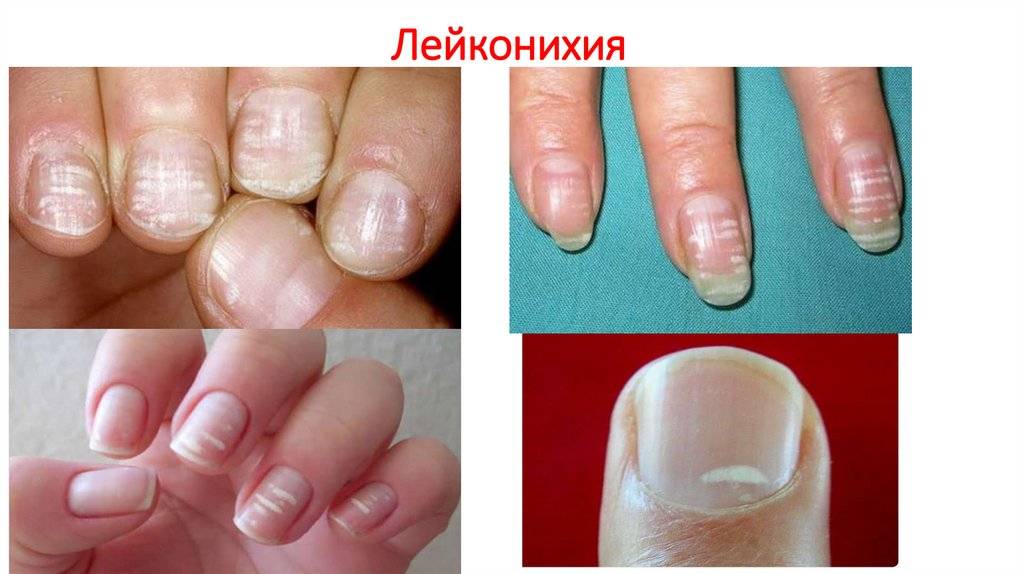
Лейконихия подразделяется на четыре разновидности:
1. Ограниченная лейконихия
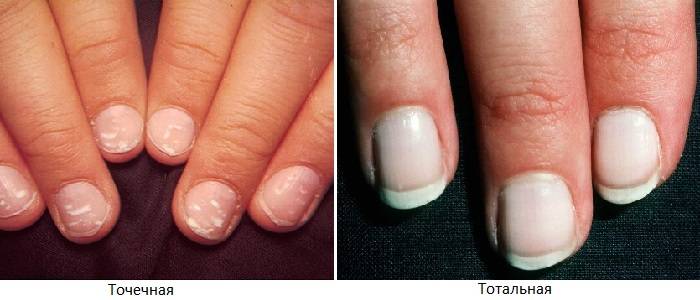
Белые точки проступают на одном-двух ногтях. Этот вид часто путают с точечной лейконихией.
2. Точечная лейконихия
Характеризуется наличием мелких полосок или пятен на ногтевых пластинах, которые возникают вследствие механических повреждений ногтей.
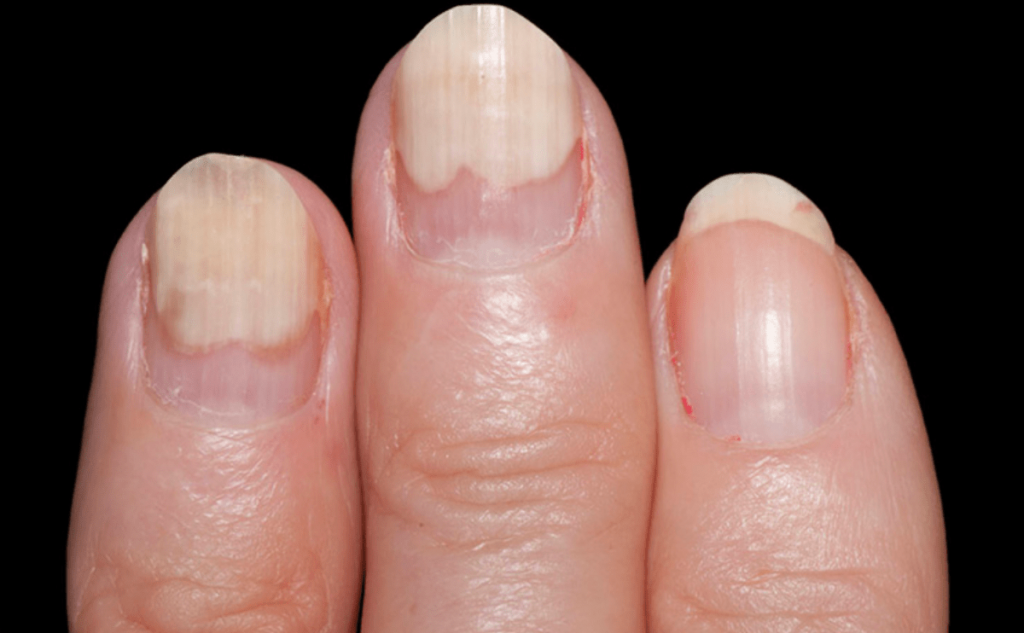
3. Полосовидная лейконихия
У пациента на ногтях различаются продольные белые полоски, которые могут быть на всех ногтевых пластинах рук или ног. Полосовидная лейконихия — это следствие интоксикации организма химическими веществами и сильной нехватки витаминов и минералов.
4. Тотальная лейконихия
Данный тип часто встречается у детей. Белые точки и линии распространяются по всему ногтю. Это значит, что в организме человека происходят какие-либо инфекционные процессы, наблюдаются нарушения в работе внутренних органов. В этом случае следует незамедлительно обращаться к врачу.
Основные причины ССГ
Причины возникновения синдром «сухого глаза» подразделяются на несколько групп:
- внутренние заболевания и синдромы, ассоциированные со снижением слезопродукции (аутоиммунные заболевания, синдром Шегрена, эндокринная дисфункция, ревматоидный артрит заболевания кожи и слизистых оболочек, приводящие к комбинированной недостаточности слезы и слизи)
- патологические состояния органа зрения и оперативные вмешательства на нем, приводящие к снижению стабильности слёзной плёнки (заболевания и последствия повреждений органа зрения, рубцы роговицы и конъюнктивы различной природы, приводящие к нарушению конгруэнтности поверхностей глазного яблока и век, нейропаралитический кератит, лагофтальм, дисфункция слёзной железы или её отсутствие, кераторефракционные операции, пластика роговицы или конъюнктивы)
- лекарственные средства, длительное применение которых приводит к снижению слезопродукции или стабильности слёзной плёнки (системные препараты: гипотензивные, антигистаминные, антипаркинсонические, антиаритмические, гормональные контрацептивные и некоторые другие лекарственные средства, глазные капли, содержащие бета-адреноблокаторы, холинолитики, некоторые местные анестетики)
- артефициальные факторы, нарушающие стабильность слёзной плёнки (воздух от кондиционеров и тепловентиляторов, работа с мониторами компьютеров, контактные линзы в случае плохой переносимости, дым, сигаретный дым, а также смог и запылённый воздух, испарения некоторых химических веществ (лаков, красок, химических растворителей, полимерных покрытий офисных помещений)
Диагностика основывается на специализированном офтальмологическом обследовании с выполнением специальных функциональных проб (тест Ширмера, проба Норна).
Дополнительные методы лечения: за и против
Очищение пазух носа помогает уменьшить скопление слизи и гноя, улучшает их отток. Применяют различные виды препаратов – разжижающих слизь, увлажняющих, противовоспалительных и рефлекторных. Они помогают сделать слизь более жидкой, уменьшить отек слизистой и расширить устье гайморовой пазухи, чтобы секрет быстрее выводился.
Прогревания в острой стадии болезни не применяют потому, что они могут усилить отек, образование гноя и воспаление. Физиотерапевтические и тепловые методики допустимы в стадии выздоровления или при лечении хронического процесса вне обострения. В домашних условиях, без согласования с врачом их лучше не использовать.