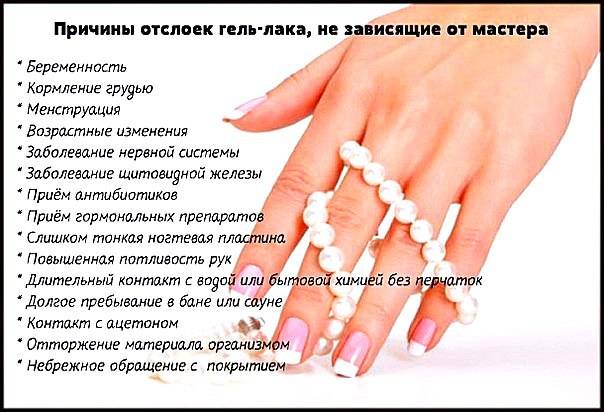
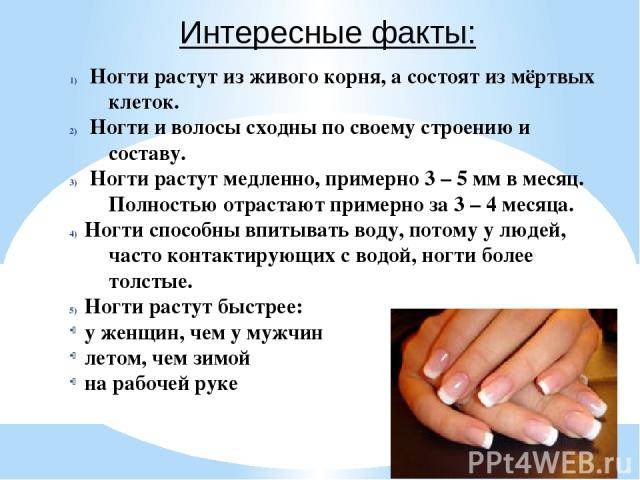
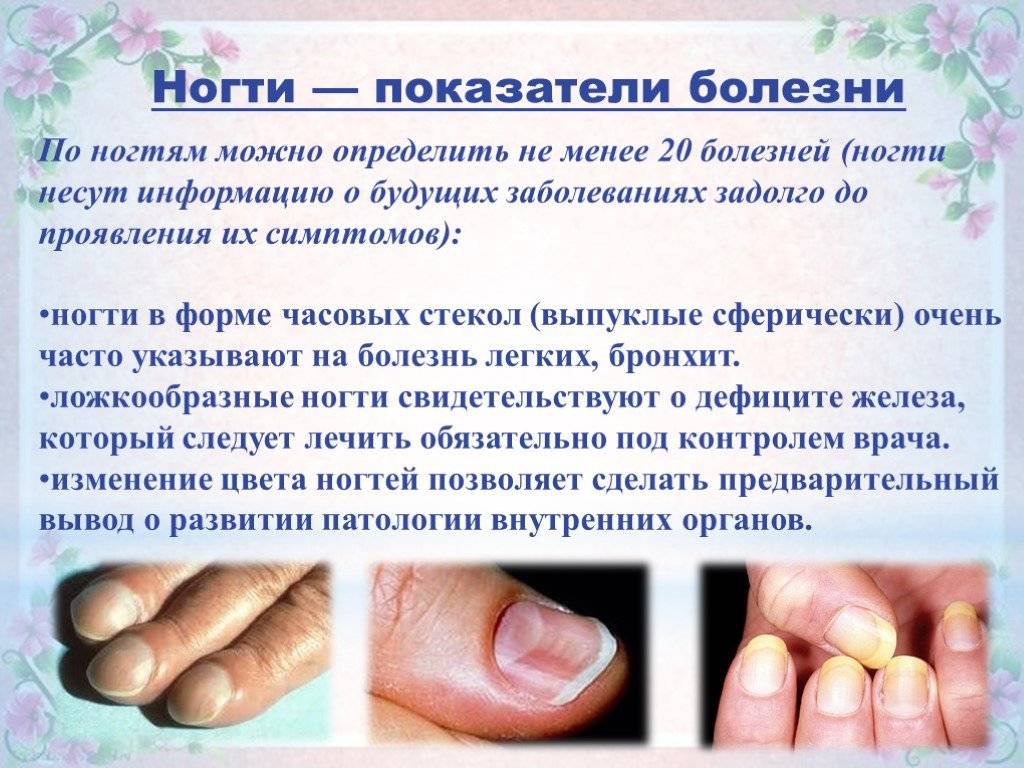
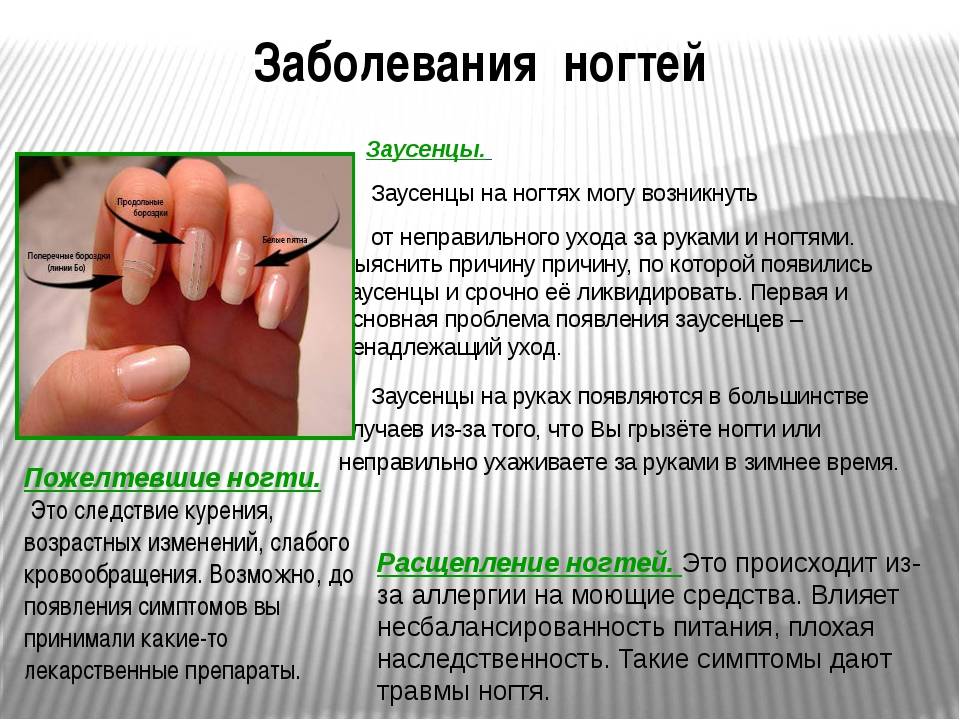
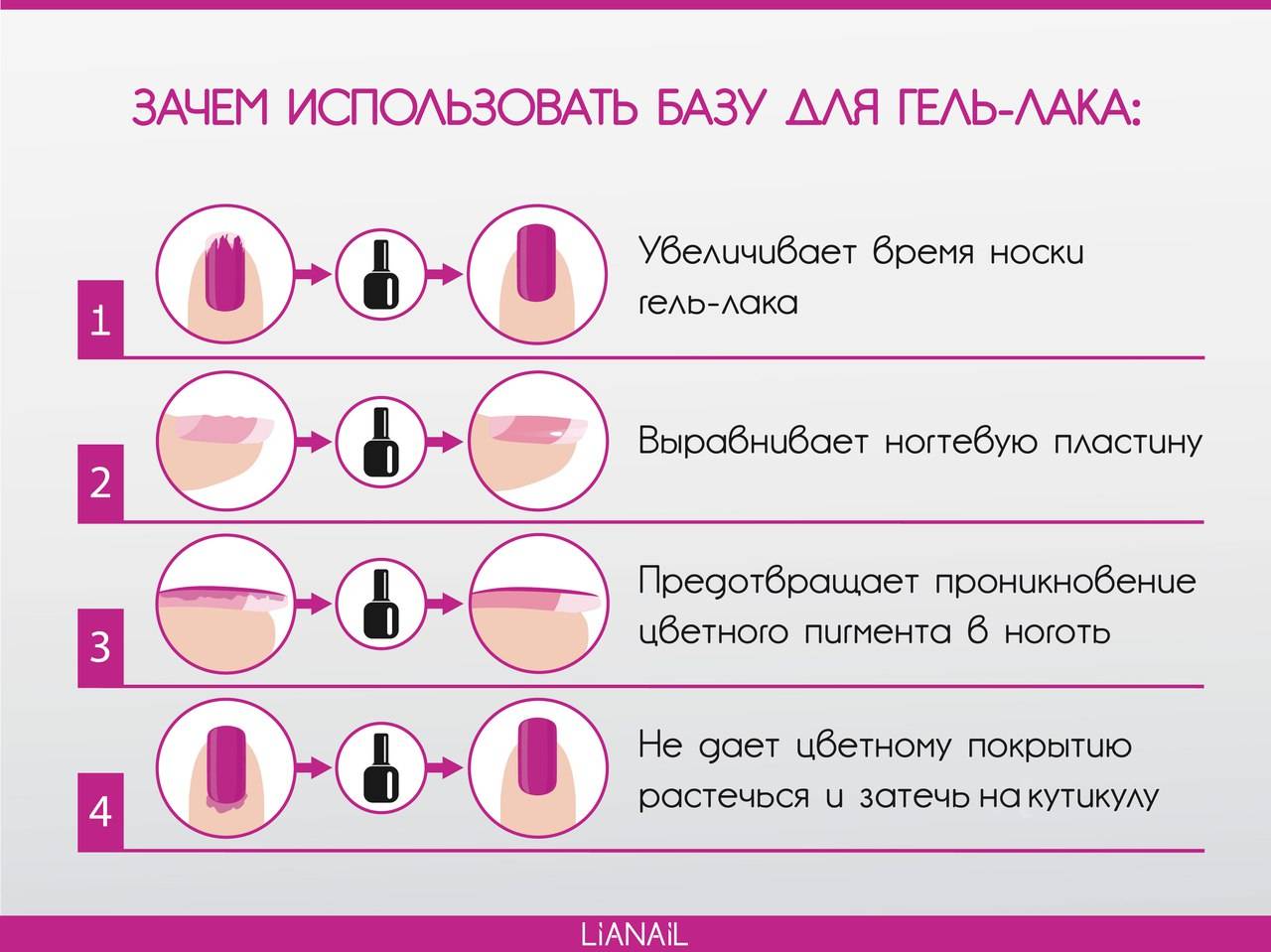
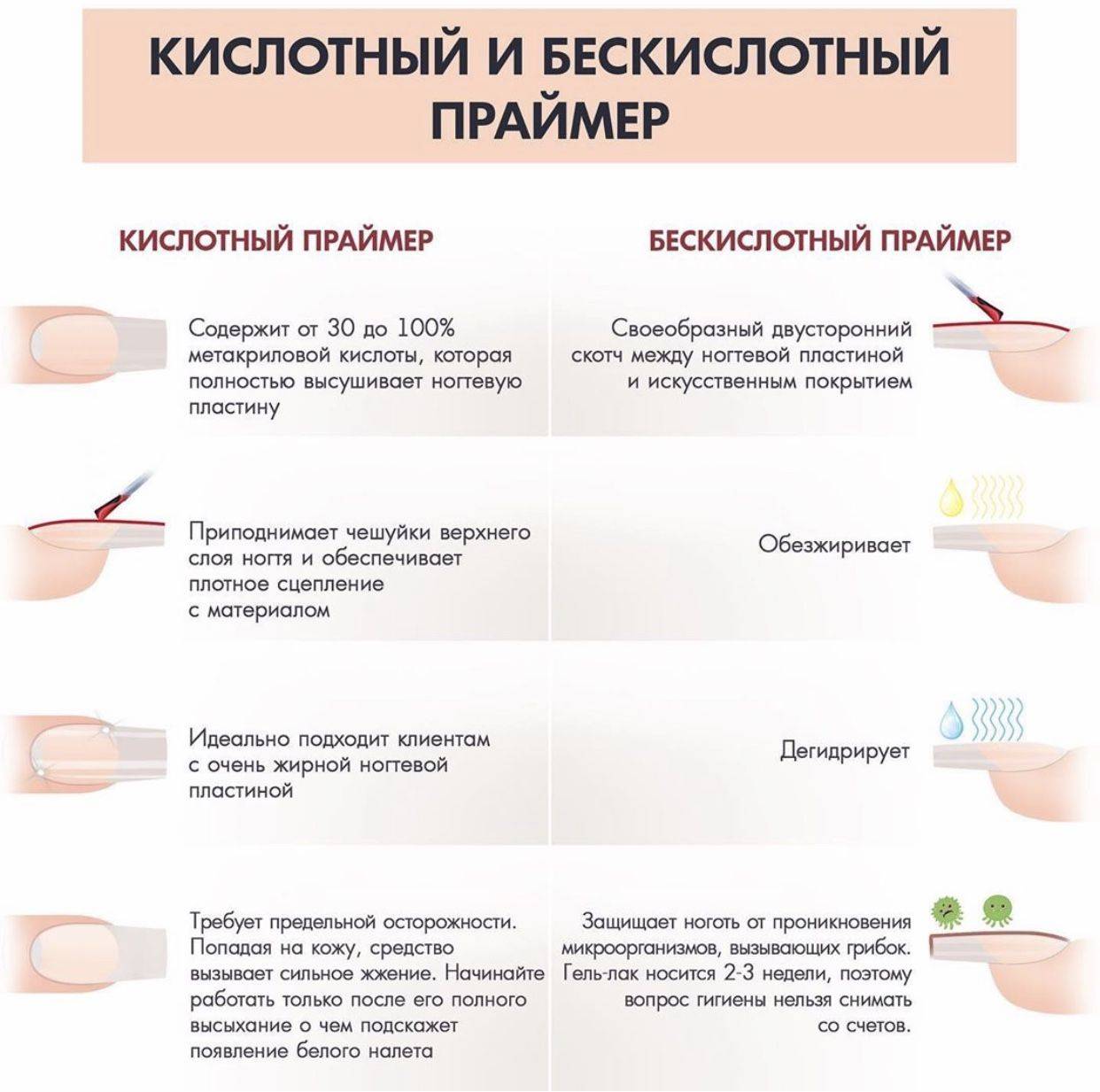
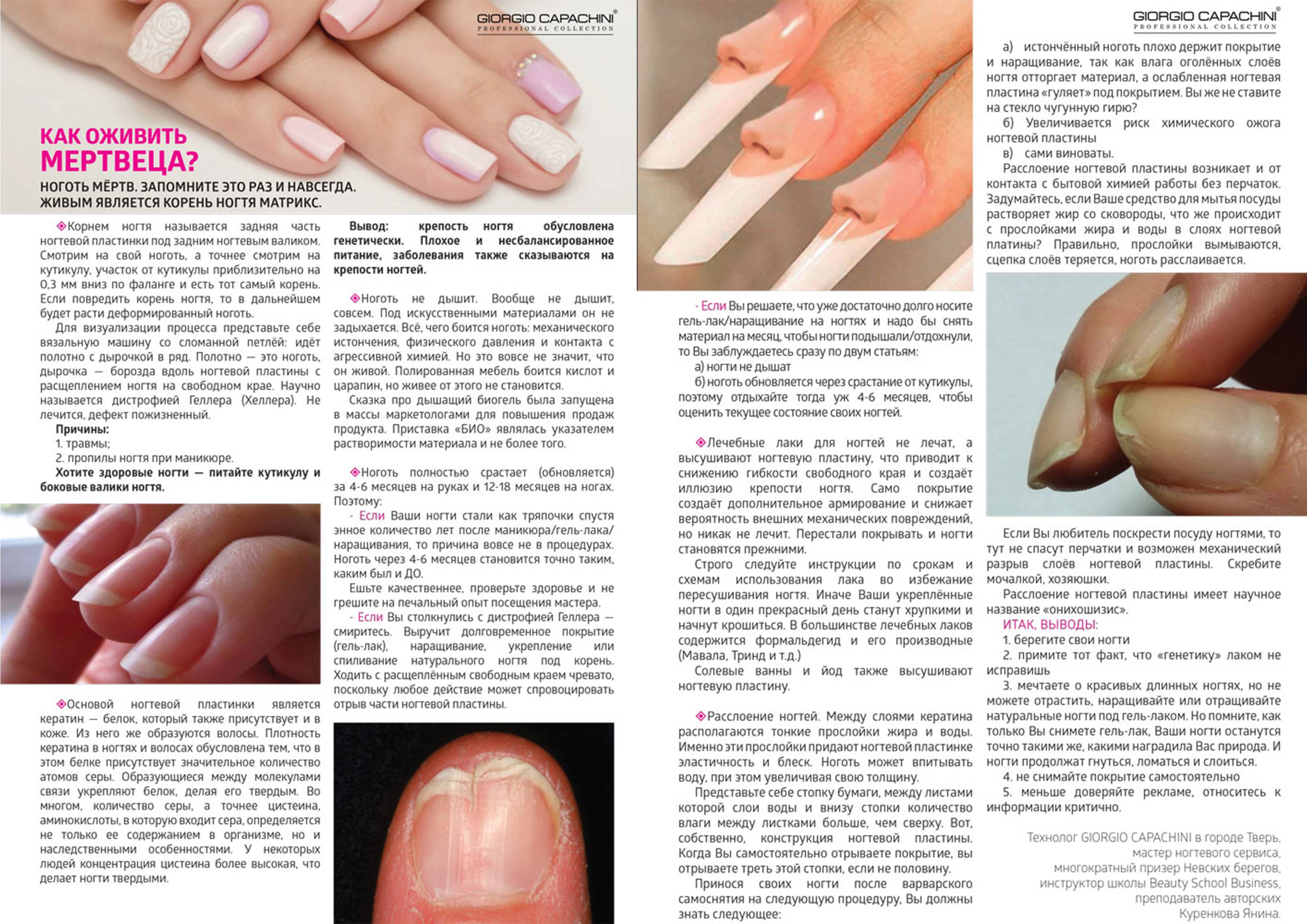
Что вызывает изменение структуры ногтя?
Расслоение, ломкость, бороздки, другие повреждения структуры ногтевой пластины связаны не только со здоровьем ногтя, но и с общим состоянием всего организма. Разберемся, на что указывают такие распространенные изменения.
Утолщение и истончение
Утолщение ногтевой пластины или гиперкератоз происходит на фоне возрастных изменений, травм, псориаза, экземы или грибковой инфекции. На пальцах ног такие нарушения говорят о хронических патологиях крупных сосудов, артерий, вен.
Обратное явление или истончение ногтевой пластины говорит о недостатке витаминов, питательных веществ, затрудненном кровообращении, отклонениях в нервной, эндокринной системе, ослабленном иммунитете.
Ломкость, расслаивание и растрескивание
Ломкость и расслаивание ногтей – состояние, с которым сталкивается много людей. Проблема может быть сезонной, появляться только в определенное время года или сопровождать всю жизнь. Такие ногти медленно растут, требуют бережного ухода.
К внешним причинам, которые вызывают ломкость и расслаивание, относятся:
- неграмотный уход;
- использование некачественных лаков;
- постоянное наращивание ногтей, нарушение техники их снятия;
- применение жестких пилочек;
- привычка грызть ногти.
Также болезнь вызывает частый контакт с водой, средствами бытовой химии, агрессивными химическими растворителями.
Из внутренних причин ломкость и расслоение ногтевой пластины вызывают:
- недостаток витаминов A, D, E, кальция, цинка, селена;
- нарушения в работе ЖКТ;
- анемия;
- нервные стрессы;
- патологии щитовидной железы, сахарный диабет;
- псориаз;
- сбои в работе сердца.
Расслаивание пластины может происходить не только по свободному краю, но и затрагивать дальние участки ногтевой пластины. Продольное расщепление ногтя по направлению к матриксу называется онихорексис, а поперечное – онихошизис. Растрескивание ногтей происходит из-за чрезмерных нагрузок на пластины, ношения искусственных покрытий или физических травм. Такие состояния вызывают грибковые, бактериальные поражения ногтей, хронические кожные патологии (экзема, псориаз), красный плоский лишай, контакт с кислотами, щелочами.
Отслоение
Отслоение ногтевой пластины от ложа называется онихолизис. Эта болезнь ногтей сопровождается очень неприятными ощущениями, долго и трудно лечится. Часто приводит к присоединению грибковой инфекции.
К причинам, которые вызывают онихолизис, относятся:
- подрыв ногтя в результате травмы;
- плохо подобранная обувь;
- отслоение наращенных материалов, который тянут за собой ноготь;
- неправильное выполнение наращивания ногтей или нанесения покрытия гель-лак;
- сердечно-сосудистые проблемы;
- эндокринные нарушения;
- грибковые, бактериальные инфекции;
- контактная аллергия;
- гипертиреоз;
- амилоидоз, саркоидоз;
- экзема, псориаз.
Точечные углубления
Одним из нарушений структуры ногтевой пластины являются точечные углубления. Они могут быть разного диаметра, глубины, редкими или частыми. Такой симптом называют наперстковидная истыканность.
Как это выглядит, смотрите на фото:
Распространенная причина наперстковидной истыканности – псориаз. Кроме того, появление точечных углублений на ногтях вызывают очаговая алопеция, патологии селезенки, экзема, артрит, травмы. А также контакт с химическими веществами, инфекции, саркоидоз.
Продольные и поперечные бороздки
Поперечные бороздки на ногтях, глубина которых достигает до 1 мм, называют линии Бо. Причина их образования – повреждение ногтевого матрикса. Если зоне роста не хватает питательных веществ, меняется ее химический состав, что приводит к формированию бороздок. Повреждения матрикса вызывают механические факторы, при ударе или защемлении ногтя в области основания, воздействие токсических химических веществ или лекарств, грибковая инфекция, сердечно-сосудистые нарушения.
Образование линий Бо связано с неаккуратным выполнением маникюра или педикюра. Когда при сильном отодвигании кутикулы повреждается матрикс.
Продольные бороздки формируются из-за злоупотребления углеводами, недостатка железа, проблем в кишечнике, неполноценного всасывания пищи.
Народные методы
Растительные маски
Растительная маска для ногтей
Чтобы приготовить такую маску, любой из компонентов нужно измельчить с помощью блендера или терки. Смешав все составляющие, нанести маску на ногти и дистальные фаланги пальцев, подержать до 15 минут. Проводить процедуру следует после небольшого массажа или разогревающей ванночки.
Полезны следующие маски:
- из капусты и картофеля в равных пропорциях с добавлением сливок;
- из моркови, с добавлением лимонного сока и оливкового масла;
- из творога и сметаны;
- из бананов.
Маска-пленка из воска
Нужно растопить воск на водяной бане остудить его до нормальной температуры. Далее опустить кончики пальцев в тягучий воск и вынуть, подождав, пока воск застынет. Выполнять эту процедуру нужно перед сном, а утром смыть водой остатки воска на пальцах. Каждую неделю делать эту процедуру 2-3 раза.
Ванночки
Улучшить трофику тканей поможет активизация кровообращения. А этого можно достичь, если регулярно проводить ванночки с морской солью и эфирными маслами.
Чтобы приготовить такую ванночку, нужно взять 1 л теплой воды, пару капель любого эфирного масла и 2 ст. л. морской соли. Эфирное масло сначала растворяют в нескольких каплях растительного масла. Держать в ванночке руки нужно 20 минут, при этом проводя легкий массаж ногтей. Делать такую процедуру следует 3 раза в неделю.
Втирание лечебных масел
Перед сном в каждый ноготок и мягкие ткани рядом нужно втирать теплое масло. Благоприятно влияют на состояние кожи и ногтевых пластин лимонное, облепиховое, масло авокадо, оливковое, касторовое, жожоба.
Маска из йода, глины и оливкового масла
Необходимо смешать немного голубой глины, теплого оливкового масла и несколько капель йода. Нанеся маску на ногти, нужно выждать 20 минут. Проводят процедуру каждый день в течение недели.
Пищевой желатин
Внутрь нужно принимать желе из пищевого желатина. Оно должно быть крепким, и принимать такое желе следует трижды в день по 1 ст. л. на протяжении 3-4 месяцев. Состояние ногтей значительно улучшится.
Лечение микоза ногтей
Врач-дерматолог в Минске может установить правильный диагноз микоза ногтей и кожи стоп на основании объективных данных, характерной клинической картины, а также результатов лабораторных анализов. Из лабораторных диагностических тестов самую большую значимость имеет выполнение соскоба чешуек кожи и ногтевой пластины с пораженных болезнью и гладких участков. После получения биоматериала проводится микроскопический анализ материала.
Другими методами для точного определения рода патогенного гриба и диагностики микозов ногтей и стоп выступают исследование в культуре ткани и молекулярно — биологический анализ.
Существуют дерматологические заболевания со схожей клинической картиной, с которыми надо проводить дифференциальную диагностику микозов ногтей и стоп. К ним относят псориаз, экзему, себорейный дерматит, плоский лишай и лимфому кожи. Поражение ногтей и кожи стоп грибами рода Кандида надо отличать от местных бактериальных инфекций и псориаза.
Современная фармакологическая индустрия выпускает множество средств для наружной терапии микозов ногтей и стоп. Различны также формы выпуска лекарственных средств:
- кремы;
- мази;
- растворы для наружного применения;
- лаки для ногтей;
- спреи;
- дермгели.
Выбор вида препарата и его терапевтической формы должен производить исключительно врач дерматолог. Часто перед нанесением лекарства требуется предварительное отслоение поверхностного рогового слоя кожи для лучшего проникновения активного вещества в очаг поражения.
При неэффективности от использования наружных лекарственных средств в терапии микоза ногтей и стоп, дерматолог назначает системные противогрибковые препараты в таблетированной форме.
Терапия микоза ногтей и стоп любой этиологии преследует своей целью полное клиническое выздоровление, а также отсутствие патогенных грибов по результатам лабораторного микроскопического анализа.
Лабораторный контроль по результатам лечения микоза ногтей и кожи стоп целесообразно проводить через 12 недель после завершения медикаментозной терапии.
Если дерматолог назначает для терапии системные противогрибковые препараты, то для контроля лечения рекомендовано выполнение биохимического анализа крови с определением уровней ферментов печени (АЛТ, АСТ, щелочной фосфатазы), билирубина, глюкозы крови.
При длительном отсутствии эффекта от противогрибковой терапии микозов ногтей и кожи стоп рекомендуется смена противогрибкового препарата на лекарство из другой фармакологической группы, желательно выполнение ультразвукового исследования сосудов нижних конечностей (как поверхностных, так и глубоких). Если форма заболевания вышла за пределы локальной зоны и приобрела распространенное течение, или при устойчивости заболевания при амбулаторной терапии, показана госпитализация в специализированное дерматологическое отделение.
При появлении изменений цвета и окраски кожи и ногтя запишитесь к врачу дерматологу, не допускайте самолечения. Терапия грибковых заболеваний специфическая и достаточно длительная. Только специалист сможет подобрать оптимальное лечение, расскажет о мерах индивидуальной защиты от повторного заражения и вовремя проведет профилактику осложнений микоза ногтей и стоп.
Методы лечения облысения при климаксе
Не стоит ждать, когда залысина на голове станет видна не только вам, но и окружающим. Существует несколько эффективных методов, часть которых замедляет выпадение волос, а часть помогает восстановить прическу.
– Медикаментозные способы
Врач может назначить препарат, содержащий нужную дозу эстрогена, и тем самым решить проблемы облысения. Также можно использовать спреи с миноксидилом, которые оказывают прямое воздействие на прикорневую часть волос, ускоряют кровообращение и активизируют рост новых волос.
– Изменение образа жизни
Одной из причин избыточной выработки андрогенов является малый сон, отсутствие физических нагрузок и неправильное питание. Нормализуя эти сферы, вы оздоровите свой организм и предотвратите выпадение волос.
– Народные средства
Учитывая исходный тип волос и свои финансовые возможности, подберите несколько полезных рецептов на основе народной медицины. Такие маски станут хорошим подспорьем в вашей борьбе с алопецией.
Помимо этого необходимо ухаживать за волосами с помощью профессиональных бальзамов и шампуней. Если же факт образования залысины уже произошел, всегда можно обратиться к бесшовной операции HFE. Это инновационная методика трансплантации волос, которая не оставляет рубцов и позволяет вернуть утраченную шевелюру.
Врач-трихолог
Квалификация врача
В 2011 году окончила РНИМУ им. Н.И. Пирогова по специальности «Лечебное дело».
В 2012 Интернатура по специальности дерматовенерология на базе РНИМУ им. Н.И.Пирогова.
Клиническая Ординатура по специальности «Дерматовенерология» на базе РНИМУ им. Н.И. Пирогова.
Повышение квалификации
Прошла курс повышения квалификации на базе Медицинского Института им.Сеченова по специальности «Косметология».
В 2015 году прошла курс повышения квалификации на базе Института Пластической Хирургии и фундаментальной косметологии по специальности «Трихология».
В 2019 году повышение квалификации на базе ГБУЗ МО МОНИКИ им. Владимирского по специальности «Дерматовенерология».
Дипломированный специалист, постоянный участник международных и российских тематических профессиональных семинаров, форумов, конгрессов по вопросам эстетической медицины.
Соискатель ученой степени кандидата медицинских наук.
Постоянный участник профессиональных тематических семинаров, форумов/
Как лечить выпадение волос при климаксе
В первую очередь следует помнить, что облысение, связанное с гормональными нарушениями, происходит в активную фазу менопаузы. А значит, по ее окончании интенсивное выпадение волос закончится.
Однако не стоит опускать руки и ждать, когда залысина окончательно примет какую-то форму. Вы можете помочь организму «переждать» этот непростой период.
Медикаментозное лечение. Иногда справиться с проблемой выпадения волос очень легко – нужно просто подобрать препарат с необходимой дозой эстрогена. Помните, что назначиать лечение может только врач!
Положительное действие оказывают средства наружного применения, содержащие миноксидил. Препарат способен воздействовать напрямую на корни волос и «пробуждать» заснувшие фолликулы. В результате кровообращение ускоряется, начинается рост новых волосков. В серии средств ALERANA есть спреи с 2% и 5% содержанием миноксидила, разработанные врачами-трихологами – основные «помощники» против интенсивного выпадения волос.
Образ жизни придется изменить. Что было допустимо по молодости, увы, приводит к серьезным нарушениям в организме после достижения определенного возраста. Это касается стрессов, неправильного режима, «вкусного» меню. Все это может привести к повышению уровня инсулина и избытку андрогенов. В результате, волосы растут на лице, на руках, но только не на голове!
Лучшим методом предотвращения выпадения волос будет соблюдение нескольких простых рекомендаций, которые не только решат проблему, но и нормализуют состояние организма в целом:
- Спите достаточное количество часов (нормой считается 8 часов в сутки).
- Занимайтесь умеренными физическими нагрузками.
- Применяйте техники релаксации и медитации для борьбы с нервным напряжением.
Обратитесь к народным средствам. Существует большое количество рецептов на основе природных компонентов, из которых можно подобрать подходящие для вашего типа волос.
Ремонт наращенного ногтя
Наращивание делают акриловыми типсами. Они не имеют живой структуры, поэтому при обламывании можно клеить синтетическим клеем для пластика (суперклеем, «Моментом»). Скрепляющие материалы те же – фильтровальная бумага, шёлковые полоски, бумажный пластырь.
Технология склеивания наращенной пластины следующая:
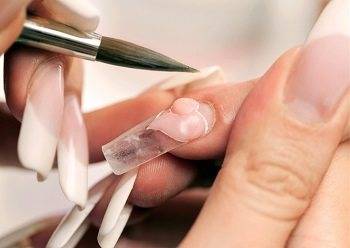
Если ремонт наращенного ногтя невозможен, можно заменить его на новый
Капните на ноготь клеем и приложите поверх него вырезанную бумажную полоску.
Поверх полоски капните клей ещё раз. Третий слой клея нанесите поверх высохшего второго.
Обработайте место ремонта пилочкой. Нанесите сверху лак.
Другой вариант ремонта – заменить обломанную типсу новой.
Почему шевелюра начинает редеть после 45?
Менопауза обычно наступает в возрасте 45-55 лет. Активная фаза климакса занимает от 5 до 7 лет – в этот период происходят основные изменения в организме.
Дело в том, что изначально в нашем организме есть два типа половых гормонов: женские эстрогены и мужские андрогены. До наступления климакса у здоровой женщины женские гормоны преобладают над мужскими, а при менопаузе ситуация меняется, андрогены начинают преобладать.
Именно мужские гормоны негативно сказываются на состоянии корней волос: в период климакса у женщин может развиваться андрогенная алопеция – облысение по мужскому типу.

Виды и причины неровностей
На ногтевой пластине могут появляться горизонтальные или вертикальные бороздки и полосы
Обратите внимание на эти дефекты.
Вертикальная полоса, которая тянется через весь ноготь — от кутикулы до кончика — может возникнуть из-за травмирования ногтевой пластины. К таким последствиям могут привести удары, защемления, длительно воздействие химии. Если вы недавно делали маникюр, возможно вам не подходят используемые мастером составы или сама процедура была сделана непрофессионально.
Появление бугорков и горизонтальных полос говорит о более серьезных причинах. Это нарушение обмена веществ, неправильное питание, заболевания ЖКТ, авитаминоз. Бугристые ногти могут появляться и вследствие плохого маникюра, в этом случае остается ждать, когда ногтевая пластина отрастет заново. Еще одна причина, почему ноготь стал неровный — серьезное повреждение с затрагиванием тканей ногтевой пластины. В этом случае есть риск, что деформация останется навсегда.
Изогнутая вверх ногтевая пластина может развиться из-за генетических заболеваний, при анемии, гормональных нарушениях из-за заболеваний щитовидной железы и ряде других заболеваний.
Если ноготь загибается вниз, причина кроется в механическом воздействии на пластину (тесная обувь, перчатки)
Реже это происходит из-за наследственности, однако советуем обратить внимание, есть ли такой же дефект у родственников. Загибание вниз свободного края ногтя также может возникнуть из-за гормональных нарушений в организме и из-за авитаминоза. В последнем случае ногтевая пластина будет не только изогнутой вниз, но еще и ломкой или расслаивающейся
В последнем случае ногтевая пластина будет не только изогнутой вниз, но еще и ломкой или расслаивающейся.
Мелкие углубления на ногте, словно его кололи иголкой, у дерматологов так и называются “наперстковая истыканность ногтя”. Данное состояние сопровождает людей с псориазом, красным плоским лишаем, алопецией.
Борозда Бо — это медицинский термин, которым называют продольную борозду от одного ногтевого валика до другого. Наиболее часто дефект возникает из-за неправильного ухода за ногтями, из-за непрофессионального маникюра, при котором был серьезно поврежден ноготь, а также это симптом грибкового заболевания. Появление такой неровности на ногте также говорит о нарушениях сердечно-сосудистой системы или наличии в организме серьезной инфекции.
Утолщение ногтя (полностью или частичное) — косметический дефект, который может быть как наследственным, так и приобретенным. Среди приобретенных причин, почему ноготь стал толще, лидирует грибок. Грибковая инфекция поселяется у кожных валиков. Наличие заусенцев, ранок облегчает заражение и создает для инфекции благоприятную среду. В этом случае вы можете сначала заметить что ноготь на руке или на ноге стал толще, потом грибок приведет к изменению цвета, ногтевая пластина станет ломкой, начнет слоиться/крошиться, появится неприятный зуд, могут воспалиться ткани вокруг.
Внимательно относясь к внешнему виду своих ногтей, вы можете сохранить их здоровый вид и вовремя узнать о нарушениях в организме.
Почему ногти трескаются и ломаются?
Причины, способствующие этому, делятся на внутренние, внешние и психологические.
В помещении:
- дефицит железа в организме (особенно часто встречается у детей);
- во время беременности, когда поступающие в организм витамины и минералы расходуются на развитие плода;
- нездоровое питание – недостаток белка, фосфора, магния и кальция;
- нарушения обмена веществ, связанные с проблемами с желудочно-кишечным трактом или эндокринной системой;
- кожные заболевания: эритематозные лишайники, грибки, экзема, псориаз, эпидермолиз;
- гормональный сбой (в том числе у подростков);
- отравление тяжелыми металлами.
Внешний:
- частый контакт с бытовой химией, горячей водой;
- длительный износ гель-лака или нарост (к этому тоже можно отнести неправильное снятие покрытия);
- переохлаждение кожи рук или, наоборот, слишком сухой и влажный воздух;
- использование красок, содержащих формальдегид.
Психологические причины включают стресс, депрессию и привычку грызть или тянуть ногти.
Важно! Только после того, как причина слабости будет устранена, можно приступать к лечебной процедуре. Иначе все ваши старания будут напрасными и ни к чему не приведут
Факторы риска
Основными факторами риска развития болезни Осгуда-Шляттера является возраст, пол и участие в спортивных состязаниях.
Возраст
Болезнь Осгуда-Шляттера происходит во время полового созревания и роста организма. Возрастной диапазон разный у мальчиков и девочек, потому что созревание у девочек начинается раньше. Обычно болезнь Осгуда-Шлаттера развивается у мальчиков в возрасте 13-14 лет а у девочек в возрасте 11-12 лет. Возраст диапазоны отличаются от секса, потому что девочки испытывают полового созревания раньше, чем у мальчиков.
Пол
Болезнь Осгуда-Шляттера чаще встречается у мальчиков, но гендерный разрыв сокращается, так как постепенно все больше девочек занимаются спортом.
Занятия спортом
Болезнь Осгуда-Шляттера встречается у почти 20 процентов подростков, которые участвуют в спортивных состязаниях в то время, как только в 5 процентах случаев у подростков, не занимающихся спортом. Заболевание возникает в основном при занятиях такими видами спорта, где требуется много прыжков бег изменения траектории движения. Это, например:
- Футбол
- Баскетбол
- Волейбол
- Гимнастика
- Фигурное катание
- Балет
Что такое диабетическая стопа
Симптомы
Диабетическая стопа – это комплекс симптомов, которые появляются из-за нарушения микроциркуляции в тканях. Высокая концентрация глюкозы в крови при сахарном диабете провоцирует изменения в структуре и функциях сосудов, периферических нервов. В результате снижается эластичность кровеносных сосудов, повышается вязкость крови, нарушается трофика тканей, нервные окончания теряют свою чувствительность. Перечисленные изменения становятся причиной снижения защитной функции тканей, малейшая травма ступни приводит к образованию труднозаживающих ран и некрозов.
Симптомы диабетической стопы:
- Боль в ступнях во время ходьбы.
- Быстрая утомляемость ног.
- Отечность тканей.
- Участки гиперпигментации.
- Мозоли и потертости.
- Сухость кожи, гиперкератоз (избыточное утолщение рогового слоя кожи).
- Длительно незаживающие трещины.
- Появление язв на пальцах и подошве (участках, которые испытывают повышенную нагрузку при ходьбе).
- Деформация ступней.
- Снижение чувствительности тканей.
Выраженность симптомов зависит от формы и степени синдрома диабетической стопы, для точной диагностики больные диабетом должны обращаться к врачу.
Факторы риска
При диабетической стопе любое механическое воздействие на ступни может привести к появлению язв и тяжелых осложнений. Такой же эффект вызывает незначительное увеличение нагрузки на ноги, в качестве нагружающего элемента может выступать даже утолщение рогового слоя кожи.
Факторы риска, которые могут привести к тяжелым осложнениям:
- Дерматомикозы и онихомикозы.
- Натоптыши.
- Мокрые, сухие, стержневые мозоли.
- Вросшие ногти.
- Трещины на пятках.
- Сухая, грубая кожа.
- Ушибы.
- Обработка кожи острыми инструментами.
Из-за сниженной чувствительности тканей у диабетиков возрастает вероятность повреждения кожи, если самостоятельно проводить педикюр в домашних условиях. При несоблюдении правил гигиены раны легко инфицируются, бактериальная инфекция быстро распространяется и захватывает окружающие ткани, повышается риск развития абсцесса и гангрены.
Еще один фактор риска – неудобная обувь. Из-за пониженной чувствительности больные не ощущают трения и продолжают ходить в тесной обуви. На коже быстро появляются натоптыши, мокрые и сухие мозоли, трещины, которые становятся причиной язвенных поражений; при сдавливании ступни обувью в течение нескольких часов развивается ишемический некроз тканей.