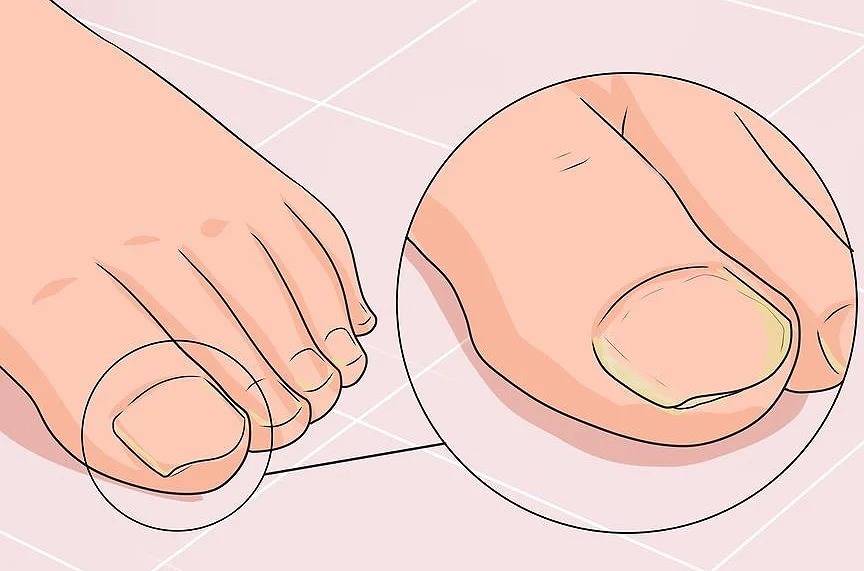
Причины развития онихокриптоза
Главной причиной врастания ногтя в мягкие ткани пальцев считается неправильно подобранная чрезмерно узкая или тесная обувь. При постоянном сдавливании пальцев на ногах ноготь прорастает в окружающий кожный покров, при этом начинает расти не только в длину, но и в ширину. Сами мягкие ткани также претерпевают изменения, на месте постоянного травмирования происходит разрастание так называемого «дикого мяса».
Вторым причинным фактором, почему врастает ноготь на большом пальце ноги, специалисты отмечают ношение закрытой обуви в жаркую погоду. Повышенная влажность, которая создается в плотно закрытом пространстве приводит к размягчению кожного покрова и мягких тканей, а также самой ногтевой пластины. В результате чего нарушается естественная граница и рост ногтя.
К дополнительным причинам и сопутствующим факторам риска относятся:
- Травма большого пальца с сильным ударом ногтевой пластины.
- Врожденная неправильная форма ногтей с утолщением ногтя.
- Грибковая инфекция, провоцирующая утолщение и изменение формы ногтевой пластины.
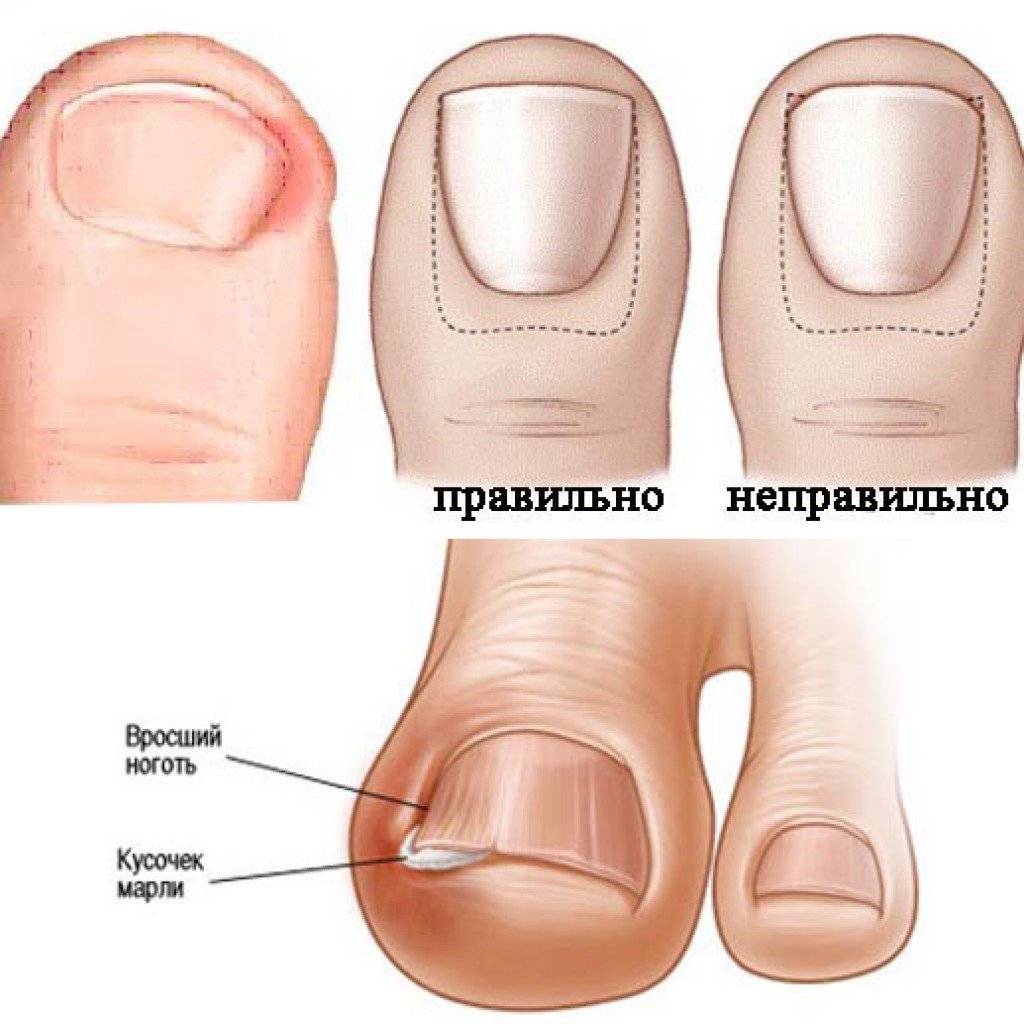
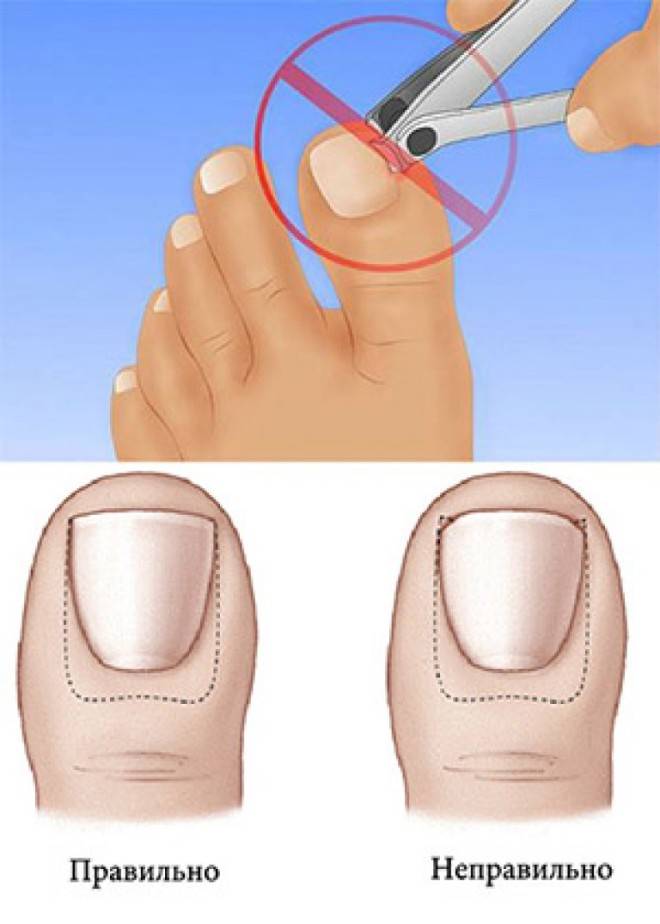
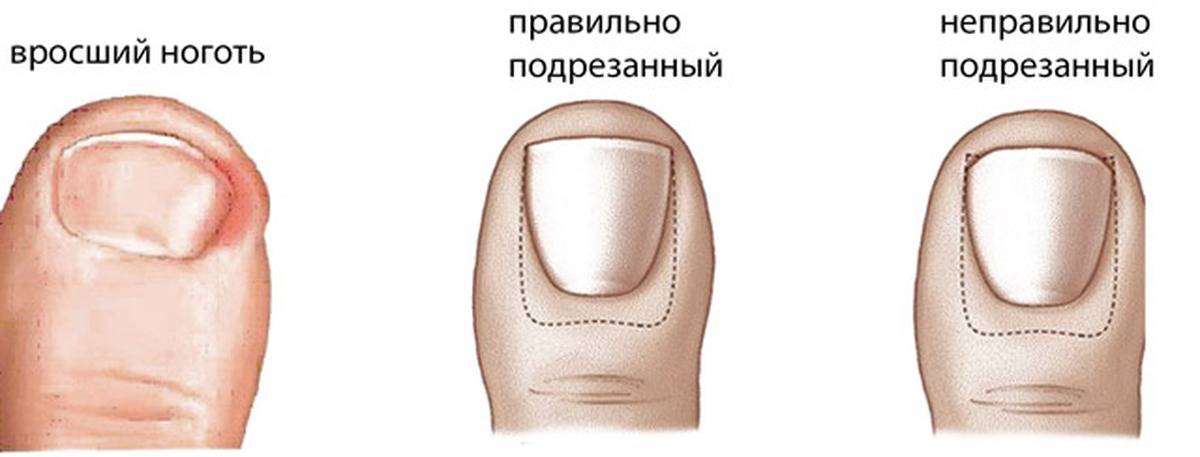
- Неправильный уход за ногтями, педикюр с сильным обрезанием уголков.
- Деформации стопы — диабетическая стопа, плоскостопие.
- Инфекционные, бактериальные поражения кожи и мягких тканей около ногтя.
- Заболевания внутренних органов и функциональных систем организма, что сопровождаются отечностью ног.
Помимо вышеприведенных факторов стоит учитывать и наследственную предрасположенность. Наследственный фактор вросшего ногтя целенаправленно не исследовался, но по данным медицинской статистики — если в роду прежде наблюдались случаи врастания ногтя, то и у наследников высока вероятность проявления данного заболевания.
Первичные меры при травме ногтя
Помощь пострадавшему нужно оказать как можно быстрее. От ее своевременности будет зависеть результат лечения и скорость выздоровления.
Необходимо:
- снять с пальцев все украшения;
- остановить кровотечение, если оно имеет место: поместить раненый палец под холодную воду;
- смочить кусочек чистой ткани, ватный диск, бинт хлоргексидином или раствором перекиси водорода и прижать к ране;
- при возможности приложить к травмированному пальцу лед – это не даст развиться отеку и утихомирит боль;
- для уменьшения боли поврежденную конечность держат выше уровня сердца;
- после остановки крови проводят дезинфекцию, используя для этого йод (обрабатывают лишь края раны);
- при появлении отека на палец можно нанести йодную сетку;
- если боль не утихает, следует приять анальгин или ибупрофен;
- наложить на рану стерильный бинт.
Лечение антибиотиками
Основа лечения – прием антибиотиков для подавления активности патогенной флоры. Изначально, до результатов посева применяют пенициллины, цефалоспорины, после получения результатов посевов лечение может быть скорректировано по данным чувствительности флоры к антибиотикам.
Препараты могут быть системными (в инъекциях, таблетках, капсулах или растворах) и местные. Это спреи или капли с антибактериальными и дополнительными компонентами (гормоны, сосудосуживающие компоненты).
Препараты этой группы назначает только врач, по рецепту, принимают их под его контролем, полным курсом, даже если стало лучше и все симптомы исчезли. Если препарат не имеет эффективности на протяжении 2-3 суток, его меняют на более сильный, из другой группы.
Как проявляется паронихия
Сам процесс протекает на ладонях, но из-за толщины кожи жидкость проникает через лимфатические отверстия к участкам, окружающим ногтевую пластину. Часто паронихия провоцирует возникновения околоногтевого панацирия – острого гнойного воспаления тканей пальца.
Характер течения этого заболевания может быть:
- Острым, при котором оно длится менее полутора месяцев. Болезнь имеет бактериальную природу и сопровождается сильными болевыми ощущениями и нагноением, преимущественно с тыльной стороны пальцев. Ткани, расположенные ближе к ладони, также могут быть поражены – в этом случае воспаление распространяется глубоко, захватывая кисть.
- Хроническим, со сроком течения более полутора месяцев. Как правило, этот вид паронихии вызывается химическими веществами, дерматитом, псориазом, экземой, онихомикозом. При хроническом течении болезни (без развития абсцесса) поражается ногтевая пластина: деформируется, расслаивается, тускнеет и желтеет, крошится, утолщается (при грибковом заражении).
Причины врастания ногтя
К основным причинам врастания ногтевой пластины относят:
·вальгусная деформация (искривление большого пальца на уровне сустава), связанная с плоскостопием, и другие анатомические изменения стопы: неправильное расположение пальцев, их надавливание друг на друга внутри обуви может привести к врастанию ногтя
·генетическая предрасположенность: наследственная деформация ногтевой пластинки и боковых околоногтевых кожных валиков
·нарушение кровообращения, вызванное такими заболеваниями, как варикозное расширение вен, сахарный диабет и другие эндокринные нарушения: заболевания сопровождаются отеками ног, стоп, пальцев, что приводит к врастанию ногтя
·воспалительные процессы – грибковые и бактериальные заболевания: ноготь становится толще, может терять прежнюю форму, крошиться, тем самым повреждая ногтевой валик и вызывая воспаления
·неправильно подобранная обувь: узкая либо меньшего размера, сдавливающая пальцы; без задника, приводящая к упиранию пальцев в носок обуви при ходьбе; на высоком каблуке, увеличивающая нагрузку на пальцы; на жёсткой подошве, приводящая к отсутствию смягчения во время ходьбы
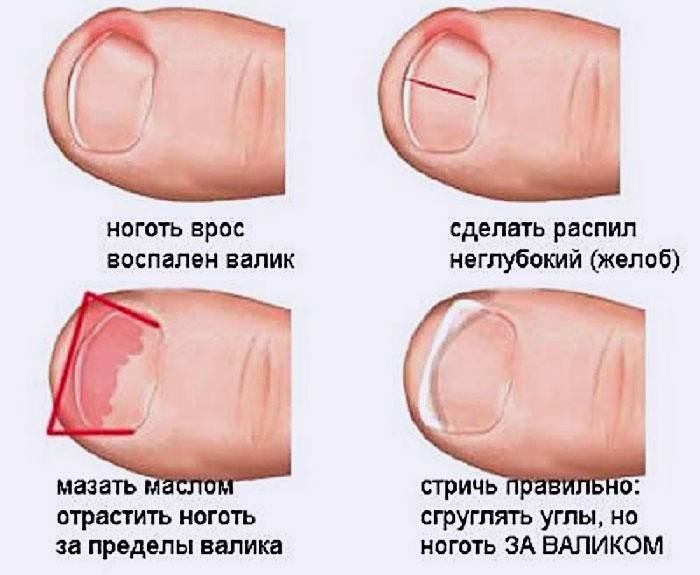
·неправильно проведенный педикюр: подстригание ногтей слишком коротко, срезая уголки ногтевых пластин
·травмирование пальцев ног: ушибы, приводящие к повреждению ногтя, и его дальнейший неправильный рост
·высокая нагрузка на ноги: физическая нагрузка, лишний вес, беременность, гормональные изменения
Вросший ноготь – проблема, которая вызывает боль и дискомфорт, а бездействие приводит к более тяжелым последствиям. Постоянная боль, невозможность носить любую обувь, гнойные образования и воспаления вокруг ногтевой пластинки – это только часть неприятных осложнений, связанных с онихокриптозом. Если вы заметили первые признаки врастания ногтя, обязательно запишитесь на консультацию к специалисту.
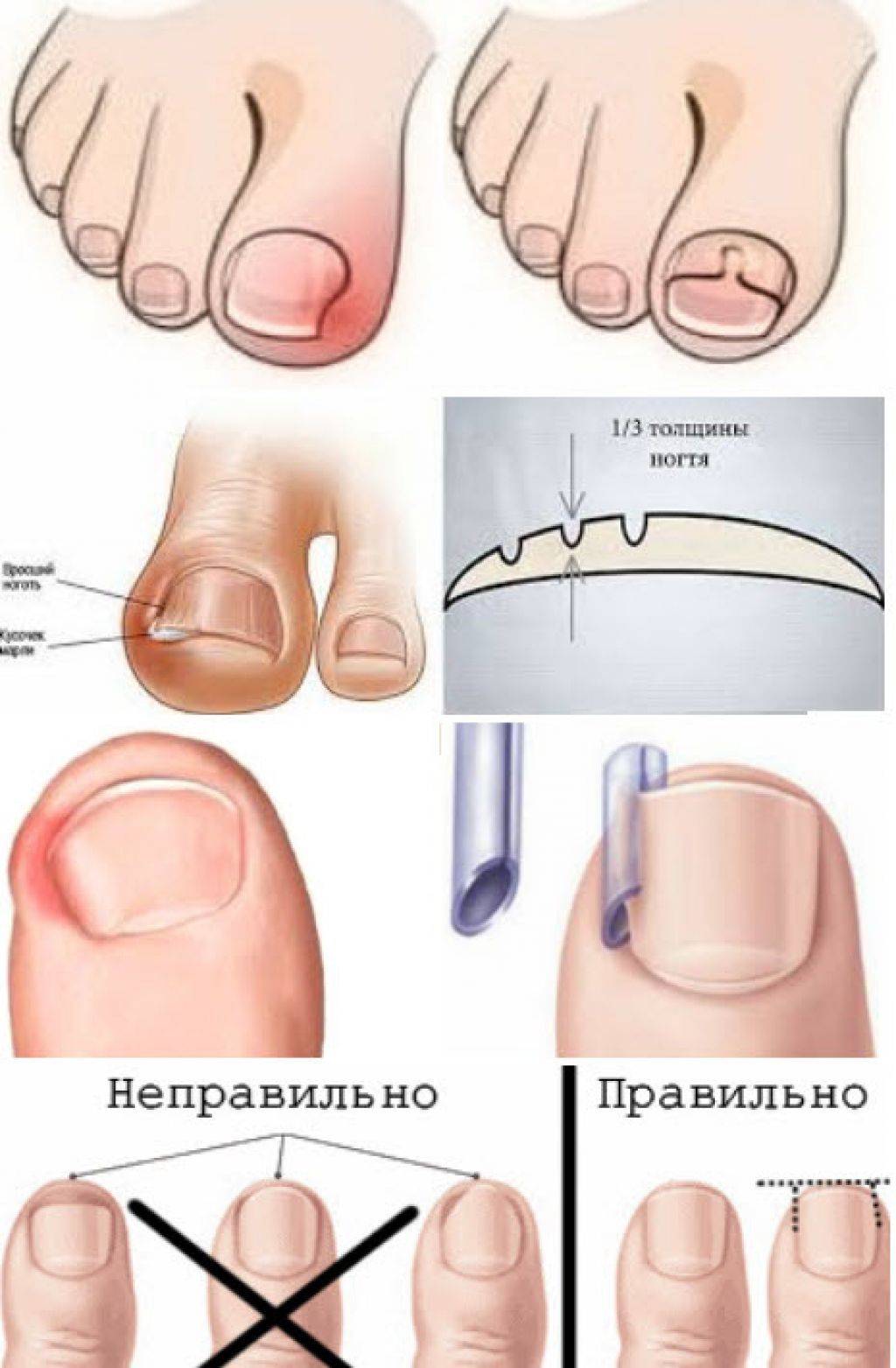
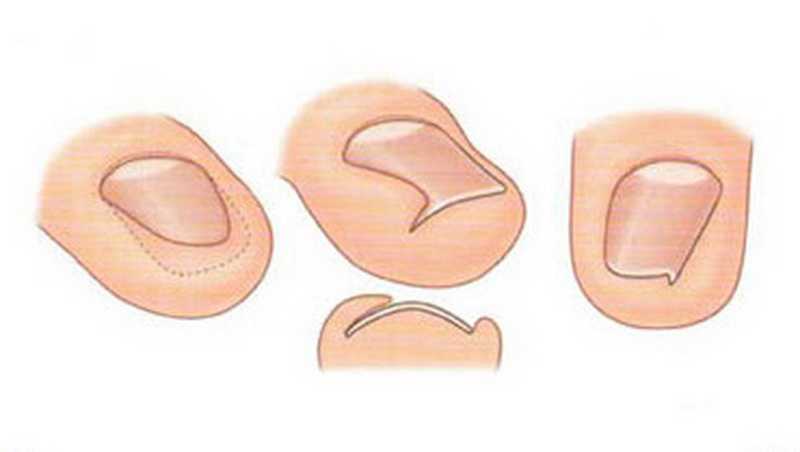
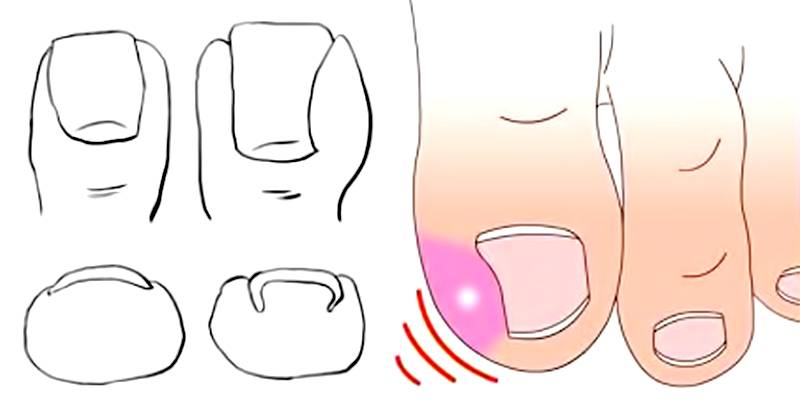
Симптомы вросшего ногтя на большом пальце ноги
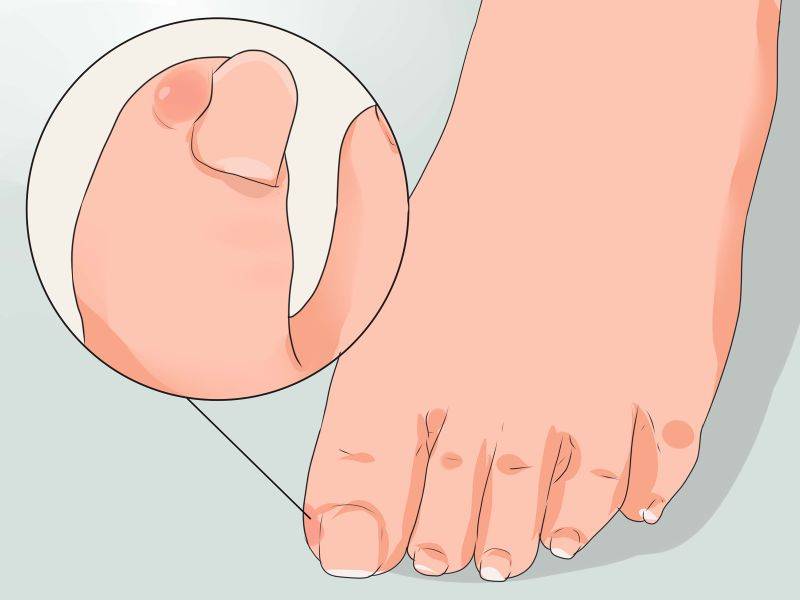
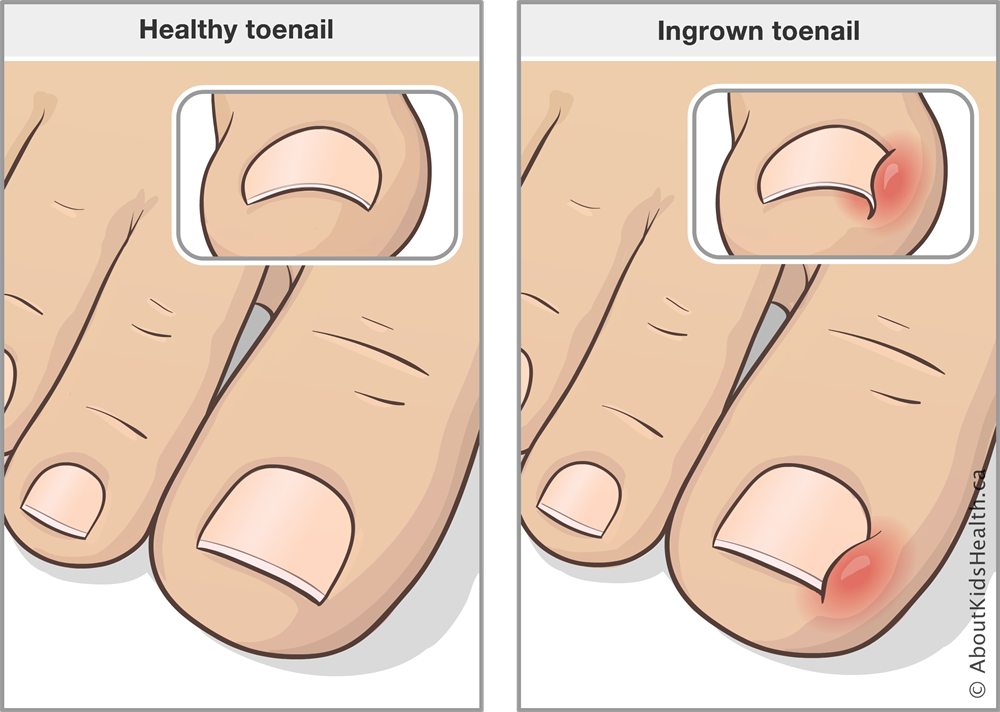
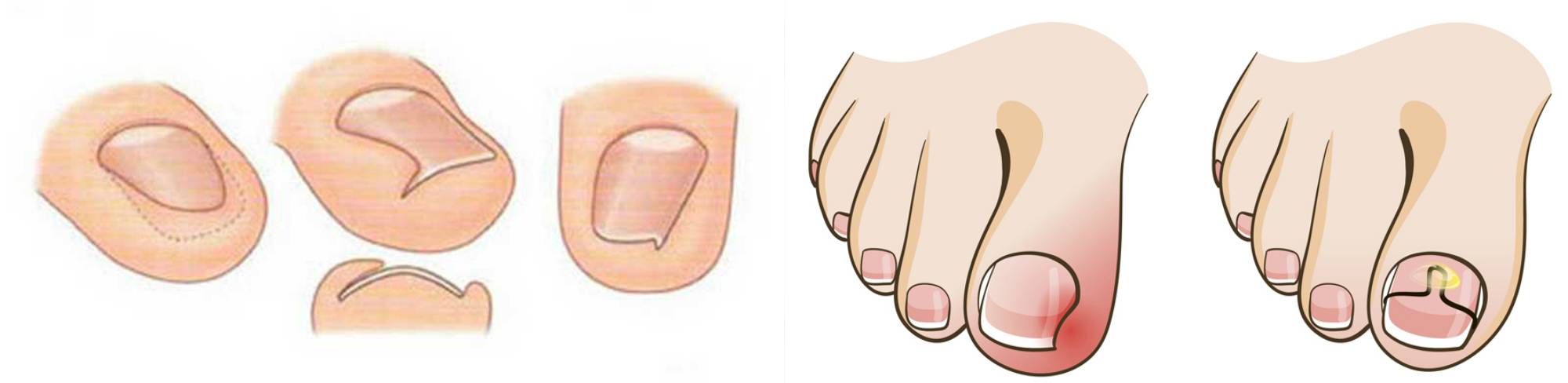
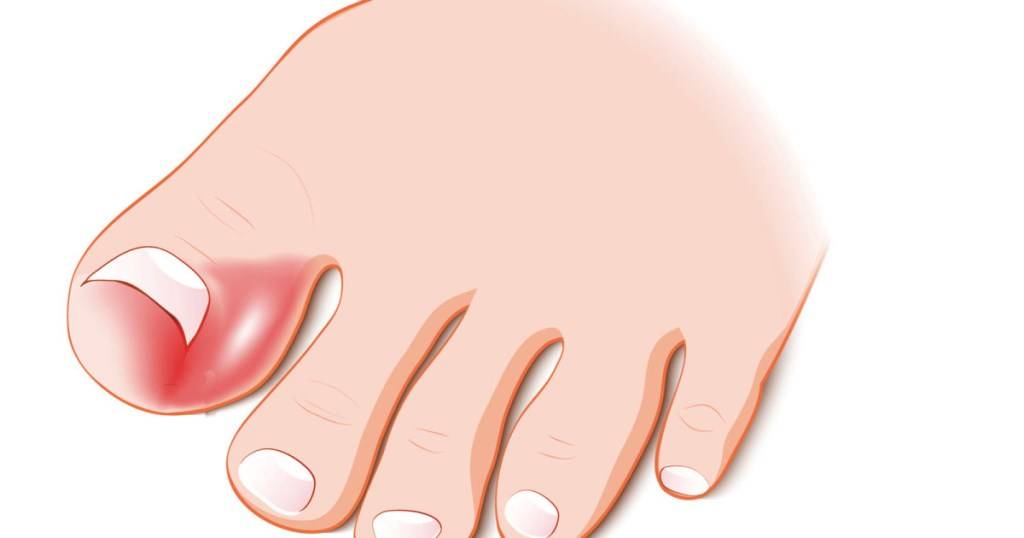
Самым первым признаком врастания ногтя выступает постоянная боль в области ногтевого валика, усиливающаяся при ношении обуви, ходьбе и нажиме. На концах пальцев расположено множество нервных окончаний, поэтому болевой синдром очень интенсивный с тенденцией усиления и обострения при дальнейшем развитии болезни.
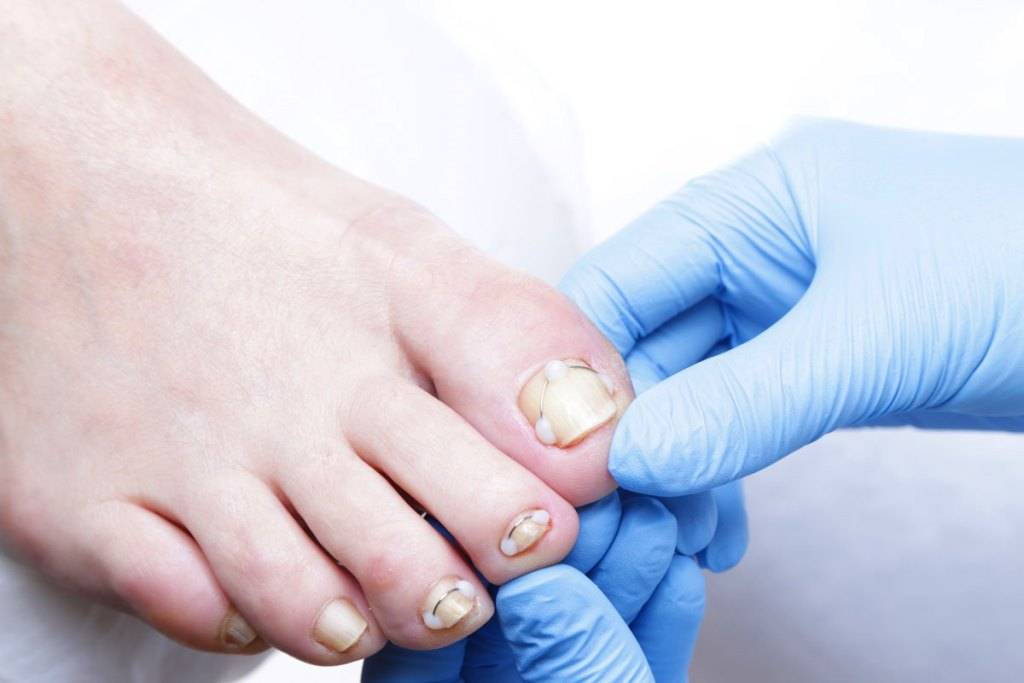
На начальном этапе заболевания при внешнем осмотре пальца отмечается краснота, припухлость кожи и мягких тканей сбоку ногтевой пластины. Постепенно в зоне поражения появляется небольшая язва, внутри которой начинается разрастание (грануляция) мягких тканей. В дальнейшем происходит изменение структуры и цвета ногтевой пластины — она теряет блеск, утолщается, становится рыхловатой, на поверхности появляются полосы, потемнения и шероховатости. При переходе в хроническую форму к отеку и болезненности мягких тканей присоединяется воспалительный процесс с нагноением. Ноготь начинает слоиться, крошиться.
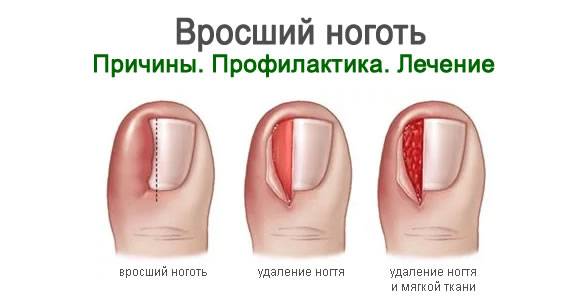
Заболевание подразделяется на несколько стадий:
- Начальная стадия характеризуется отеком околоногтевого валика и соседних тканей, притоком крови (гиперемией), болевым синдромом при нажатии, ходьбе, сдавливании обувью.
- На второй стадии верхний уголок ногтя начинает врастать в кожу, травмируя эпидермис и мягкие ткани под ним. В результате присоединения инфекции в месте раны начинается гнойно — воспалительный процесс.
- Третья стадия — это уже хроническое заболевание с характерным разрастанием подкожных мягких тканей и затяжным воспалительным процессом.
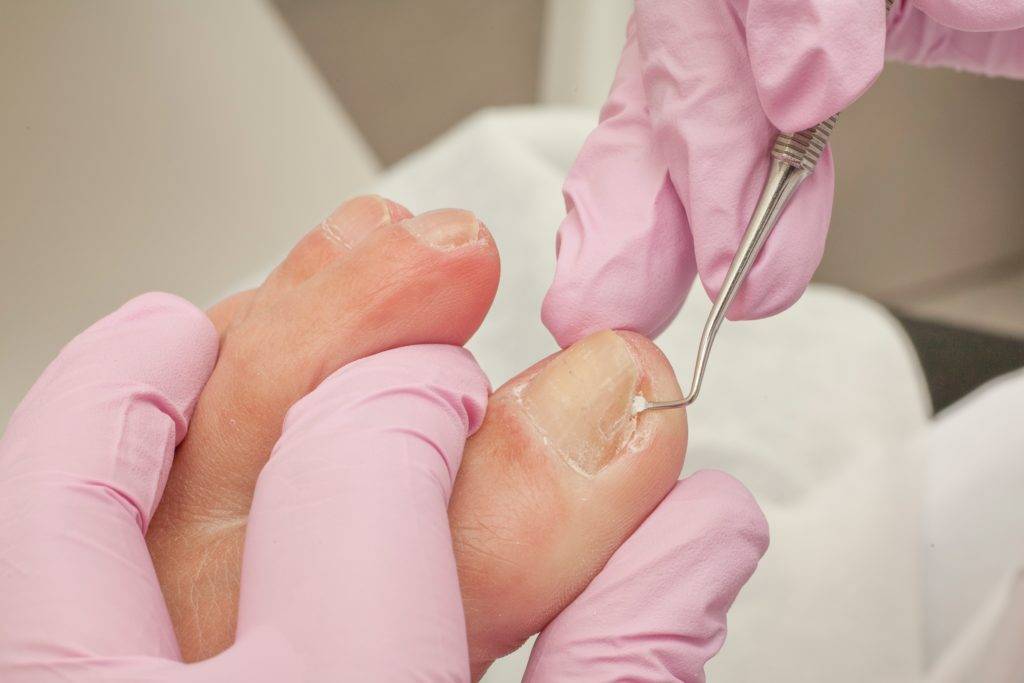
Врастающий ноготь относится к хроническим заболеваниям, имеющим тенденцию к рецидиву и осложнениям. В запущенном состоянии вросший ноготь угрожает развиться в крайне серьезную патологию, вплоть до гангрены пальца. Чтобы избежать развития инфекционно — воспалительных и некротических процессов, нужно своевременно начать квалифицированное лечение. Полумеры и самолечение не дают стойкого результата, необходима профессиональная медицинская помощь. Только врач узкой специализации (дерматолог, подолог, хирург) сможет точно определить, что делать, когда врастает ноготь большого пальца ноги.
Причины врастания волос
Наиболее часто вросшие волосы появляются на теле после домашней эпиляции. Значительно реже проблема возникает у посетителей косметических салонов.
Основные причины ():
- Плотный слой дермы. Если эпидермис покрыт плотным слоем омертвевших клеток – ороговевшим слоем, то кожа становится плотной, жесткой. Это не является патологией, но обновленные волоски не могут пробиться через толстый слой дермы. Ослабленный после эпиляции волос не может преодолеть плотную кожу самостоятельно. Преграда становится непреодолимой, формируется петелька и начинается воспалительный процесс.
- Тонкая, чувствительная кожа. Травмированный корень приводит к тому, что волос начинает расти под углом и в итоге легко пробивать дерму снаружи внутрь.
- Жесткие волоски. Изменить структуру стержня невозможно, самый эффективный выход решения проблемы – лазерная эпиляция. Воздействие на волосяную фолликулу поможет удалить вросший волос.
Почему волос жесткий? Причиной является генетическая предрасположенность или гормональный фон. Эти процессы не поддаются профилактике, в остальных случаях можно решить проблему до ее проявления.
Процедура эпиляции в домашних условиях – это использование традиционного бритвенного станка – на каждом сеансе используйте новый станок или лезвие:
- кожа смягчается с помощью бритвенной пены или геля;
- волос срезается вдоль направления роста;
- зона депиляции увлажняется.
Не увлекайтесь пилингом – истончившаяся кожа становится причиной появления вросших волосков. Пилинги должны быть мягкие, без использования агрессивного скраба.
В интимной зоне вросшие волоски часто появляются из-за плотной нижней одежды и неудовлетворительной гигиены области.
2.Причины заболевания
Причины вросшего ногтя на пальце ноги могут быть самыми разными. Например, если подстригать ногти слишком коротко или закруглять кончик ногтя, он может врастать в кожу. Неподходящая обувь – еще одна из возможных причин. Если ботинки слишком тугие, узкие или просто малы по размеру – они могут давить на ноготь и ноготь начнет врастать.
Вросший ноготь на ноге может появиться после повреждения пальца. Например, если при этом был сломан и ноготь. И отрастая, ноготь может врастать внутрь кожи. Повторяя какие-то действия, которые травмируют ноготь (например, пинать футбольный мяч), тоже можно спровоцировать его врастание.
Лечение трещин у подолога
При появлении небольших трещин используются заживляющие и увлажняющие средства. Если эффекта от их применения нет, то необходимо обратиться к подологу.
Причинами появления трещин на коже стоп являются серьезные изменения в работе организма:
- неправильная работа щитовидной железы;
- развитие сахарного диабета;
- изменения гормонального фона;
- недостаток витаминов;
- псориаз.
После осмотра назначается лечение.
Среди наиболее эффективных процедур по заживлению трещин:
- медицинский педикюр;
- удаление загрубевших краев трещин;
- использование заживляющих средств и лечебных мазей.
Меры профилактики, дату следующего сеанса определит специалист.
Вросшие волосы в подмышках
Это, пожалуй, наиболее неприятный вариант. Во-первых, в этих местах крайне тонкая кожа и она постоянно раздражается. Во-вторых, самостоятельное удаление нежелательного волоса принесет массу дискомфорта. Наконец, из-за использования дезодорантов и повышенного потоотделения в области, где располагается такой волосок, часто ощущается боль и появляется воспаление за счет присоединения инфекции. Поэтому операцию необходимо осуществлять крайне бережно:
- За несколько суток до удаления начинаем подготовку – обрабатываем кожу препаратом от акне, который в своем составе содержит салициловую кислоту. Такие лосьоны слишком агрессивны для лица, но в месте роста волос они приводят к истончению кожи и останавливают воспалительный процесс;
- Перед самым удалением уберите оставшуюся салициловую мазь, распарьте кожу, обработайте все инструменты;
- Если все предыдущие этапы выполнены верно, то даже невооруженным глазом возможно будет рассмотреть вросший волос. Проводим процедуру удаления волоса и протираем место антисептиком.
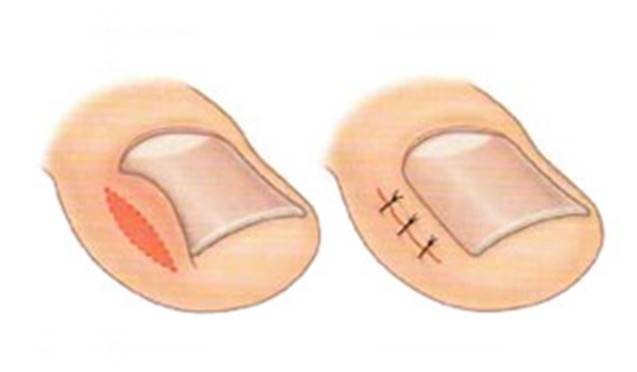
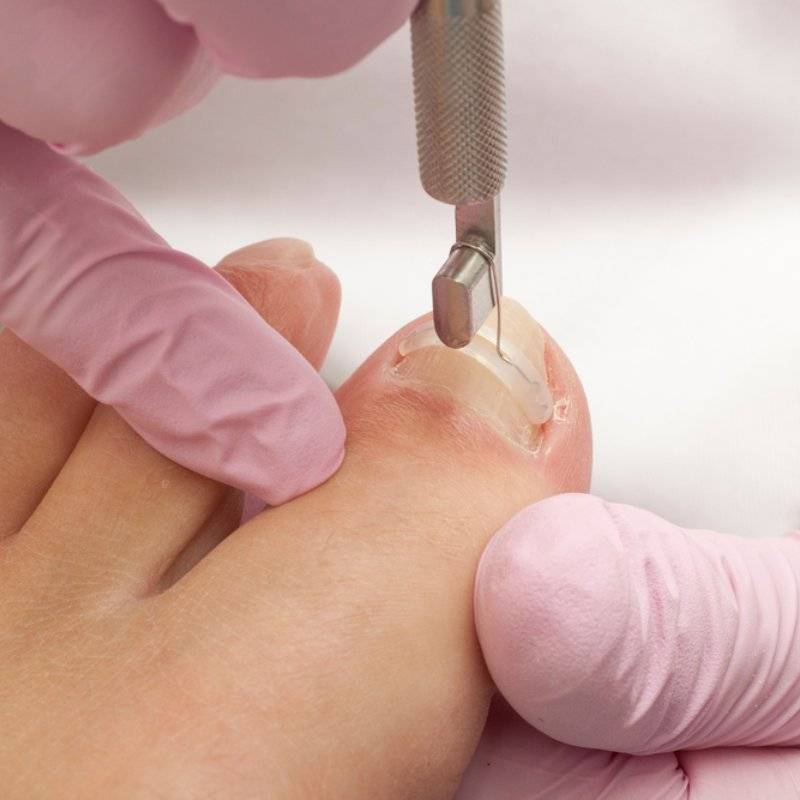
Виды корректирующих решений
Подбор осуществляется строго индивидуально с учетом степени деформации ногтя и анатомических особенностей.
Пластины
Пластины крепятся на клей абсолютно безболезненно, процесс занимает не более 10 минут. Единственным их минусом является возможность отклеивания и потери. Не рекомендованы при грибковых поражениях.
Самые популярные пластины:
- Ониклип (Onyclip) – очень простое, легко устанавливающееся корректирующее устройство. Подходит для любой формы ногтя. Ониклип – это стальные полоски с полимерным гипоаллергенным покрытием. Сила натяжения точно дозируется. Ширина полосок 4 мм, а толщина – 0,1 мм (полоски белого цвета) и 0,15 мм (желтые). Не рекомендуются к применению при выраженном воспалении. Необходима замена пластины 1-2 раза в месяц.
- BS – полоски из пластика для тонких или детских ногтей. В зависимости от ширины ногтя подбирается один из десяти размеров. Не используются на воспаленных ногтях. Меняются 1 раз в месяц.
- Goldstadtspange – пластины с золотым покрытием, более гибкие, чем пластиковые скобы, но при этом простые в установке. Кожа пальца при их ношении не травмируется. Производятся пластины этого вида в пяти вариациях и применяются в сложных случаях: при куполообразной форме ногтя, воспаленной коже пальца, болезненности.
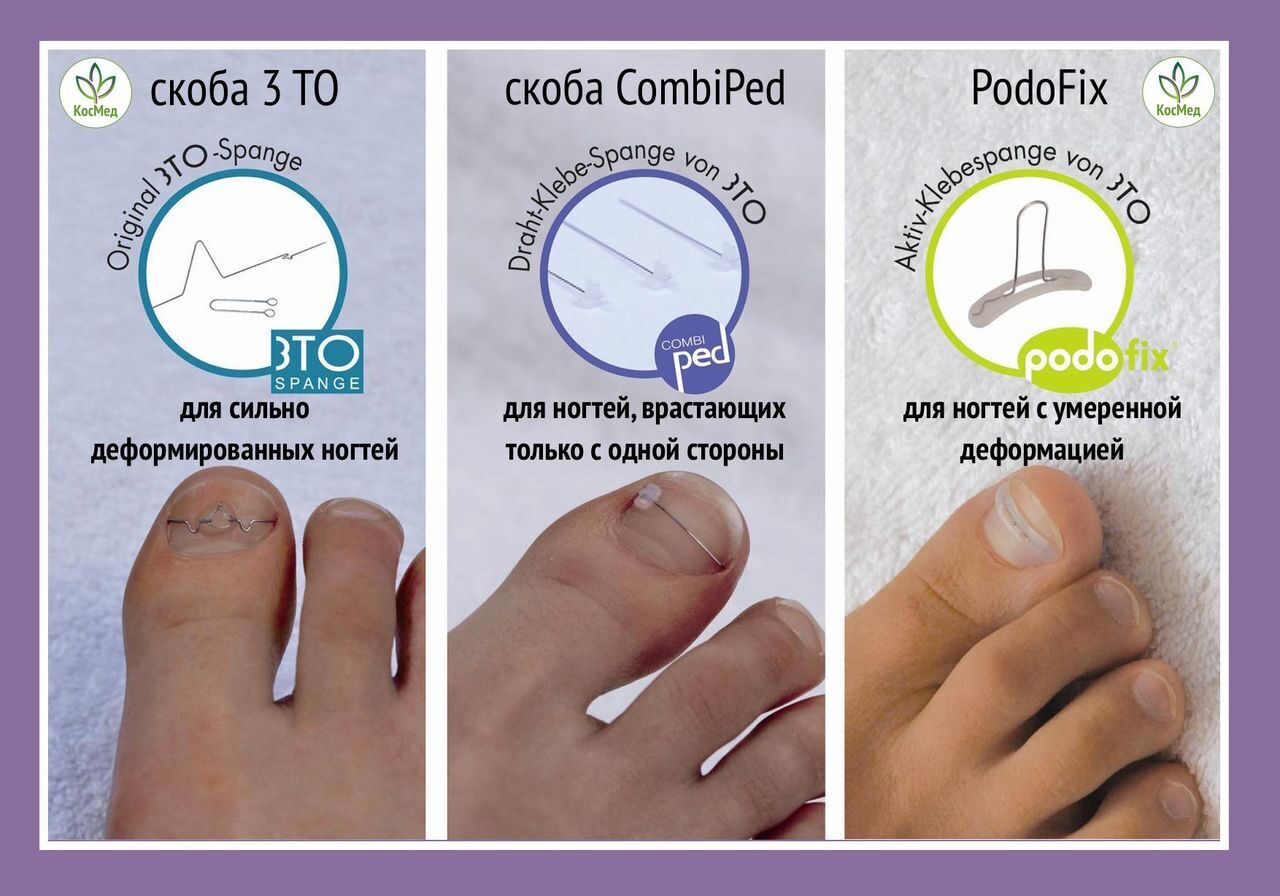
- Подофикс – пластины из силикона с впаянной тончайшей проволочкой. Приклеивается очень легко, выпускается в четырех размерах. Не используется на воспаленных ногтях, требует ежемесячной замены.
Скобы
Скоба изготавливается из медицинской стали и накладываются с обеих сторон ногтевой пластины. Надежность крепления, возможность коррекции любой степени деформации, отсутствие противопоказаний делают этот способ незаменимым при достаточно выраженных повреждениях.
Виды скоб:
- Скоба Фрезера – двусторонняя, изготовляется со слепка больного ногтя, применима для ногтей любой толщины и на всех пальцах.
- Комбипед – односторонняя (корректирующая ноготь лишь с одной стороны), а с другой стороны приклеивается. Используется на тонких ногтевых пластинах.
- ЗТО – двусторонняя, актуальна при наличии воспалений.
- ORА – для ногтей, которые с каждой стороны имеют различную степень деформации. Уровень натяжения справа и слева различен.
Титановая нить
Титановая нить – это промежуточный вариант между пластинами и скобами. Крепление никель-титановой проволочки на ногте осуществляется с помощью композита, который затвердевает от света специальной лампы (по аналогии со стоматологическими пломбами). После крепления титановая нить постоянно стремится выпрямить ноготь равномерным давлением.
Цены:
Лазерная хирургия
| Консультация хирурга-дерматоонколога | БЕСПЛАТНО |
Дерматоскопия: | |
| – за все образования | 500 руб. |
Картирование кожи: | |
| 1-3 образований | 500 руб. |
| 4-10 образований | 2 000 руб. |
| 11-25 образований | 4 000 руб. |
| 26-50 образований | 6 000 руб. |
Гистологическое исследование: | |
| Гистология Диалаб | 1 500 руб. |
| Гистология Гемотест | 3 000 руб. |
| Пересмотр стекол морфологом-экспертом проф. Мордовцевой В.В. | 6 000 руб. |
Анестезия местная: | |
| – инъекция | 300 руб. |
| – крем | 300 руб. |
Удаление лазером 1 образования на коже: | |
| диаметром: | |
| – до 1 мм | 100 руб. |
| – до 2 мм | 400 руб. |
| – до 3 мм | 600 руб. |
| – до 4 мм | 700 руб. |
| – до 5 мм | 800 руб. |
| – до 6 мм | 900 руб. |
| – до 7 мм | 1 000 руб. |
| – до 8 мм | 1 100 руб. |
| – до 9 мм | 1 200 руб. |
| – до 10 мм | 1 300 руб. |
Удаление лазером 1 образования на коже век, слизистых, подошвенных и околоногтевых: | |
| – до 1 мм | 300 руб. |
| – до 2 мм | 400 руб. |
| – до 3 мм | 700 руб. |
| – до 4 мм | 800 руб. |
| – до 5 мм | 900 руб. |
| – до 6 мм | 1 000 руб. |
| – до 7 мм | 1 100 руб. |
| – до 8 мм | 1 200 руб. |
| – до 9 мм | 1 300 руб. |
| – до 10 мм | 1 400 руб. |
| Удаление халязиона | 7 000 руб. |
Удаление лазером 1 образования на реснитчатом крае век: | |
| – до 1 мм | 500 руб. |
| – до 2 мм | 1 000 руб. |
| – до 3 мм | 1 500 руб. |
| – до 4 мм | 2 000 руб. |
| – до 5 мм | 2 500 руб. |
Иссечение образований с наложением швов: | |
| Иссечение образований с наложением швов на теле 5 мм | 1 500 руб. |
| Иссечение образований с наложением швов на лице М-зона (щеки, лоб, подбородок, висок, волосистая часть головы) – 5 мм | 2 500 руб. |
| Иссечение образований с наложением швов на лице Н-зона (нос, веки, губы, уши) – 5 мм | 5 000 руб. |
| Иссечение образований с наложением швов на кистях и стопах 5 мм | 2 500 руб. |
| Иссечение образований по методу Mohs+ стоимость закрытия раны: | 30 000 руб. |
| на лице М-зона (щеки, лоб, подбородок, висок, волосистая часть головы) – 5 мм | 2 500 руб. |
| на лице Н-зона (нос, веки, губы, уши) – 5 мм | 5 000 руб. |
Удаление контагиозного моллюска у детей до 10 лет: | |
| – за одно образование | 300 руб. |
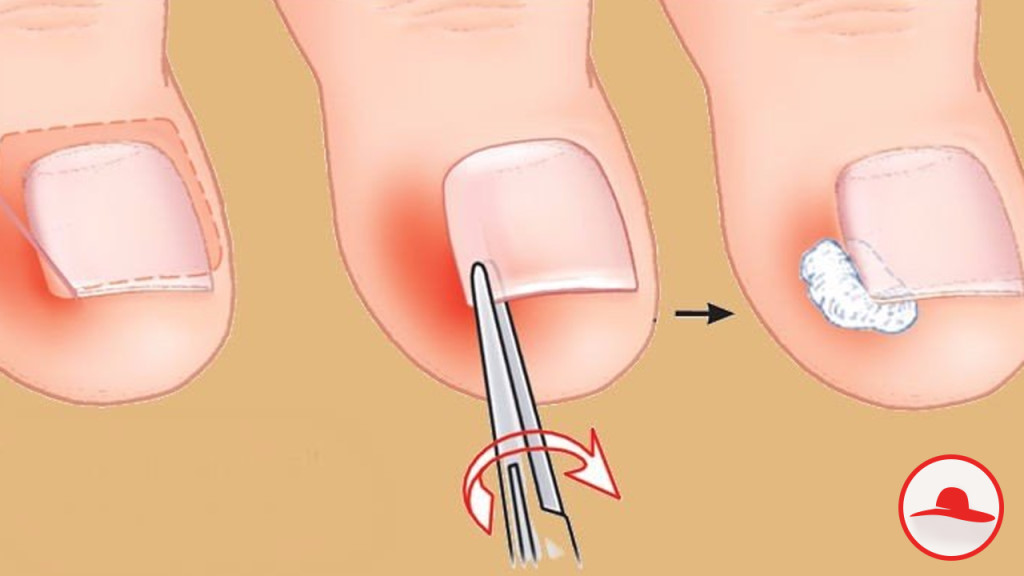
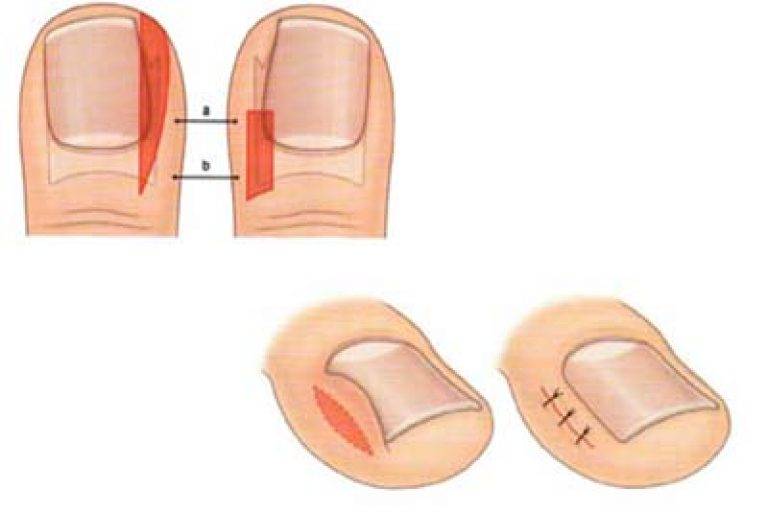
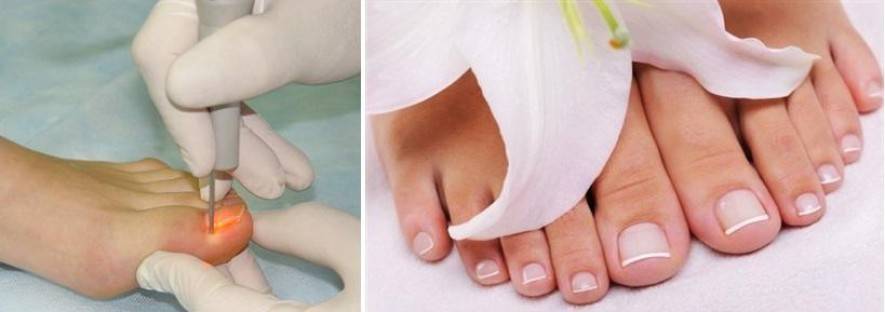
Лазерная коррекция вросшего ногтя (одна сторона ногтя): | |
| Лазерная коррекция с удалением ростковой зоны | 3 500 руб. |
| Резекция вросшего ногтя без удаления ростковой зоны | 1 900 руб. |
| Удаление ногтя на большом пальце | 1 700 руб. |
| Удаление ногтя на 2-м-5-м пальце | 1 000 руб. |
Коррекция мочки уха: | |
| – После сережек (за 1 сторону) | 3 000-6 000 руб. |
| – Коррекция формы мочек, в т.ч тоннелей (за 1 сторону) | 10 000 руб. |
Иссечение рубцов (за 1 см разреза): | |
| Иссечение рубцов на теле, 1 см рубца | 3 000 руб. |
| Иссечение рубцов на лице и шее, 1 см рубца | 5 000 руб. |
| Коррекция рубца тела местными тканями, 1 см рубца | 5 000 руб. |
| Коррекция рубца лица и шеи местными тканями, 1 см рубца | 10 000 руб. |
| Коррекция втянутых рубцов филлером Коллост (Collost) 7% – 1,5 мл | 13 000 руб. |
| Коррекция втянутых рубцов филлером Коллост (Collost) 15% – 1,5 мл | 18 000 руб. |
| Сферогель Lights 0,5 мл | 6 000 руб. |
| Сферогель Lights 1,0 мл | 11 000 руб. |
| Сферогель Medium 0,5 мл | 8 000 руб. |
| Сферогель Medium 1,0 мл | 15 000 руб. |
| Гормонотерапия рубцов (Дипроспан) | 1 300 руб. |
| Лазерная шлифовка СО2 1 см2 | 2 000 руб. |
Диагностика
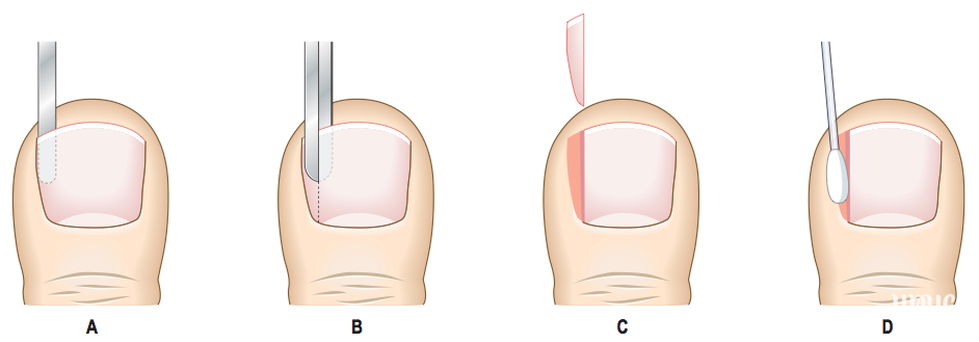
Поставить диагноз «вросший ноготь» не вызывает затруднений — симптомы заболевания настолько яркие, что врачу достаточно визуального осмотра пальца. Перед хирургическим удалением вросшего ногтя специалист может выписать направление на дополнительные методы исследования. Их список обычно включает общий анализ крови и тесты на ее свертываемость, маркеры вирусных гепатитов, аллергические пробы на местные обезболивающие средства.
При тяжелом течении заболевания показаны инструментальные методы исследования. Рентгенография стопы позволяет выявить признаки распространения гнойного воспаления на более глубокие структуры — суставы и кости.