Почему появляются комедоны?
Причин возникновения комедональной сыпи несколько48,49:
- Неправильный уход за кожей. Слишком частое и агрессивное очищение или пренебрежение умыванием, демакияжем могут провоцировать высыпания. Угревая сыпь может появиться из-за использования косметических средств с комедогенными компонентами.
- Механическое воздействие. Сюда относятся натирание одеждой, надавливание рукой на подбородок, частые касания к лицу, самостоятельное механическое удаление комедонов.
- Неправильное питание. Доказано, что акне может быть спровоцировано частым употреблением молока и молочных продуктов. Также «опасной» является жирная, острая пища, еда с высоким гликемическим индексом, пр.
- Прием некоторых лекарственных препаратов. Бор, йод, анаболические стероиды могут стать причиной появления угревых высыпаний.
Комедоны могут образовываться на фоне других заболеваний – эндокринных нарушений, болезней ЖКТ, депрессии31.
Осложнения комедонов
При длительном воздействии пусковых факторов, а также неправильном лечении комедоны могут приводить к различным дерматологическим осложнениям. Наиболее частыми среди них являются:
- Остиофолликулит. Воспаление волосяного фолликула или сальной железы. Внешне напоминает подкожный узел. При этом кожа над фурункулом истончается, становится синюшной, а в центре появляется белая точка — гнойный стержень.
- Внутрикожные кисты. Представляют собой подкожное полостное образование и является результатом гнойного расплавления воспаленных комедонов. После заживления оставляют грубый соединительнотканный рубец.
Можно ли выдавливать комедоны?
Несмотря на то, что одним из вариантов лечения этой патологии является чистка лица с механическим удалением комедонов, нельзя их выдавливать самостоятельно. Возможны осложнения:
- Поствоспалительная эритема. Покраснение кожи, остаточное явление после воспалительных поражений кожи. Возникает в результате поражения местных кровеносных сосудов или при сильном надавливании на кожу, в том числе — при попытках самостоятельно выдавить комедон.
- Пиодермии. При собственноручном выдаливании комедональной сыпи существует большой риск занесения инфекции (патогенных стафилококков и стрептококков) в поврежденные фолликулы. Помимо остиофолликулита такие действия могут спровоцировать появление фурункула, карбункула, различных форм импетиго и других вариантов пиодермий.
- Рубцы. Грубое механическое воздействие на комедоны, в особенности на закрытые формы, часто приводит к глубокому поражению кожи и образованию стойких соединительнотканных рубцов, которые имеют вид розовых или беловатых полос или пятен.
Альтернативная терапия
В борьбе с комедонами, в особенности на фоне акне, эффективным дополнением к основному лечению могут быть следующие натуральные средства³:
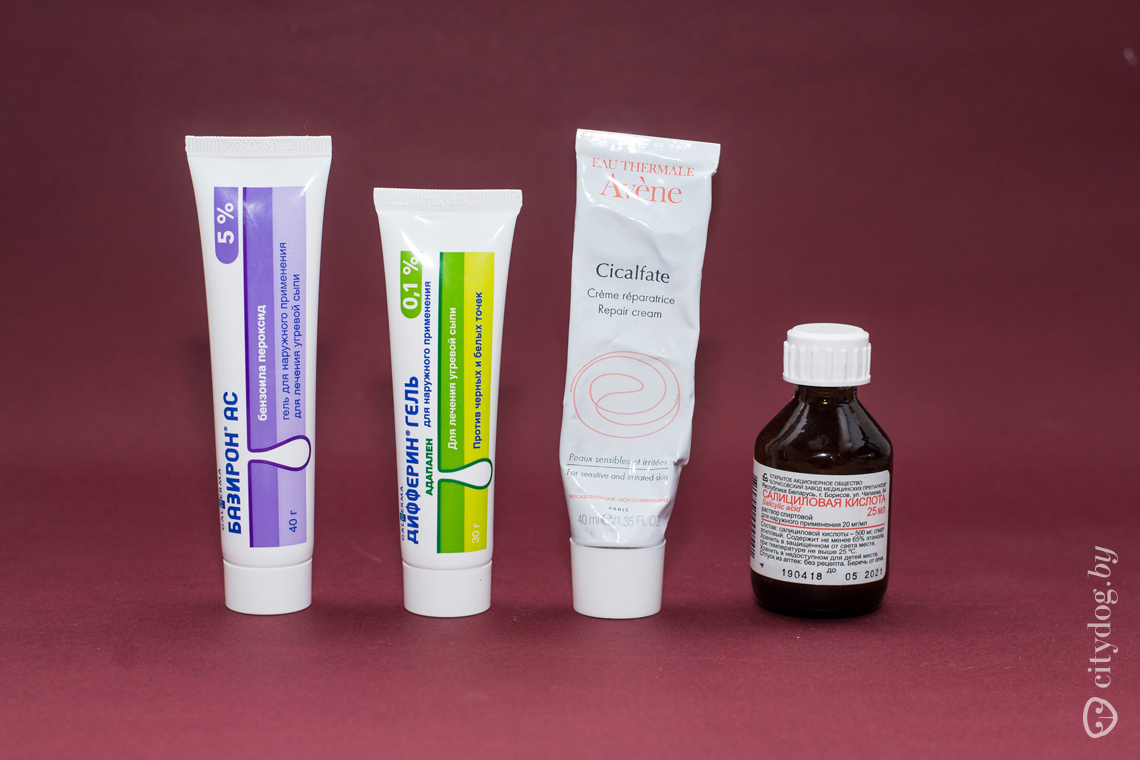
Масло чайного дерева. Гели, содержащие не менее 5% масла чайного дерева, могут быть такими же эффективными, как лосьоны на основе перекиси бензоила. Возможные побочные эффекты включают незначительный зуд, жжение, покраснение и сухость кожи.
Пивные дрожжи. При приеме внутрь штамм пивных дрожжей под названием Hansen CBS может помочь уменьшить прыщи. Распространенным побочным эффектом является повышенное газообразование в кишечнике (метеоризм).
Скинорен
Этот крем содержит азелаиновую кислоту, которая помогает регулировать выделение кожного сала, борется с патогенными бактериями, снимает воспаления. «Скинорен» хорошо зарекомендовал себя даже при запущенных стадиях угревой сыпи, хотя длительно лечиться этим средством нежелательно. «Скинорен» подсушивает кожу, поэтому его лучше не использовать, если у вас есть шелушения. Наносить крем нужно утром и вечером на пораженные участки кожи и слегка втирать.
Скинорен
Интендис Мануфэкчуринг, Италия
Скинорен – препарат для лечения обыкновенных или юношеских угрей и гиперпигментации.
от 370
Как правильно использовать пивные дрожжи против прыщей*?
Согласно некоторым советам экспертов, эта биодобавка может использоваться, как основа для приготовления масок и других косметических средств. Дело в том, что пивные дрожжи выступают в роли пребиотика, то есть, создают благоприятную среду для роста полезных бактерий и восстановления микробиома кожи.
Какие пивные дрожжи от прыщей* лучше применять для создания масок? В этом случае более предпочтительны биодобавки в жидкой форме, их не придется «активировать», и при этом они будут легко смешиваться с закваской, медом, различными маслами и остальными компонентами.
Но не стоит надеяться, что использование биодобавок в чистом виде или в качестве ингредиента для косметики, позволит избавиться от угревой болезни. Лечение высыпаний должно быть комплексным и медикаментозным.

Диагностика комедонов
Диагноз устанавливается путем внешнего осмотра пораженных участков кожи врачом-дерматологом. При необходимости проводится дерматоскопия — осмотр при помощи увеличительных стекол дерматоскопа.
Также важную роль играет опрос пациента, помогающий выявить имеющиеся факторы риска и сопутствующие заболевания. При наличии последних дополнительно могут назначаться консультации смежных специалистов (например, эндокринолога), лабораторные или инструментальные исследования.
Дифференциальная диагностика комедонов проводится с другими заболеваниями кожи, которые могут иметь схожие проявления. К таковым относятся:
- Гиперплазия сальных желез.
- Бородавки.
- Милиумы.
Механизм развития
Развитию акне способствует огромное количество факторов, которые можно условно разделить на несколько групп.
Физиологические факторы:
- Размножение бактерий, вызывающих акне, — Propionibacterium acnes. Содержимое сальных желез с ороговевшим эпителием служит для этого подходящей средой.
- Гормональные нарушения. Именно поэтому часто угри появляются во время гормональной перестройки в организме (подростковый возраст, предменструальный период, беременность, аборт). Способствует появлению угрей и повышенный уровень мужского полового гормона — тестостерона. Поэтому часто акне развивается при гиперандрогении.
- Болезни органов пищеварения. Более половины случаев возникновения акне связаны с наличием хронических заболеваний желудка и кишечника, особенно с нарушением биоценоза кишечника.
- Увеличение продукции сальных желез. Повышенная выработка кожного сала приводит к его уплотнению и ослаблению бактерицидных качеств. В результате происходит закупорка выводных протоков.
- Гиперкератоз — повышенное ороговение клеток кожи. Отмершие клетки еще больше закупоривают протоки сальных желез.
- Нарушения микробной флоры кожи.
- Наследственная предрасположенность.
- Иммунные нарушения.
- Хронические очаги инфекции.
Факторы образа жизни:
- Состояние длительного стресса.
- Питание. Появлению угревой сыпи способствует диета с преобладанием углеводистой пищи, приправ и пряностей.
- Длительное использование косметики, закупоривающей поры сальных желез: пудры, тонального крема, румян и жирных кремов.
- Нарушение правил личной гигиены — недостаточное очищение кожи и выдавливание угрей.
Другие факторы:
- Длительный контакт с токсическими и загрязняющими веществами.
- Прием некоторых медикаментов (например, гормонов глюкокортикоидов).
- Влажный и жаркий климат.
Механизм действия оральных контрацептивов на прыщи
Чтобы понять принцип действия противозачаточных на акне, следует разобраться с механизмом их возникновения. Организм девушек вырабатывает не только женские половые гормоны (эстроген и прогестерон), но и мужской тестостерон. Это биологически активное вещество способствует образованию кожного сала. Вследствие этого появляются угри и прыщи. Эстроген, наоборот, служит противовесом. Он подавляет выработку кожного сала.
Используя оральные контрацептивы против акне, девушка нормализует гормональный фон в организме. Увеличивается синтез женских половых гормонов. Благодаря этому противозачаточные таблетки вызывают следующие эффекты:
- делают поры уже;
- подавляют функцию сальных желез;
- подсушивают кожу;
- увеличивают отток секрета сальных желез;
- подавляют воспалительный процесс в коже и подкожной клетчатке;
- уменьшают количество гормональных акне;
- устраняют отек на лице.
Изменение цвета прыщей – что это?
Если вы боретесь с акне, то наверняка знаете, как выглядит типичное изменение цвета кожи. Пятна от угревой сыпи бывают в виде плоских точек, чаще всего круглых – и все потому, что они являются остатком прыщей, т.е. угревого воспаления. Их цвет может варьироваться от светло-розового до коричневого. Очень темные пятна более заметны, и от них гораздо труднее избавиться.
Прыщи меняют свой цвет тогда, когда проходит воспаление. Такое изменение во многом зависит от того, как вы лечили акне. Если меланогенез нарушен, прыщик не исчезнет полностью, а останется красное пятно.
Наиболее распространенной причиной является выдавливание прыщей или царапание кожи в месте появления прыща. В результате этих мероприятий воспаляется кожа, которая затем неправильно заживает.
Пятна от угревой сыпи также могут быть вызваны воздействием солнца. Имеющиеся изменения цвета темнеют под воздействием УФ-излучения, что значительно затрудняет избавление от них. Также не рекомендуется использовать неправильно подобранные косметические средства – если они сушат кожу, это может повредить ее и затруднить заживление.
Факторы риска
Помимо основных причин существует целый ряд факторов, которые повышают риск развития комедонов. К наиболее значимым относятся:
- Наследственная предрасположенность.
- Частые стрессы и эмоциональное перенапряжение, недосыпание.
- Естественные колебания гормонального фона, в том числе — в период полового созревания, перехода в менопаузу.
- Эндокринные заболевания: гипертиреоз, сахарный диабет 1 и 2 типа, синдром поликистозных яичников, гиперандрогения.
- Неправильное питание: избыточное потребление мучных и кондитерских изделий, цельномолочных продуктов, жирной и жареной пищи.
- Курение и чрезмерное употребление алкогольных напитков.
- Патологии желудочно-кишечного тракта: гастрит, язвенная болезнь желудка и двенадцатиперстной кишки, дисбактериоз.
- Трение или давление на кожу, например, использование мобильных телефонов, шлемов, плотных воротников и рюкзаков.
Беременность и начало менопаузы
Один из важных пусковых факторов для комедонов — гормональный дисбаланс. Довольно часто это связано с изменением соотношения между мужскими и женскими половыми гормонами (андрогенами и эстрогенами). Естественная гормональная перестройка организма, например, происходит во время беременности и в начале менопаузы.
Сальные железы также являются частью эндокринной системы и контролируются андрогенными рецепторами. За синтез кожного сала отвечают именно стероидные половые гормоны (дигидротестостерон). В результате резких колебаний соотношения уровня андрогенов и эстрогенов стимулируется синтез себума, а также усиливается деление клеток рогового слоя кожи, что часто приводит к образованию комедонов.
Классификация комедонов
В клинической практике комедоны разделяют на 2 вида:
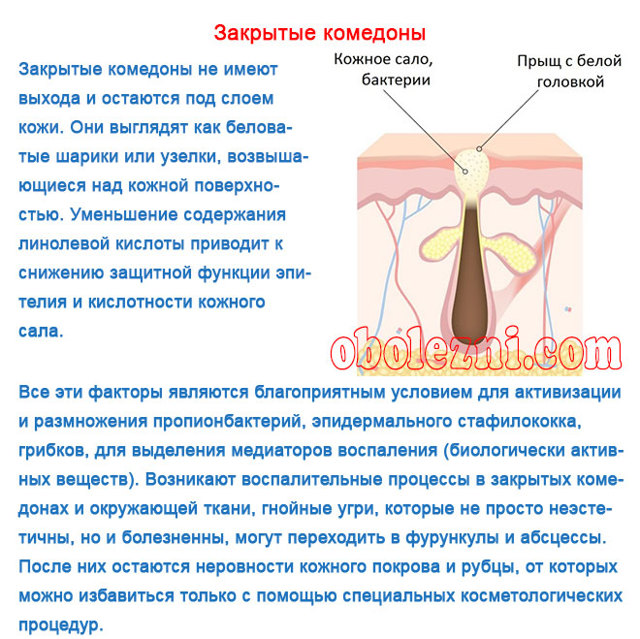
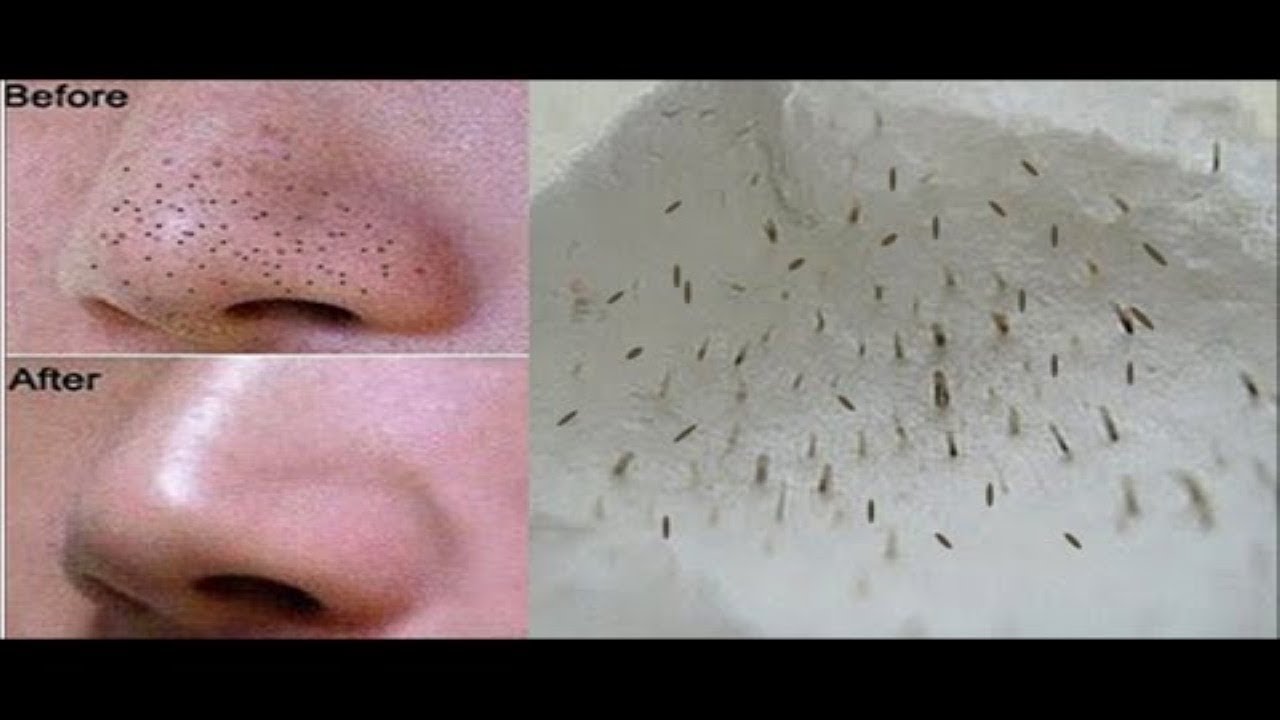
- Открытые. Представляют собой пробки из кожного сала и клеток кожи, которые перекрывают вход в волосяной фолликул. Окисляясь при контакте с воздухом, становятся черными, из-за чего внешне имеют вид черных точек диаметром 0,5-1,0 мм.
- Закрытые. Закупоренные волосяные фолликулы, которые из-за накопленного в них секрета расширяются, образуя небольшие кисты. На коже имеют вид узелков порядка 1 мм в диаметре белого или красноватого цвета.
Поскольку комедоны являются одним из проявлений акне, в клинической практике для оценки поражения кожи используется классификация Американской академии дерматологии. Она включает 4 степени тяжести заболевания:
- I степень. Наличие комедонов и до десяти папул — небольших розовых пузырьков, иногда с черной точкой в центре.
- II степень. Сочетание комедонов и папул, с появлением не более 5 гнойничков — пустул.
- III степень. Комбинация комедонов и папуло-пустулезной сыпи. При этом на коже возникает не более пяти узлов.
- IV степень. Выраженное воспаление кожи с образованием болезненных узлов и кист.
Также для оценки степени тяжести поражения комедонами может применяться шкала Кука², оценивающая выраженность патологического процесса в баллах:
- 0 баллов. Наличие нескольких небольших комедонов или папул, которые заметны только при внимательном рассмотрении.
- 2 балла. На коже присутствуют 1-2 открытых или 20-30 закрытых комедонов. При этом до ¼ поверхности кожи лица покрыто небольшими папулами в общем количестве до 6-12 штук.
- 4 балла. На более чем ½ кожи лица отмечаются небольшие папулы или комедоны. Также может быть несколько пустул и больших выступающих над поверхностью кожи комедонов.
- 6 баллов. Порядка ¾ лица покрыто папулами и/или большими открытыми комедонами, которые сочетаются с множеством пустул.
- 8 баллов. Кожные высыпания располагаются почти на всей поверхности лица, возникают большие пустулы.
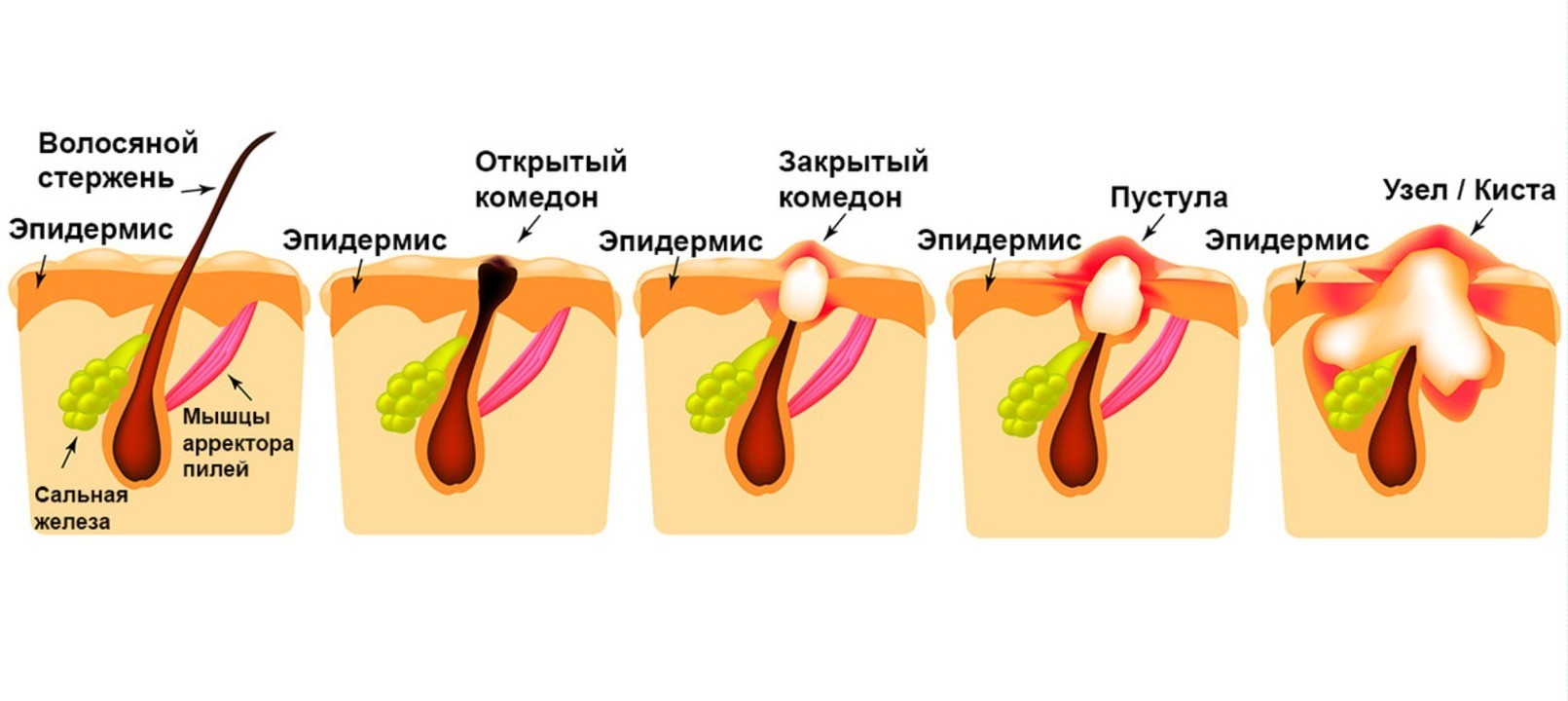 Рисунок 1. Открытый и закрытый комедон. Изображение: mikrostoker / Depositphotos
Рисунок 1. Открытый и закрытый комедон. Изображение: mikrostoker / Depositphotos
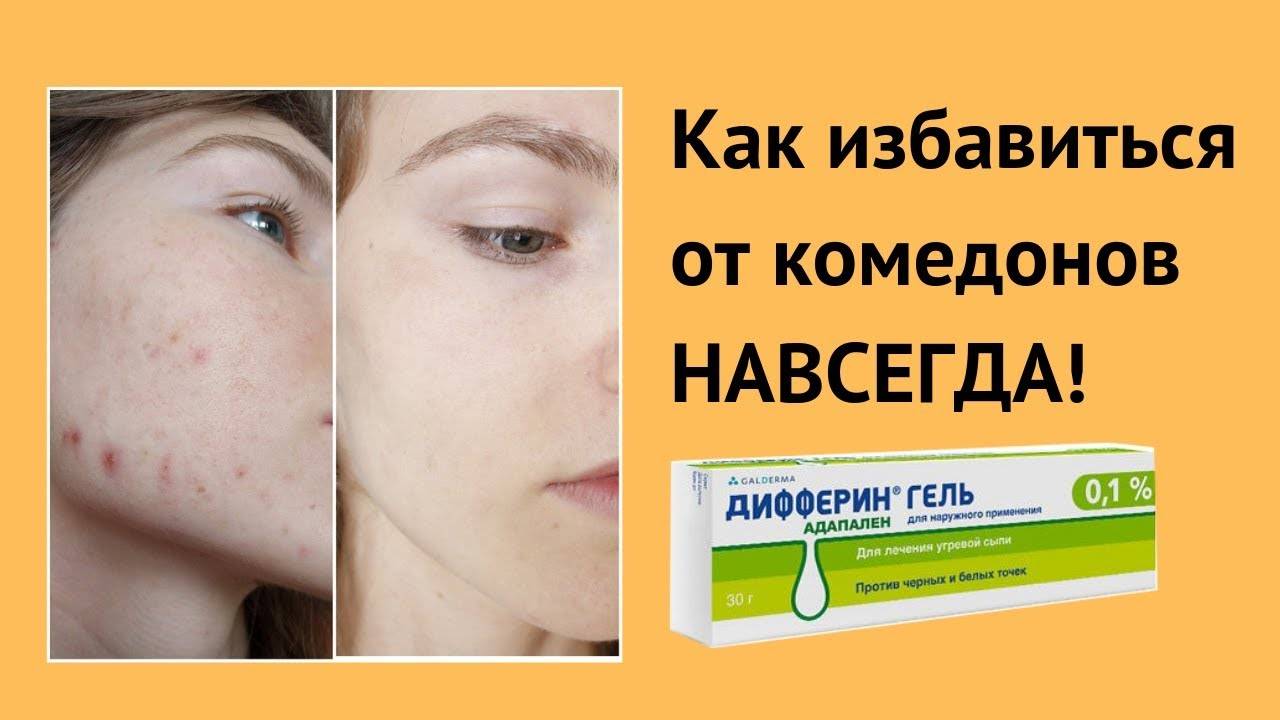
Что такое комедоны?
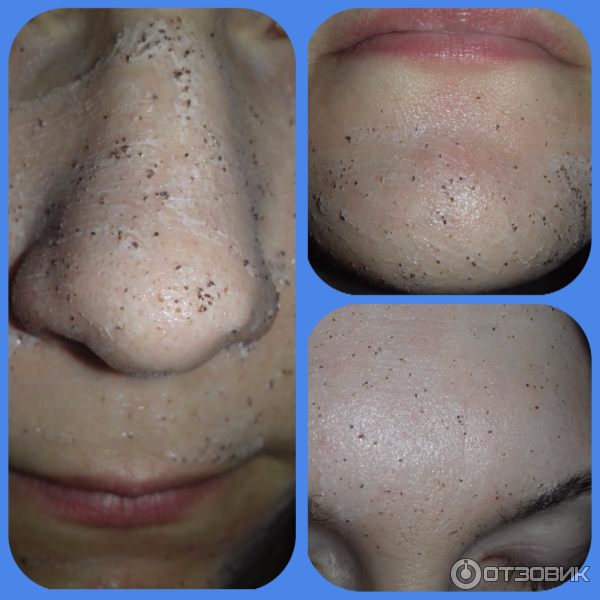
Комедоны – это одна из форм угревой сыпи, которая возникает в результате закупорки устья сально-волосяного фолликула. При комедональной форме акне воспаление отсутствует. После разрешения таких элементов не остаются рубцы и пятна гиперпигментации, но это не означает, что к ним можно относиться пренебрежительно.31
Комедоны бывают открытые и закрытые. Первые еще называют черными точками. Они возникают, когда поры забиваются остатками косметики, частицами пыли, кожным салом. Верхушка такой «пробки» окисляется, приобретая характерный черный оттенок. 31
Закрытые комедоны представляют собой мелкую белую сыпь31. Многим девушкам кажется, что избавляться от нее проще всего выдавливанием. Но такие манипуляции могут привести к образованию рубцов, усугублению сыпи, появлению воспалительных элементов.

Лечение комедонов
Терапия должна быть комплексной. Это подразумевает лечение не только поражений кожи, но и устранение причины их появления, например, назначение гормональной терапии при эндокринных патологиях. Борьба непосредственно с комедонами включает в себя использование медикаментозных средств и механическое удаление угрей.
Медикаментозная терапия
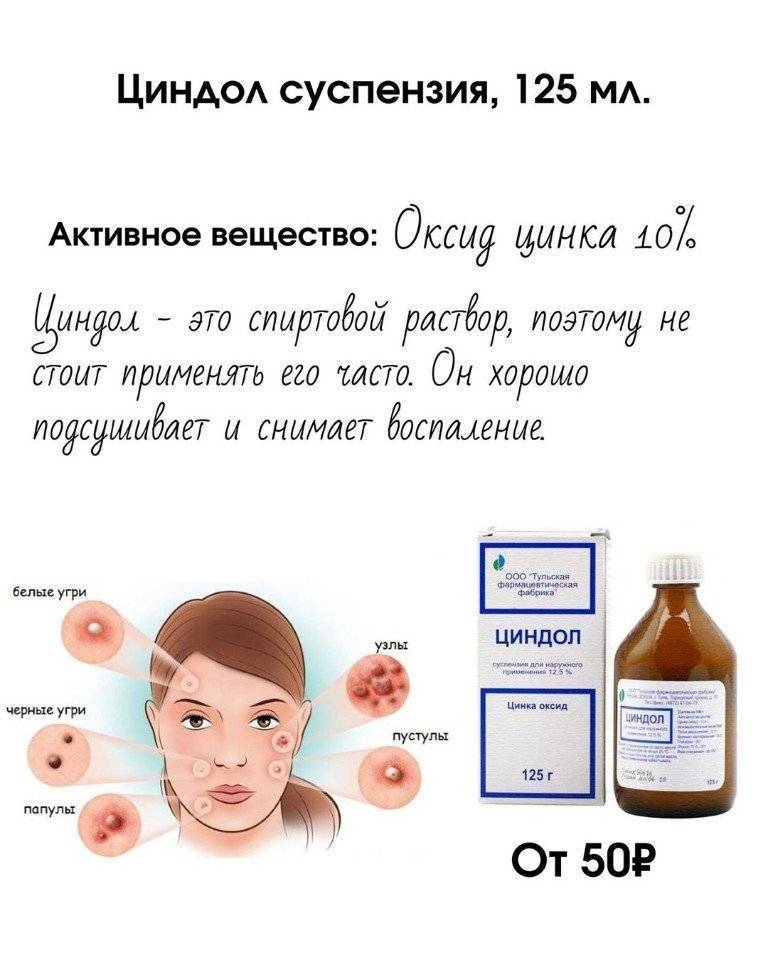
Эффективным методом лечения комедонов является применение комедонолитиков (ретинол, ретиноевая кислота, цинк, салициловая кислота). Это медикаментозные средства, которые способны предотвратить перекрытие волосяных протоков, нормализуя рост клеток кожи и выделение кожного сала.
Механическое удаление комедонов
Дерматолог или косметолог может удалить комедоны механическим путем. При этом используется ложка Уно или игла Видаля. В качестве предварительной подготовки может проводиться очищение кожи — химический пилинг и микродермабразия. Их цель — удалить с поверхности кожи частички пыли, бактерии и себум, тем самым предотвратив развитие осложнений. После процедуры на кожу наносятся специальные косметические средства с антикомедогенными свойствами.
Применяются и другие методы очистки кожи:
- Дезинкрустация. Заключается в удалении комедонов при помощи слабых разрядов тока.
- Ультразвуковая чистка. Методика основывается на применении ультразвуковых волн, которые мягко очищают поры. Помогает улучшить и общее состояние кожи.
- Вакуумная чистка. Суть методики заключается в извлечении пробок при помощи вакуума.
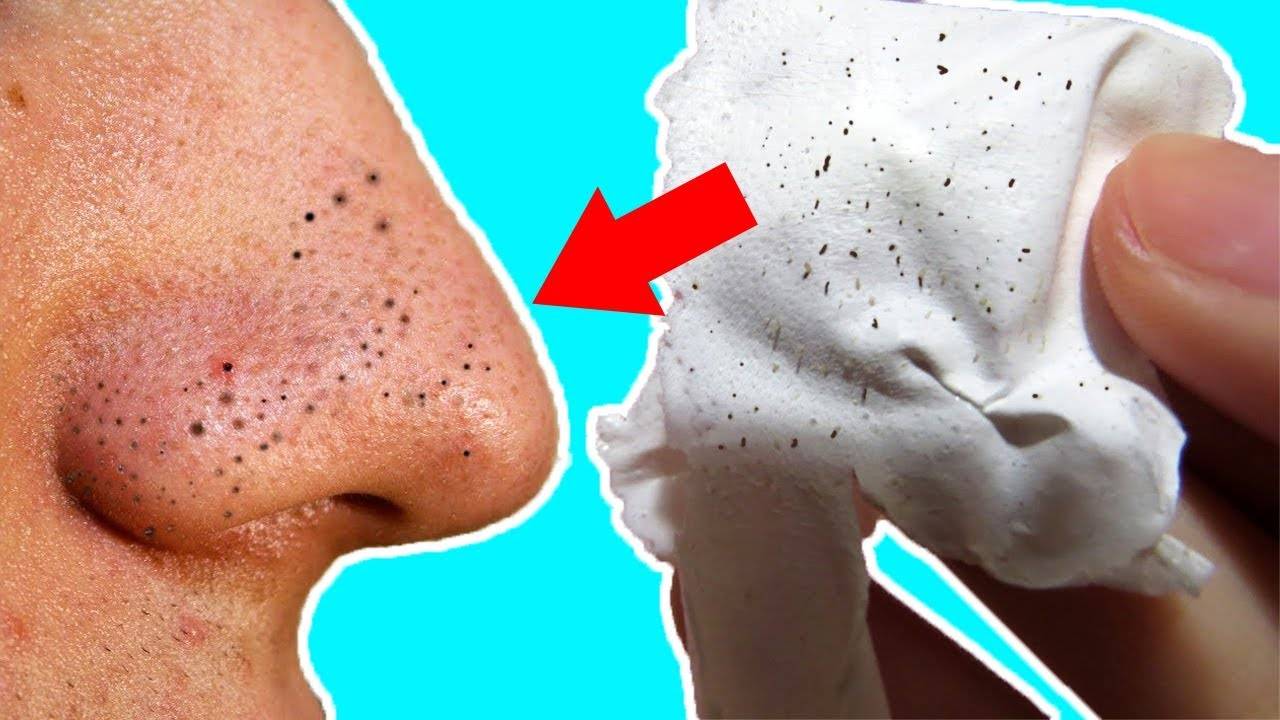
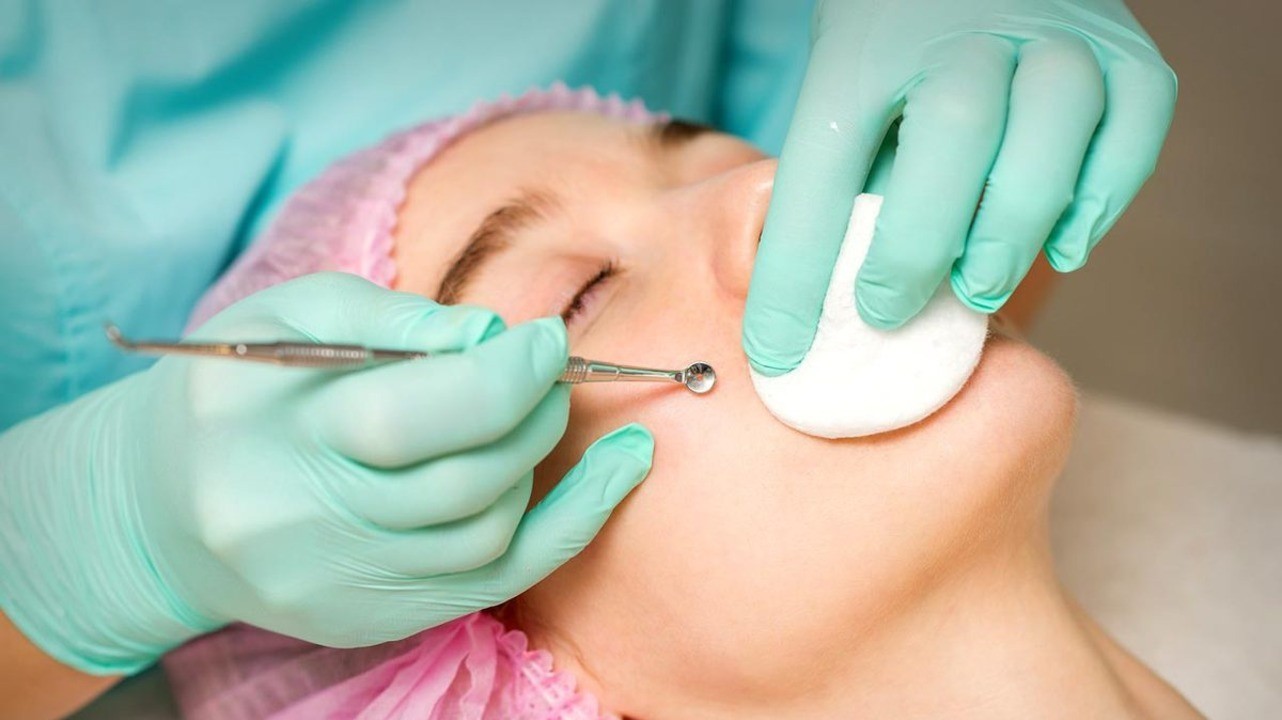 Нельзя выдавливать комедоны самостоятельно! Удалить комедоны может только косметолог или врач-дерматолог. Фото: kukuruzaphoto / freepik.com
Нельзя выдавливать комедоны самостоятельно! Удалить комедоны может только косметолог или врач-дерматолог. Фото: kukuruzaphoto / freepik.com
Угревая сыпь — причины появления, виды
Обычно прыщи беспокоят во время гормональных всплесков. Поэтому они появляются не только у подростков, но и у беременных, у женщин вовремя смена фазы менструального цикла, при сбоях в работе эндокринной или пищеварительной системы, при приеме стероидов или длительном контакте с химическими веществами.
Существует несколько разновидностей угревой сыпи:
- Комедоны — это пробки, состоящие из смеси роговых частиц эпидермиса и кожного сала, один из признаков гиперкератоза. Закрытая форма — это белые угри; открытая — черные угри или, в простонародье, «черные точки».
- Папулы — выпирающие над поверхностью кожи образования. Обычно образуются из закрытых комедонов. В зависимости от размеров и глубины могут заживать, не оставляя следа, при поверхностном расположении, а могут формировать рубцы вплоть до гипертрофических и келоидных, если затронуты глубокие слои эпидермиса и дерма. На пораженных папулами участках кожи наблюдается эритема разной степени выраженности.
- Пустулы — могут быть следующей стадией развития папул, отличаются от них наличием гноя, который может выходить на поверхность кожи в виде белой головки.
- Узловато-кистозные прыщи — тяжелое осложнение, когда пустулы поражают нижние слои дермы, образуя в них свищи, по которым распространяется инфекция. Крайне болезненны. Нуждаются в срочном лечении.
- Молниеносные прыщи — тяжелейшая форма болезни. Характеризуется не только значительным поражением глубоких слоев тканей, но и изменением состава крови, повышением температуры, выраженными болевыми ощущениями в кожных покровах, костях и мышцах. Требует оперативного медицинского вмешательства.
Степени развития угревой болезни и способы лечения:
- Преобладают комедоны, могут присутствовать в небольшом количестве папулы и пустулы.
- Поражена почти вся поверхность лица, присутствуют высыпания на теле. Качественный состав: комедоны, папулы и пустулы.
- Папулы и пустулы преобладают. Наблюдается сильный воспалительный процесс. Возможно покраснение кожных покровов и зуд. Появляется постакне.
- Крайняя степень воспаления. Характеризуется прыщами более 5мм в диаметре, оставляющими после себя атрофические рубцы. Наблюдается сильнейшая эритема. Поражены глубокие слои дермы.
Какой бы ни была стадия поражения, прыщи — это заболевание и его нужно лечить. В противном случае, неизбежно появление дефектов в виде неровного рельефа кожи, рубцов и расширенных пор. Их убрать намного сложнее.
Подростковые прыщи I и II степени можно вылечить противоугревыми кремами и масками. III и IV степень требуют системного лечения, в том числе антибиотическими и гормональными препаратами.
Угревая болезнь у взрослых требует устранения первопричины — сбоя в гормональном фоне или первичного заболевания, воздействия акнегенных веществ, а также отмены препаратов, вызвавших заболевание. Одновременное проведение лечебных процедур позволит избежать осложнений и появления косметических дефектов.
Клиника современной медицины «Новая Линия» предлагает самые современные и эффективные методы лечения акне на любой стадии. Существует различные методы, которые могут быть использованы как самостоятельно, так и в различных сочетаниях. Курс подбирается специалистом индивидуально, в зависимости от состояния пациента.
Лечение комедонов
Терапия должна быть комплексной. Это подразумевает лечение не только поражений кожи, но и устранение причины их появления, например, назначение гормональной терапии при эндокринных патологиях. Борьба непосредственно с комедонами включает в себя использование медикаментозных средств и механическое удаление угрей.
Медикаментозная терапия
Эффективным методом лечения комедонов является применение комедонолитиков (ретинол, ретиноевая кислота, цинк, салициловая кислота). Это медикаментозные средства, которые способны предотвратить перекрытие волосяных протоков, нормализуя рост клеток кожи и выделение кожного сала.
Механическое удаление комедонов
Дерматолог или косметолог может удалить комедоны механическим путем. При этом используется ложка Уно или игла Видаля. В качестве предварительной подготовки может проводиться очищение кожи — химический пилинг и микродермабразия. Их цель — удалить с поверхности кожи частички пыли, бактерии и себум, тем самым предотвратив развитие осложнений. После процедуры на кожу наносятся специальные косметические средства с антикомедогенными свойствами.
Применяются и другие методы очистки кожи:
- Дезинкрустация. Заключается в удалении комедонов при помощи слабых разрядов тока.
- Ультразвуковая чистка. Методика основывается на применении ультразвуковых волн, которые мягко очищают поры. Помогает улучшить и общее состояние кожи.
- Вакуумная чистка. Суть методики заключается в извлечении пробок при помощи вакуума.
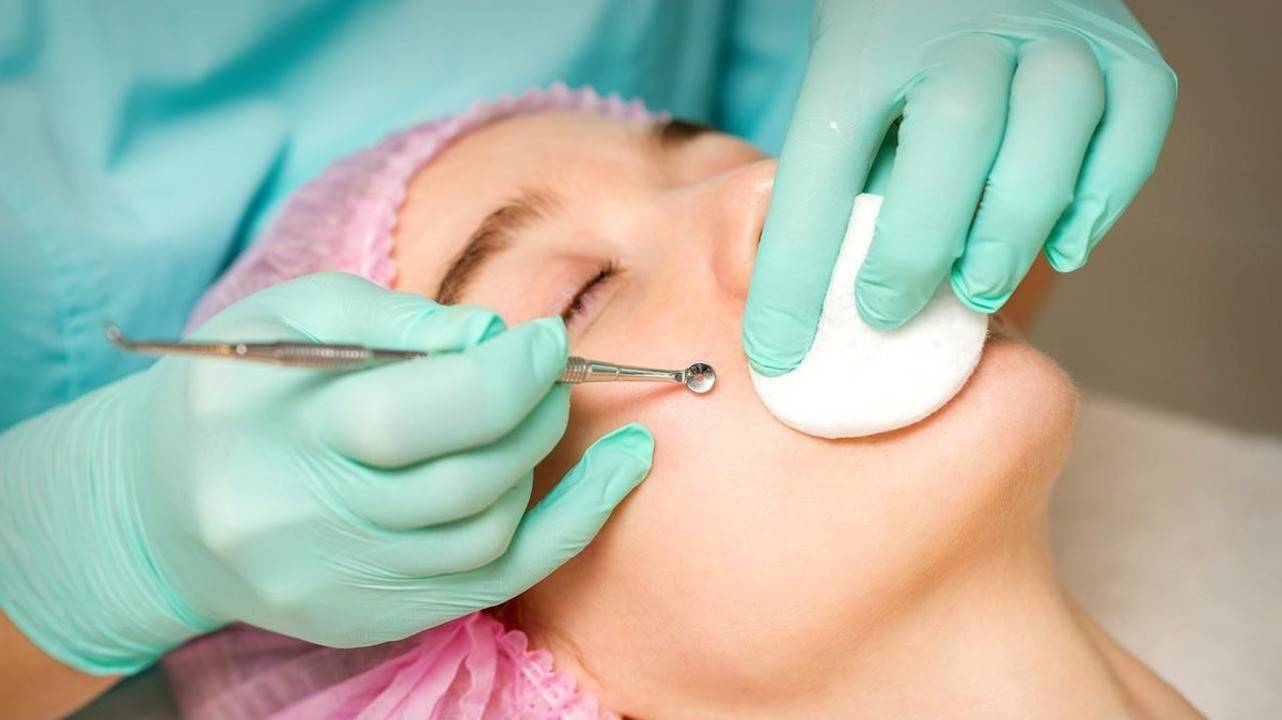 Нельзя выдавливать комедоны самостоятельно! Удалить комедоны может только косметолог или врач-дерматолог. Фото: kukuruzaphoto / freepik.com
Нельзя выдавливать комедоны самостоятельно! Удалить комедоны может только косметолог или врач-дерматолог. Фото: kukuruzaphoto / freepik.com
Уходовые процедуры
Помимо пилингов, в лечении угревой болезни активно используются профессиональные уходовые препараты:
линия профессиональных средств от IMAGE Skincare (США) для очищения и лечения проблемной кожи.
Она предназначена для избавления от прыщей с первой по четвертую степень, а также для профилактики их возникновения при жирной проблемной коже. Используется для комплексного лечения угрей, т.к. не только нормализует работу сальных желез, но и оказывает мощное противовоспалительное и бактерицидное действие.
Основные действующие вещества – салициловая и гликолевая кислоты. Очищают и отшелушивают поверхностный слой кожи, уменьшают очаги воспаления и выработку кожного сала, оказывают выраженное антимикробное действие;
уходовая линия от Juliette Armand (Греция). Высокотехнологичная профессиональная косметика на основе AHA кислот и экстрактов растений.
Гликолиевая кислота — идеальное средство от прыщей даже в тяжелых формах. Устраняет главную причину их появления — закупорку сальных протоков. Очищает и отшелушивает кожу, борется с гиперкератозом, выравнивает рельеф, улучшает цвет лица.
Молочная кислота, действуя аналогичным образом укрепляет защитный барьер и отбеливает. Производит успокаивающее, противовоспалительное и увлажняющее действие.
Экстракты лекарственных растений успокаивают, отбеливают, препятствуют возникновению новых воспалений, смягчают и увлажняют кожу;
инновационная косметика от DIEGO DALLA PALMA PROFESSIONAL (Италия). Новый взгляд на уход за проблемной кожей. Основные ингредиенты:
Bakuchiol ACN — современный аналог ретинола, не обладающий его недостатками. Эффективен как для проблемной, так и для увядающей кожи, не вызывает раздражения. Обладает мощным противовоспалительным действием, нормализует работу сальных желез.
Пробиотики молочнокислых бактерий — борются с патогенной микрофлорой, вызывающей заболевания кожи. Создают защитный барьер от ее проникновения.
Салициловая кислота — отшелушивает отмершие клетки кожи, обладает очищающими и антибактериальными свойствами. Устраняет темные пятна от угрей и постакне.
Если вас беспокоит состояние кожи, вы хотите задать вопрос или записаться на прием, звоните по телефону 8 (383) 247-89-40, с 9-00 до 21-00. Мы работаем без выходных.
Причины акне
По сути, на этом всё. Ухудшать течение акне могут частое мытье (особенно горячей водой), использование обычного мыла вместо специального очищающего средства для кожи лица, любовь к скрабам и пилингам, выдавливание и сковыривание прыщей, применение средств и косметики на масляной основе, дополнительно закупоривающих поры (комедоногенных).
Некоторые лекарства могут приводить к появлению акне. Поэтому не забудьте рассказать врачу обо всех препаратах, даже витаминах и добавках, которые принимаете.
Влияют ли питание и стресс? Стресс, вероятно, может усугубить акне. А вот роль диеты остается спорной. Некоторые исследования обнаруживают слабую связь между употреблением коровьего молока и повышенным риском развития акне, возможно из-за гормонов, которые естественным образом содержатся в молоке. При этом нет никаких убедительных доказательств того, что жирное, сладкое (в том числе шоколад) ухудшают акне. И никакие другие нарушения в организме, если они есть, не приводят к появлению или усилению симптомов акне: ни нарушение работы кишечника, ни иммунной системы, ни недостаток каких-либо веществ.
Пилинг
Пилинг — процесс отшелушивания отмерших клеток с поверхности кожи. Проводится с использованием различных препаратов, способствующих растворению ороговевшего слоя. Помимо профилактики прыщей, такие процедуры способствуют отбеливанию, удалению шрамов постакне, веснушек и пигментных пятен, выравнивают рельеф.
Их действие основано на реакции кожи на ожог. Препарат фактически сжигает слой эпидермиса. Глубина воздействия зависит от концентрации действующего вещества. Кожа отвечает усилением обмена веществ и процессов регенерации.

Пилинг обычно проводится в период снижения солнечной активности. Кожа после процедуры отличается повышенной чувствительностью и склонностью к образованию пигментных пятен, поэтому осень и зима — идеальное время для процедуры.
В нашей клинике проводится два вида пилингов для проблемной кожи:
Акне-пилинг препаратом компании IMAGE Skincare (США). Рекомендуется для кожи I и II степени поражения, при гиперкератозе, камедонах, пятнах от угрей, расширенных порах и повышенной жирности.
Препарат создан на основе алоэ вера. Основными действующими веществами являются салициловая и гликолевая кислоты, кроме них используются экстракты лекарственных растений, обладающих отбеливающим и противовоспалительным действием.
Салицилово-азелаиновый пилинг компании Juliette Armand (Греция). Предназначен для жирной кожи, склонной к образованию прыщей. Отшелушивает верхний слой эпидермиса, глубоко очищает и матирует, убирает пигментные пятна, сужает поры.
Основные действующие вещества салициловая и азелаиновая кислоты. Их сочетание обладает не только мощным очищающим, но и противовоспалительным эффектом.
Этапы процедуры пилинга:
- Консультация с косметологом и подбор препарата.
- Кожа полностью очищается от косметики и жира
- Врач наносит пилинг на кожу начиная со лба и спускаясь вниз к подбородку.
- Препарат выдерживается от пятнадцати минут до часа. В процессе может ощущаться жжение разной степени выраженности, в зависимости от чувствительности кожи и концентрации кислоты.
- Наносится нейтрализатор.
- С кожи удаляются остатки средства.
- Наносится успокаивающий крем или маска.
Уход после процедуры:
- в течение первых суток после пилинга нельзя пользоваться косметическими средствами, умываться и прикасаться к коже;
- в следующие трое суток необходимо ограничить физические нагрузки и использование жирной косметики. Рекомендуется применять увлажняющие и противовоспалительные средства;
- на протяжении всего реабилитационного периода необходимо использовать солнцезащитный крем с SPF-фактором не ниже 30 единиц, независимо от времени года. Это предотвратит риск появления пигментных пятен. Также необходимо воздерживаться от посещения солярия, бани или сауны. Нельзя удалять механическим путем появившиеся корочки и шелушение.
Окончательный результат проявляется примерно через две недели после сеанса. Желательно проводить их курсами, с интервалами по рекомендации косметолога.
Противопоказания к проведению пилинга:
- воспалительные процессы на коже;
- чувствительность к компонентам препарата;
- беременность и период лактации;
- новообразования;
- купероз;
- герпес.