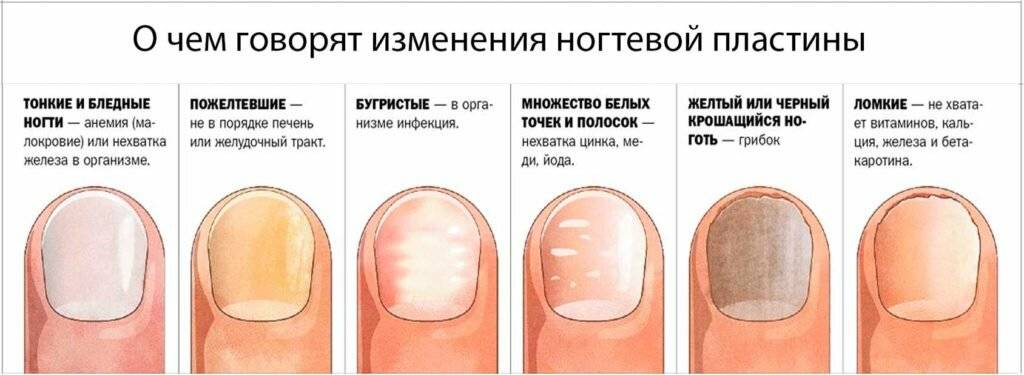
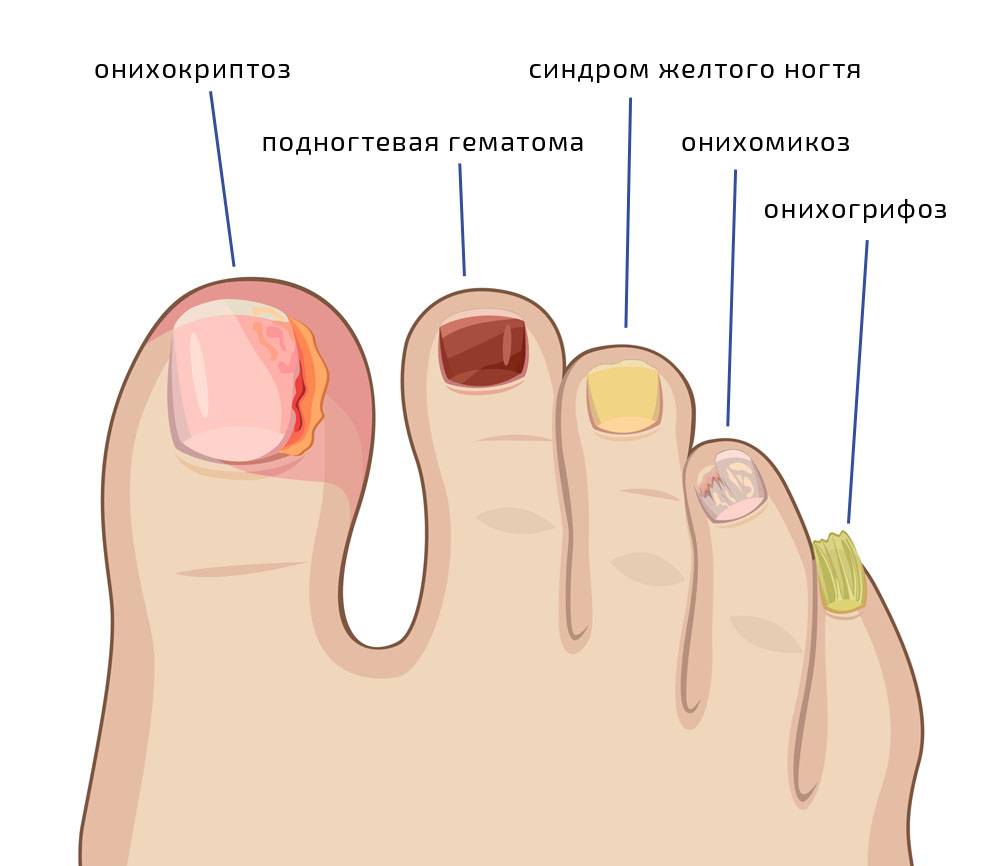
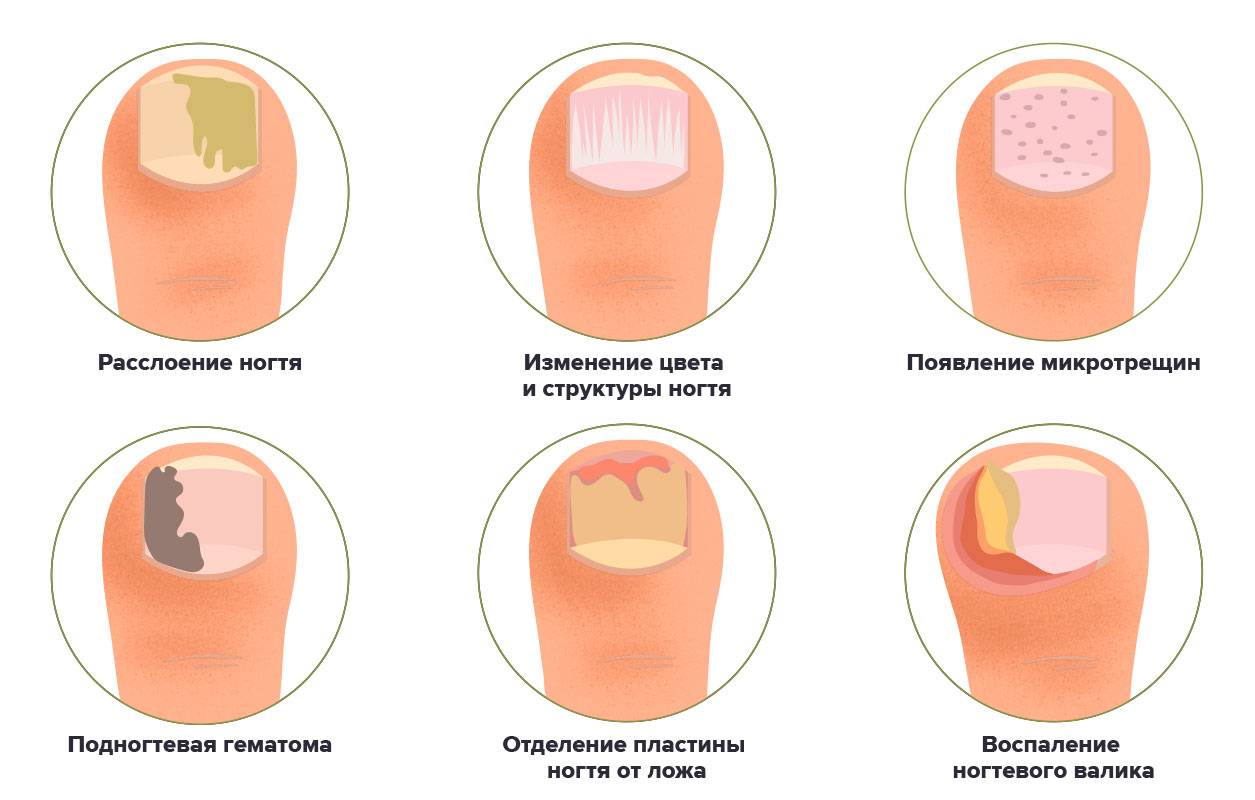
Диагностика
История болезни
- Пациента может беспокоить боль в большом пальце стопы при ходьбе или каких-то движениях. Это может свидетельствовать о дегенерации внутрисуставного хряща.
- Боль может быть ноющая в области плюсныб вследствие ношения обуви. Возможно увеличение деформации . .
- Необходимо выяснить какие физические нагрузки увеличивают боли и что облегчает боль ( может быть просто снятие обуви).
- Наличие в анамнезе травмы или артрита.
- Достаточно редко бывают острые боли или покалывание в дорсальной области бурсы большого пальца ,что может указывать травматический неврит среднего дорсального кожного нерва.
- Пациент может также описать симптомы, вызванные деформацией, такие как болезненный второй палец ноги, межпальцевой кератоз, или образование язвы .
Внешний осмотр
Необходимо понаблюдать за походкой пациента .Это поможет определить степень болевых проявлений и возможные нарушения походки, связанные с проблемами в ногах.
Положение большого пальца стопы по отношению к другим пальцам ноги. Дисторсия сустава может быть в разных проекциях..
Выдающееся положение сустава. Эритема или припухлость указывают давление от обуви и раздражение.
Диапазон движения большого пальца стопы в метатарзальном суставе. Нормальное сгибание назад – 65-75 ° с плантарным сгибанием менее 15 °
Причем необходимо обратить внимание присутствуют ли боль, крепитация. Боль без крепитации предполагает наличие синовита.
Наличие любого кератоза, который предполагает патологическое натирание от неправильной походки ..
Ассоциированные деформации могут включать молоткообразные вторые пальцы стопы и гибкое или твердое плоскостопие
Эти деформации могут вызвать более быструю прогрессию вальгусной деформации большого пальца стопы, поскольку снижается боковая поддержка стопы..
Изменения в движениях в суставе большого пальца:
- Увеличение абдукции большого пальца стопы в поперечных и фронтальных плоскостях.
- Увеличение среднего выдающегося положения пальцев стопы.
- Изменение в сгибании назад сустава.
Кроме того, необходимо обратить внимание на состояние кожи и периферического пульса. Хорошее кровообращение особенно имеет значение если планируется оперативное лечение и необходимо нормальное заживление послеоперационной раны
Общие сведения
Фруктовая кислота для педикюра при покрытии ею кожи выполняет размягчение слоев, которые слишком загрубели, из-за чего они начинают отделяться. Основной компонент фруктовой кислоты – это гликолевая кислота. В качестве ее поставщика используется виноград. Ее также используют как основу для пилинга кожи на лице, задачей которого является дополнительное омолаживание.
Хорошую репутацию успел заслужить и биогель для педикюра, основой которого является фруктовая кислота. Также он отлично подходит для маникюра в необрезном исполнении.
Имеется также и молочная кислота для педикюра. Она отличается эффективной борьбой с натоптышами и оздоравливает кожу. Дополнительно у молочной кислоты есть преимущество по увлажнению кожи, что позволяет активно справляться с сухой кожей стоп, которая часто становится причиной болезненных трещин. Стоит отметить, что использование молочной кислоты предполагает отсутствие крема как дальнейшего шага.
Плюсы кислотного педикюра:
- Очищение быстро и эффективно.
- Отсутствие сухости.
- Безболезненность.
- Длительность эффекта.
- Невысокая стоимость необходимых ингредиентов.
Для проведения процедуры не предполагается получение узких специализированных навыков. Дополнительно с помощью педикюра на кислотной основе можно простимулировать регенерационные процессы в коже. Кроме этого, такие средства отличаются свойствами антибактериальной направленности.
Конечно, без недостатков методов работы не бывает. В частности, есть целый ряд противопоказаний. Например, кислотный педикюр запрещен если на коже имеются любые повреждения или раны. Процедура не может быть использована при присутствии грибкового заболевания. Кожа с излишней чувствительностью может быть «сожжена» таким педикюром или же проявится аллергия. Мозоли, которые еще не высохли, также являются запретом для выполнения этого педикюра.
Чтобы выполнить кислотный пилинг вам потребуется непосредственно кислота (молочная или фруктовая), любое средство для дезинфекции, ванночка с теплой водой, которая может быть сдобрена дополнительными улучшающими ее качества ингредиентами, полотенце, пищевая пленка или пакетики из целлофана. Если проблемы с ногами серьезные, то дополнительно запаситесь ватными дисками.
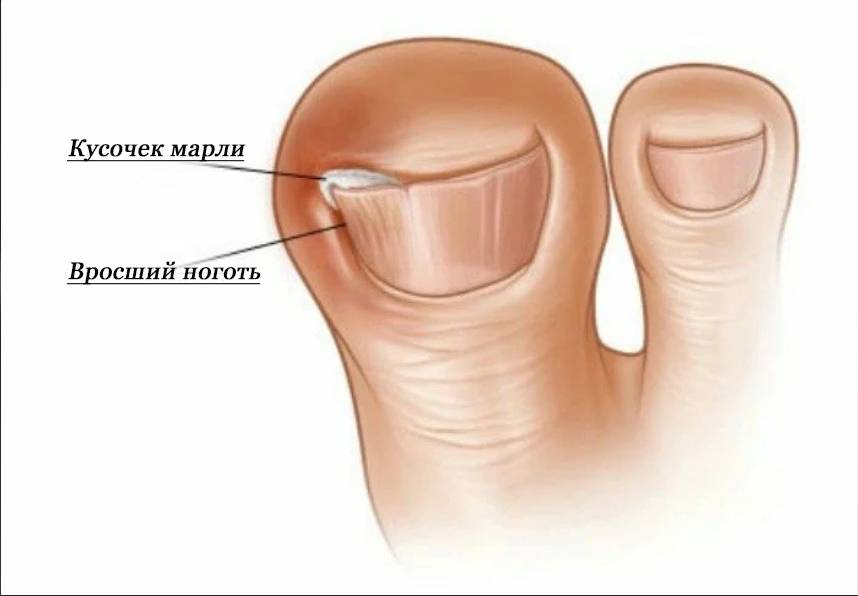
Варианты лечения вросшего ногтя
Вместо коррекции ногтя на первых стадиях иногда используют консервативное лечение. Это принятие антибиотиков, ванночки, прочие местные манипуляции. Эти методы могут немного облегчить боль, снять воспаление, но проблему вросшего ногтя они не решат. Если уже пошел воспалительный процесс, лучше всего сразу идти к врачу для удаления, так как иного способа лечения в этом случае не существует.
Удаление ногтя может быть частичным или полным, с помощью классических инструментов, лазерное или радиоволновое удаление.
К полному удалению сейчас почти не прибегают, так как операция имеет достаточно долгий, болезненный период ремиссии. Сюда же входят постоянные перевязки, во время которых есть немалый риск занести инфекцию. При этом удаление ногтя не дает гарантии, что отросшая пластина не станет «себя вести» так же, как и до этого — скорее всего, новый ноготь тоже врастет. Эффективным считается удаление разросшихся частей ногтя, а также околоногтевого валика.
Способ удаления ногтя с использованием скальпеля, с выскабливанием кромки ростковой зоны, «дикого мяса» специальной хирургической ложкой является устаревшим, но он еще применяется. При этом делают местную анестезию. В целом метод является эффективным, так как рецидива обычно не бывает — наблюдается лишь в 10% случаев. Но он устарел лишь потому, что появились более современные технологии, которые позволяют удалять вросшие части ногтя быстрее и менее болезненно.
Радиоволновый метод
Пациенту делают местный наркоз, после чего процедура длится менее чем полчаса. В это время «выпаривается» вросший участок ногтя, а также распухший околоногтевой валик. Также с помощью радиоволны обрабатывается ростковая зона.
Такой метод дает уверенность в том, что болезнь больше не вернется. Примерно в 1% случаев наблюдались рецидивы. Но при этом стоит знать, что период, который длится после операции, достаточно болезненный. Первые пять дней нужно ходить к хирургу на перевязку. Но, если сравнивать со скальпельным методом, этот несомненно лучше, проще и эффективнее.
Лазерное удаление
Удаление ногтей лазером считается самым комфортным способом, который придумали относительно недавно. Именно к этому методы мы прибегаем в нашей клинике. Процесс проходит безболезненно. Пациенту делают местную анестезию, после чего операция длится не более 15-ти минут. Лазер разрезает ноготь, после чего вросшие участки, «дикое мясо» выпариваются. Лазером также обрабатывают матрикс, чтобы ноготь в дальнейшем рос правильно. Рецидивы наблюдались в минимальных количествах — в менее, чем 1% случаев, и то, исключительно при генетической предрасположенности.
Лазерная процедура является безопасной для всех — после нее не бывает осложнений, постоянной и долгой боли. В первый день после операции палец может поболеть, но все неприятные ощущения быстро уходят с приемом анальгетиков.
Лечение
Хотя бурсит, как правило, излечивается самостоятельно и исчезает через несколько дней или недель, необходимо принимать меры, направленные на уменьшение нагрузки или травматизации. Есть пациенты, которые предпочитают перетерпеть болевые проявления, но это может привести к развитию хронического бурсита формированию депозитов кальция в мягких тканях, что в итоге приведет ограничению подвижности в суставе.
В первую очередь обычно проводится медикаментозное лечение. Препараты НПВС позволяют уменьшить боль воспаление. Возможно также применение стероидов коротким курсом (с учетом наличия соматических заболеваний).При инфицированных бурситах обязательно назначается курс антибиотиков.
Пункция воспаленной бурсы позволяет аспирировать избыточную жидкость и уменьшить давление на окружающие ткани. Инъекции анестетиков вместе со стероидами в воспаленную сумку помогают уменьшить воспалительный процесс.
Физиотерапия (ультразвук или диатермия) не только может уменьшить дискомфорт и воспаление при бурсите, но также и может расслабить спазмированные мышцы и снять воздействие на, нервы, и сухожилия. Кроме того возможно применение местного воздействия холодом или современной методики криотерапии.
Иногда при стойком бурсите и наличии болевых появлений рекомендуется хирургическое удаление воспаленной бурсы.
Причины
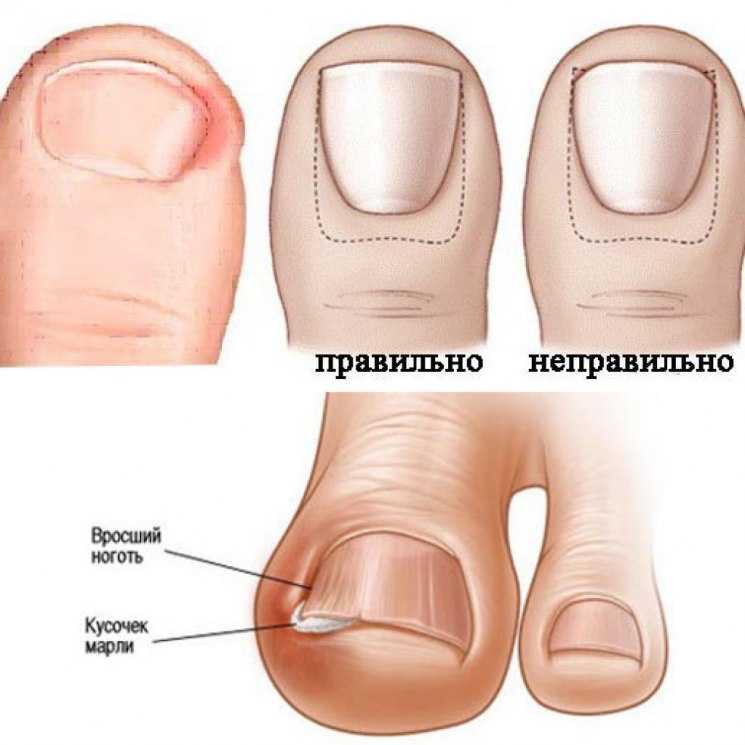
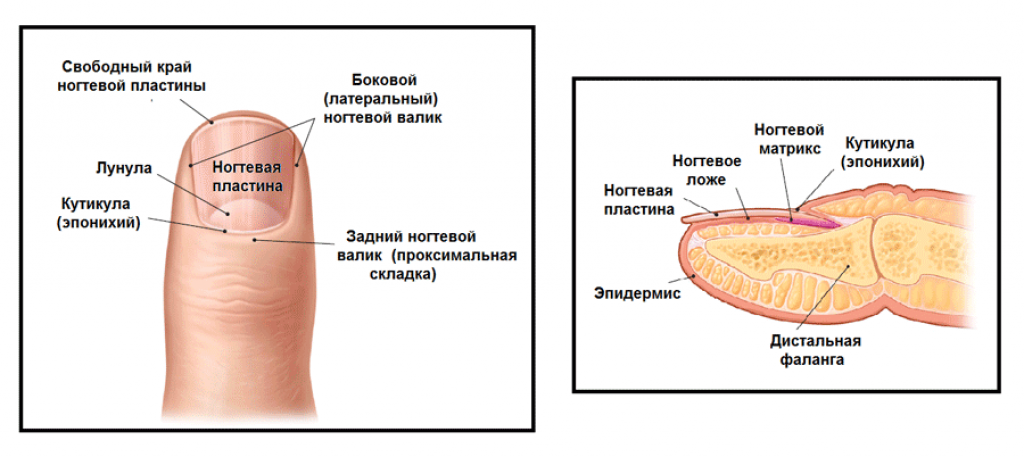
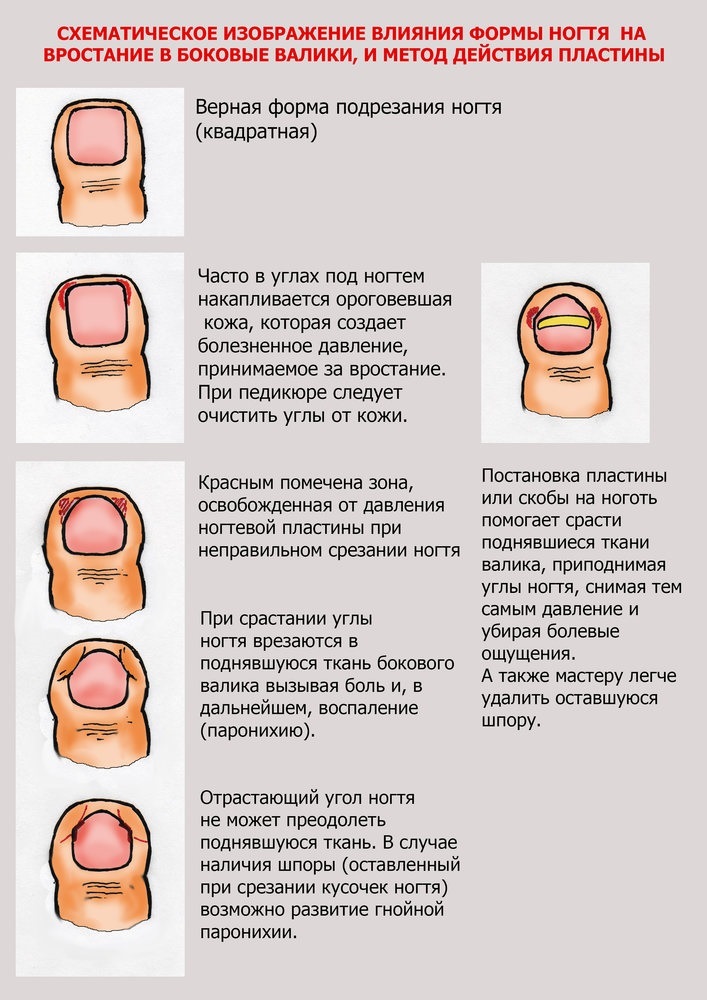
- Неправильный педикюр: срезание уголка ногтя в попытке сделать его край полукруглым, травматизация околоногтевого валика/ногтевого ложа педикюрными ножницами или другими инструментами при коротком обрезании ногтей, или срезании кутикулы околоногтевого валика.
- Особенности ногтевой пластины, в большинстве случаев врожденные, когда форма ногтя способствует патологическому давлению на околоногтевой валик.
- Травмы ногтевой пластины и мягких тканей ногтевой фаланги пальца.
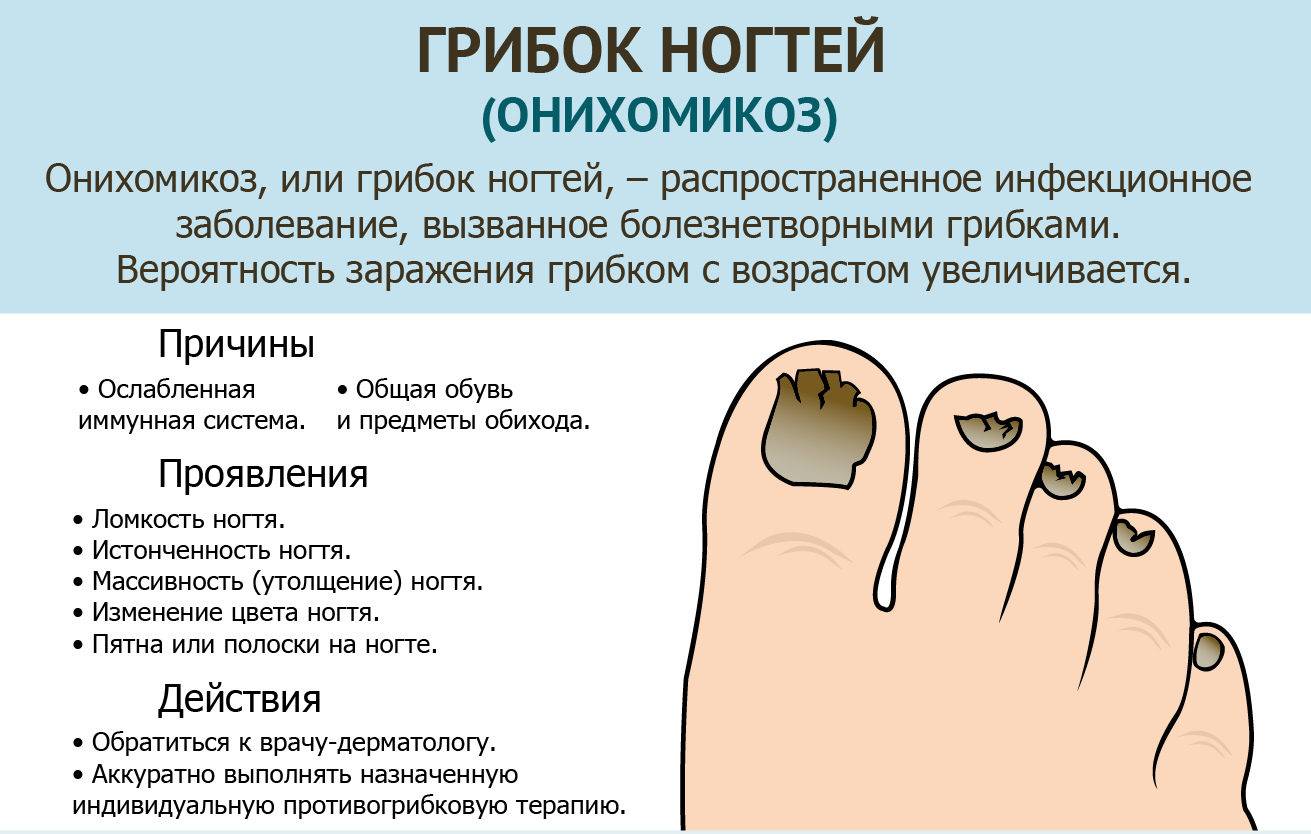
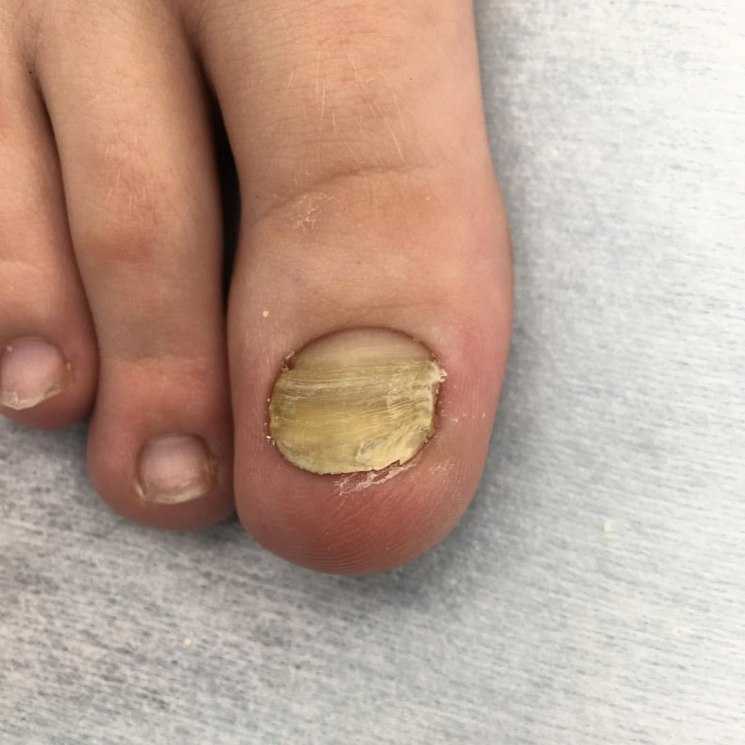
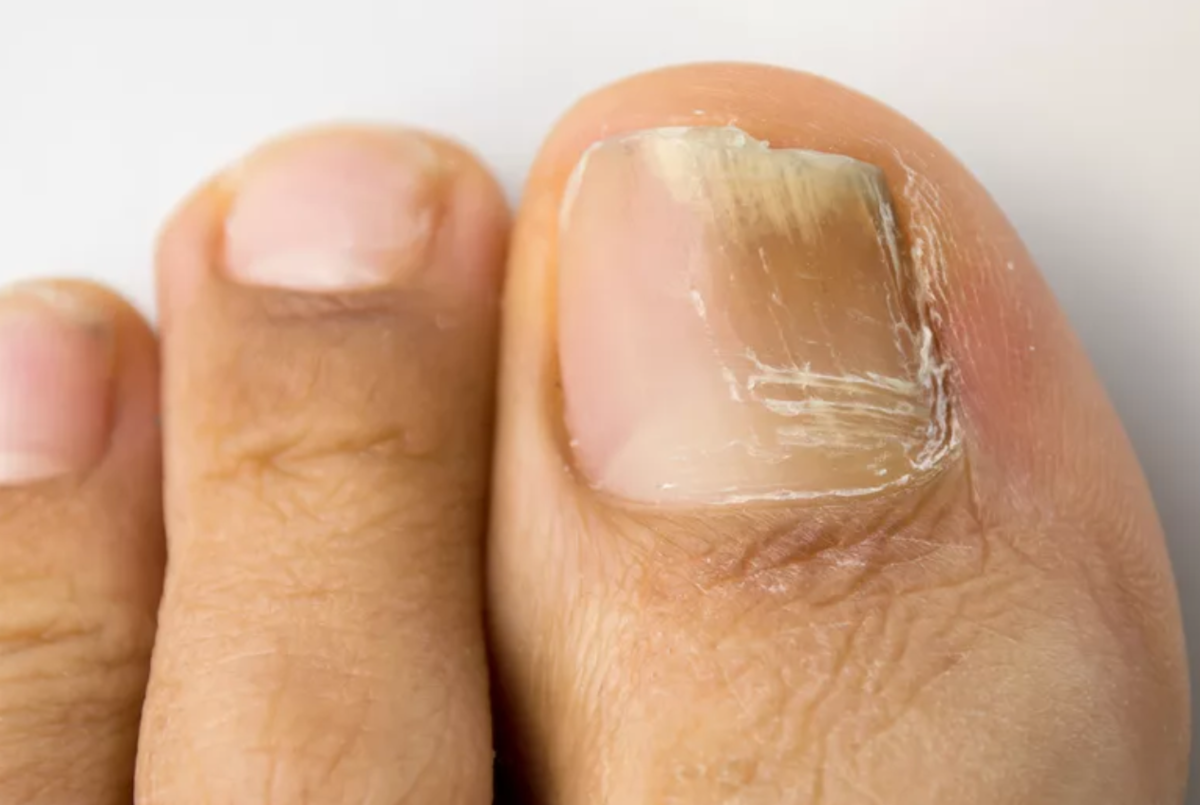
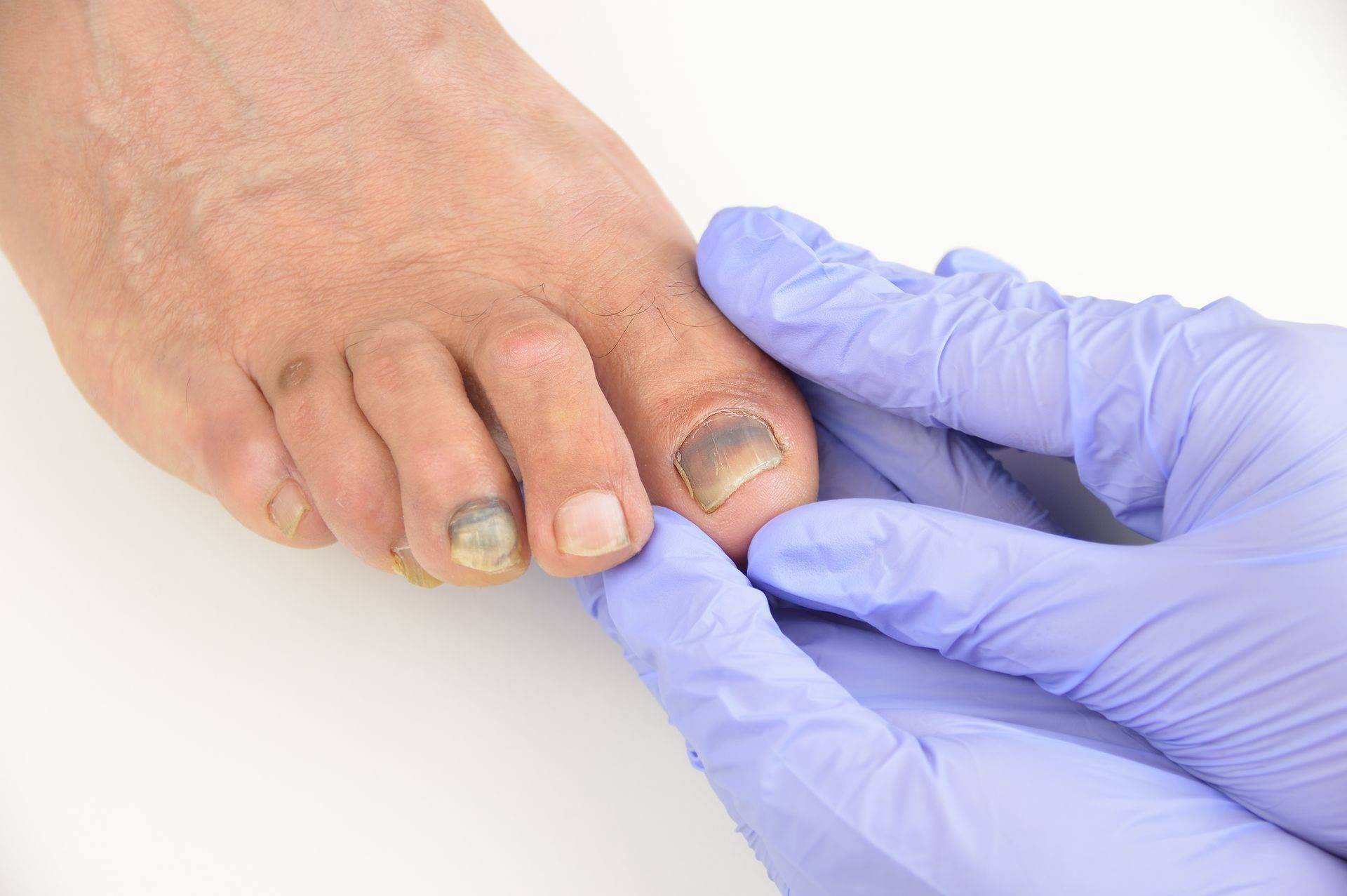
- Онихомикоз (поражение ногтевой пластины грибком).
- Ониходистрофии: при определенных заболеваниях (врожденные аномалии, заболевания внутренних органов, кожные заболевания, иммунные заболевания, интоксикации, гиповитаминозы, увеличение в крови определенных минералов) происходит деформация ногтевых пластин, изменение структуры, толщины, формы, особенностей роста. Это связано с недостатком поступления питательных веществ (витаминов, белка, минералов, кислорода) к ногтевой пластине или, наоборот, интоксикацией веществами, например, мышьяком.
- Ортопедические заболевания стопы, в основном плоскостопие, которое приводит к деформации пальцев (вальгусной деформации первого пальца, то есть отклонение его ближе ко второму пальцу), что способствует сдавливанию бокового края пальца.
- Ношение неправильно подобранной, узкой обуви, когда происходит сдавление пальцев; ношение обуви с высоким каблуком также увеличивает нагрузку на передний отдел стопы.
- Неправильная биомеханика шага, когда при ходьбе или беге идет неправильное отталкивание первым пальцем.
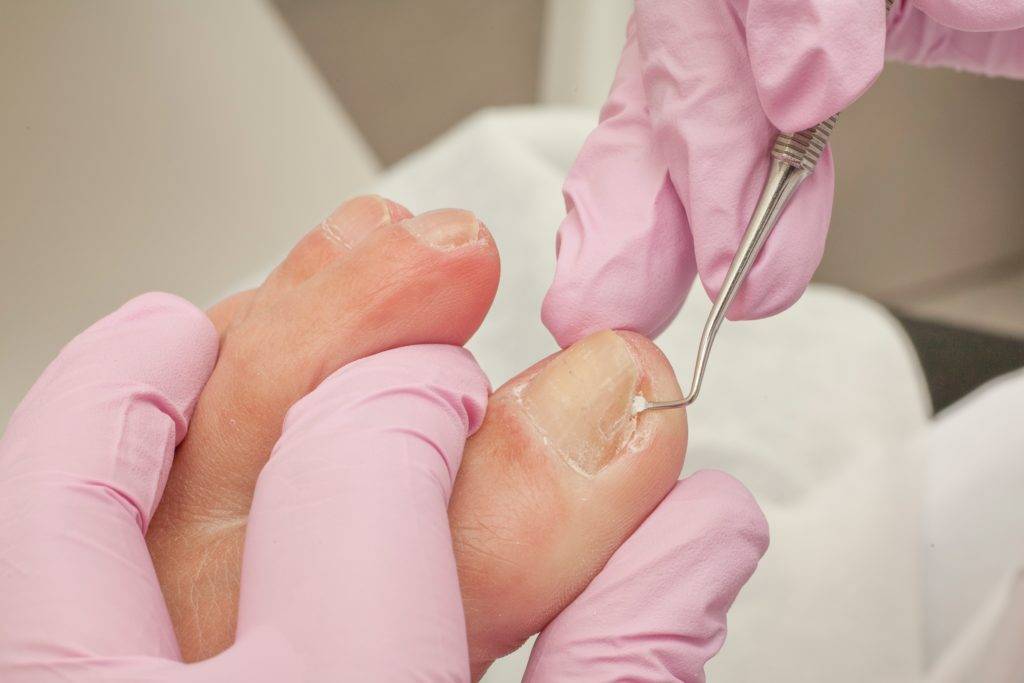
Как проводится?
Несмотря на то, что каждая проблема индивидуальна и имеет свою специфику, можно выделить общий подход проведения медицинского педикюра:
беседа с клиентом, выявление проблематики;
визуальная диагностика;
выбор схемы лечения, средств и техники проведения педикюра – донесение важной информации до клиента;
выполнение педикюра;
увлажнение кутикулы и кожи стопы;
рекомендации.
Все процедуры направлены на купирование проблемы, облегчение состояния и полное излечения пациента. Декоративная обработка ногтей и покрытие лаком не производится.
Особенности лечения вросшего ногтя
Острая боль и воспалительный процесс вызывают дискомфорт, мешают ходить при вросшем ногте. До появления медицинского педикюра проблему устраняли в кабинете хирурга. Современные технологии позволяют выполнить коррекцию, избавится от боли без привлечения хирургических инструментов.
Вросший ноготь – распространенная проблема, ее причины:
- ошибка мастера классического педикюра или неправильное обрезание ногтей клиентом;
- постоянная высокая нагрузка на стопы;
- использование неудобной и узкой обуви;
- врожденные заболевания, например, плоскостопие;
- сахарный диабет;
- псориаз или грибковая инфекция.
В редких случаях причиной вросшего ногтя может стать травма или сильный ушиб.
Проблема выражается в следующей симптоматике:
- постоянная острая боль в месте врастания ногтевой пластины;
- покраснение пальца и появление гноя;
- изменение формы пальца;
- в пораженной области наблюдается нарастание тканей.
Наиболее уязвимыми для вросшего ногтя являются большие пальцы ног.
Лечение вросшего ногтя проходит в несколько этапов:
- визуальная диагностика;
- выявление причин, приведших к заболеванию;
- создание слепка ногтя;
- на основе полученного слепка изготавливаются скобы;
- устанавливаются скобы и пластины для коррекции направления роста ногтя.
В запущенных случаях подолог направляет в хирургический кабинет, где врач удаляет вросшую ногтевую пластину.
После установки скоб проблема устраняется в течение нескольких недель. В запущенных и хронических случаях на лечение требуется от 2-3 месяцев до 2 лет.
Для достижения положительного результата пациенту необходимо посещать подолога 1 раз в 2 месяца, тщательно относится к профилактическим мероприятиям.
Большое внимание уделяется гигиеническим процедурам на этапе лечения: стопы моют 2-3 раза в день мыльной водой. Для снижения болевых симптомов и вероятности риска повторения заболевания тщательно выбирается удобная обувь
Для снижения болевых симптомов и вероятности риска повторения заболевания тщательно выбирается удобная обувь.
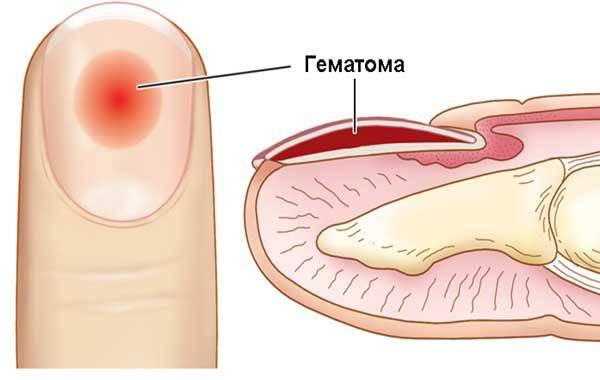
Хирургическая обработка гематомы
Иногда вскрытие подногтевой гематомы является второстепенной медицинской помощью. Сопутствующие сложные повреждения: перелом, разможженные или рваные раны являются показанием к экстренным мероприятиям. Первоочередно требуется хирургическое пособие – первичную хирургическую обработку раны. Она включает в себя удаление поврежденной нежизнеспособной ткани до границы здоровой области, дренирование раны, наложение швов. При наличии показаний выполняется репозиция костных отломков. После выполнения всех необходимых экстренных мер подолог приступает к удалению гематомы.
Методика удаления ногтевой пластины
После антисептической обработки выполняется местное введение анестетиков. После того, как подействовал препарат (через несколько минут) приступают к резекции пластины. Ткани, подвергшиеся некрозу, удаляются. С помощью коагулятора прижигаются кровоточащие сосуды для остановки кровотечения. Послойно ушивается рана. Накладывается асептическая повязка. После манипуляции необходимо несколько суток принимать различные противовоспалительные препараты для снятия отека, покраснения и болезненных ощущений. Регулярные перевязки в обязательном порядке для обеспечения асептических условий в заживающей ранке. Врач- подолог назначит дату повторной консультации для оценки регенерации.
Удаление стержневых мозолей
Стержневые мозоли затрагивают не только поверхностные слои кожи, но и повреждают эпидермис. Справиться с ситуацией с помощью народных средств или популярными кремами от мозолей этого типа не удается. Откажитесь от самолечения и посетите кабинет медицинского педикюра.
Основные причины формирования стержневых мозолей:
- дефекты стелек обуви;
- механические повреждения стопы;
- обувь из синтетических материалов;
- неправильно подобранная обувная колодка;
- инфекция.
Обувь с плоской подошвой или высокими каблуками часто становится причиной появления образований.
В ходе лечения специалист медицинского педикюра использует несколько методов:
- криодеструкция – обработка мозолей жидким азотом. Справляется с мозолями на всех стадиях формирования. Сеанс займет около 1 минуты. Развитие рецидива маловероятно;
- лазерная деструкция – лучом выжигается структура стержневой мозоли на всю глубину;
- аппаратное удаление – используется фрезер с абразивными насадками. Вся структура мозоли вырезается, образовавшаяся полость обрабатывается антисептическими средствами для предотвращения воспалительных процессов.
После лечения подолог назначает уходовые процедуры – самостоятельную обработку кожи стоп пемзой или скрабом, посещение кабинета классического педикюра для регулярного ухода за ногами.
Важно устранить причину образования стержневой мозоли – выбрать новую удобную обувь с учетом рекомендаций подолога. Обувь должна быть не тесной, удобной и из натуральных материалов
Желательно поменять стельки.
Что такое гиперкератоз и как его лечить?
Увеличение числа кератиновых клеток приводит к образованию ороговевшего слоя. Это заболевание получило название гиперкератоз и справиться с ним можно только с помощью врача-подолога, требуются терапевтические и аппаратные средства лечения.
Характерные симптомы для гиперкератоза:
- сухость и шелушение кожи стоп;
- участки с уплотненной и огрубевшей кожей;
- изменение оттенка кожи на участках с уплотнениями;
- розовый цвет натоптышей меняется на белый или желтый оттенок.
При этих симптомах следует обратиться в кабинет медицинского педикюра. Специалист выполнит осмотр и проведет визуальную диагностику, назначит процедуры.
Среди наиболее эффективных процедур:
- обработка стопы размягчающими составами – кератолитиками;
- удаления слоя ороговевших клеток с помощью скальпеля;
- шлифовка огрубевших участков фрезами с насадками разной абразивности.
К специализированным методам обработки пораженных участков относятся:
- воздействие лазером – энергетический луч выжигает ороговевший слой. Методика эффективна, но оставляет небольшой рубец;
- обработка жидким азотом;
- удаление натоптышей с помощью электроножа.
Современные методы дают быстрый и прогнозируемый результат.
Причины
Большинство травм происходит случайно.
Их вызывают следующие причины:
Удары, ушибы. Встречаются чаще всего. Это удары молотком или другим тяжелыми предметами, прищемление дверью машины, входной или межкомнатной дверью, выдвижным ящиком;
Порезы
Происходят при неосторожном обращении с ножницами, ножом, острыми инструментами для маникюра или педикюра;
Надрывы. Образуются при зацеплении длинным ногтем за предметы с последующим выворачиванием или загибанием ногтевой пластины;
Попадание под ноготь деревянных щепок, осколков или других острых инородных тел;
Привычке грызть ногти
Часто вызывает хронические травмы ногтя у ребенка.
Травмы ногтей на ногах, как правило, на большом пальце, нередко вызывает обувь. Ношение неудобных и тесных туфель, босоножек, сапог, ботинок сдавливает пальцы и ногтевые пластины стопы, провоцирует их загибание и врастание.
Как проводится перфорация?
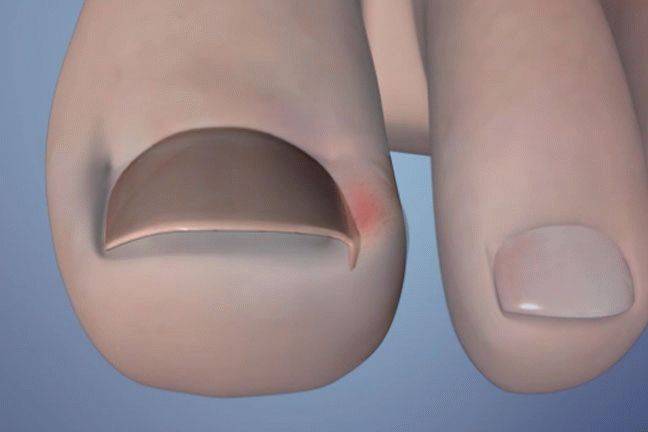
Перед манипуляцией пораженный участок обрабатывается дезинфицирующим раствором для предотвращения заноса инфекции. Далее осуществляется перфорация ногтевой пластины с помощью стерильной инъекционной иглы. Через образовавшееся отверстие удаляется кровь путем сдавливания пальца. Полость гематомы промывается дезинфицирующим раствором и при необходимости специальным лечебным отбеливателем. После этого остаточная полость осушается. Отверстие подлежит пломбировке для предотвращения попадания инородных частиц и бактерий в подногтевое ложе. Шлифовальными насадками выравнивается ногтевая поверхность.
Прогноз лечения благоприятный: после снятия повышенного давления крови сразу снижается интенсивность боли и дискомфортных ощущений, предотвращается воспаление и появление связанных с ним осложнений, запускаются восстановительные процессы в тканях пальца.
Осложнения подногтевой гематомы
При несвоевременном обращении к врачу при гематоме ногтя часто возникают нежелательные последствия и осложнения:
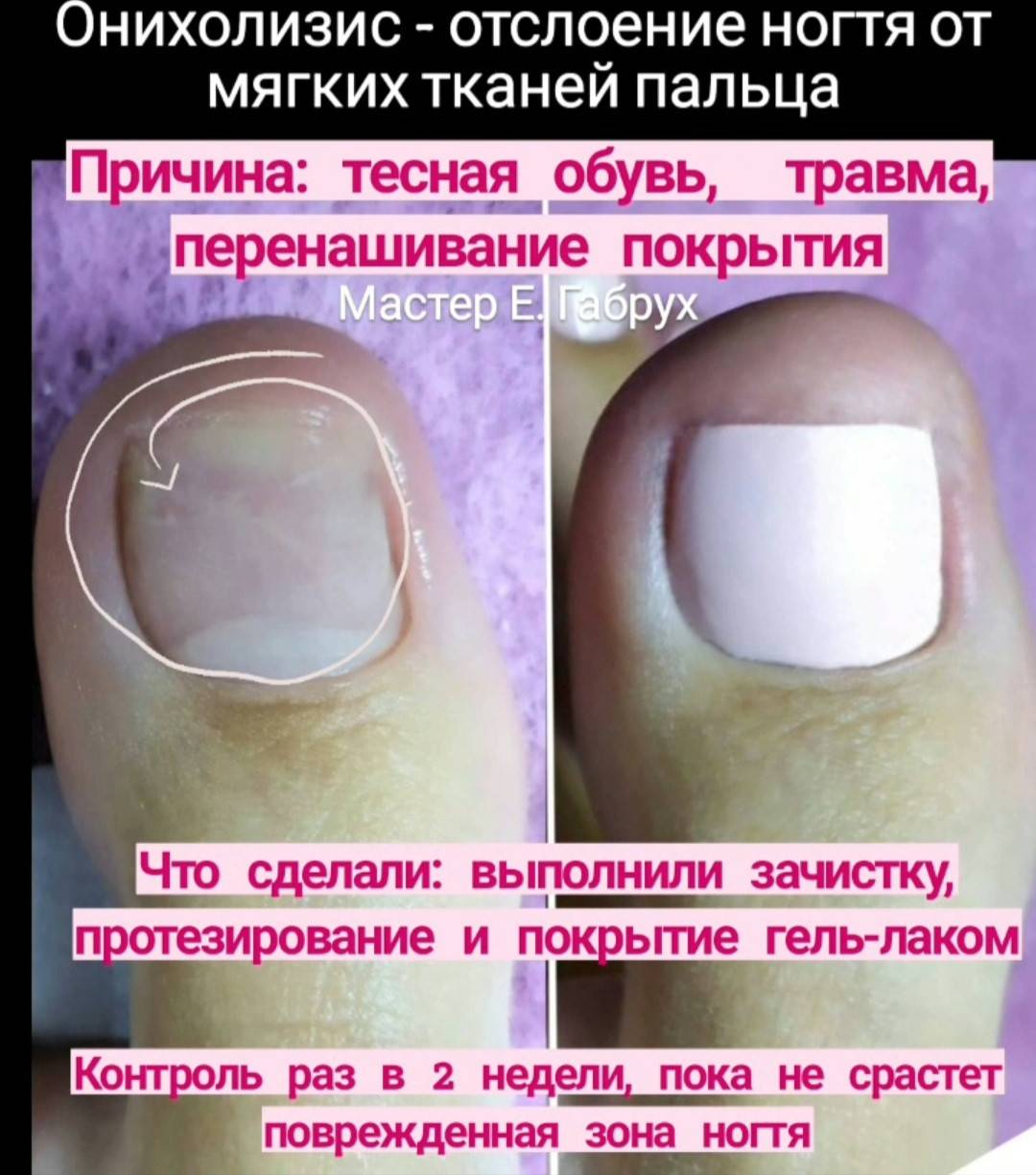
- онихолизис – отслойка пластины;
- деформация ногтя;
- вросший ноготь;
- разрыв подлежащих мягких тканей из-за избыточного объема крови;
- дистрофия ногтя вследствие ремоделирования сосудов и нарушения адекватного тока крови, разрастание соединительнотканных волокон;
- инфицирование открытой раны и гнойно-некротическое расплавление мягкотканных структур пальца.
Лечение заболеваний суставов в ОН КЛИНИК
Диагностика
Постановка диагноза «Подногтевая гематома» осуществляется на основании анамнеза (наличие травмы фаланги непосредственно перед появлением симптомов) и клинической картины, то есть характерных внешних проявлений и жалоб. В сомнительных случаях проводится дифференциальная диагностика, позволяющая исключить другие патологии. При серьезной травме требуется выполнение рентгенологического исследования пораженной конечности для исключения переломов костей.
Лечение подногтевой гематомы в ОН КЛИНИК
Центр подологии ОН КЛИНИК специализируется на диагностике и лечении болезней ногтей и подлежащих к ним структур. Предоставляются все виды диагностических и лечебных процедур при травмах ногтя. Опытные врачи-подиатры, подологи владеют уникальными консервативными и хирургическими методиками, которые успешно применяются также и в зарубежной подологической практике. Клиника оснащена современным техническим оборудованием, позволяющим минимизировать открытые вмешательства. Имеются все необходимые условия для комфорта пациента, а также гибкая ценовая политика.
Не стоит затягивать с визитом к врачу при образовании подногтевой гематомы. Обращение на ранних этапах является наиболее правильной тактикой после получения травмы. Это сокращает сроки выздоровления, минимизирует внешние изменения и предупреждает присоединение других патологий: дистрофии, онихолизиса, грибковых заболеваний
Важно обращаться в профильные подологические клиники, которые могут оказать профессиональную медицинскую помощь. Неумелое вскрытие подногтевой гематомы или нарушение ее техники может осложниться воспалительным процессом вплоть до некротических изменений тканей.
За профессиональной медицинской помощью при подногтевой гематоме обращайтесь в ОН КЛИНИК!
Автор статьи
Бисеков Саламат Хамитович
Медицинский директор холдинга, главный врач ОН КЛИНИК на Цветном, хирург, флеболог
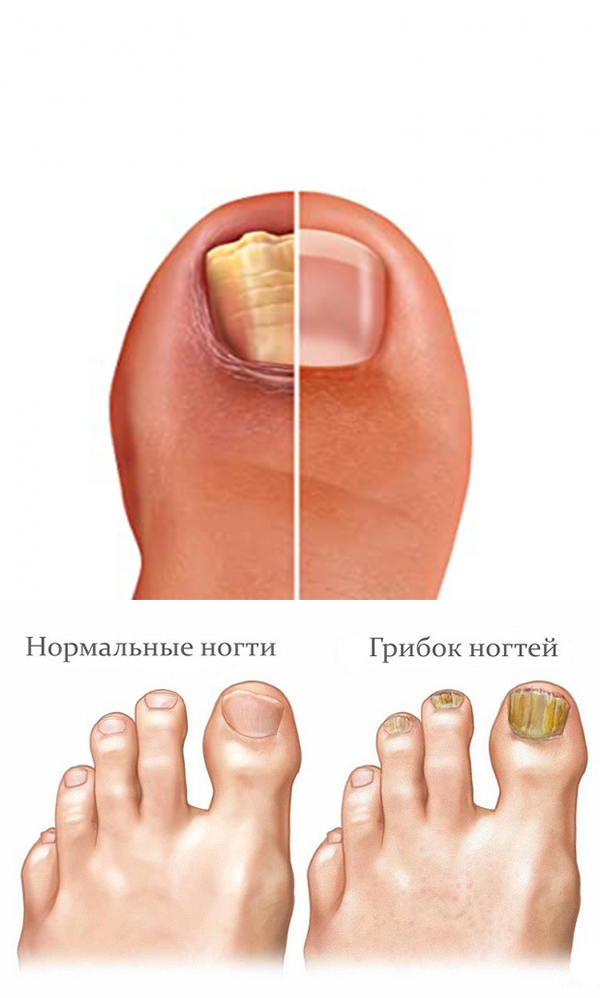
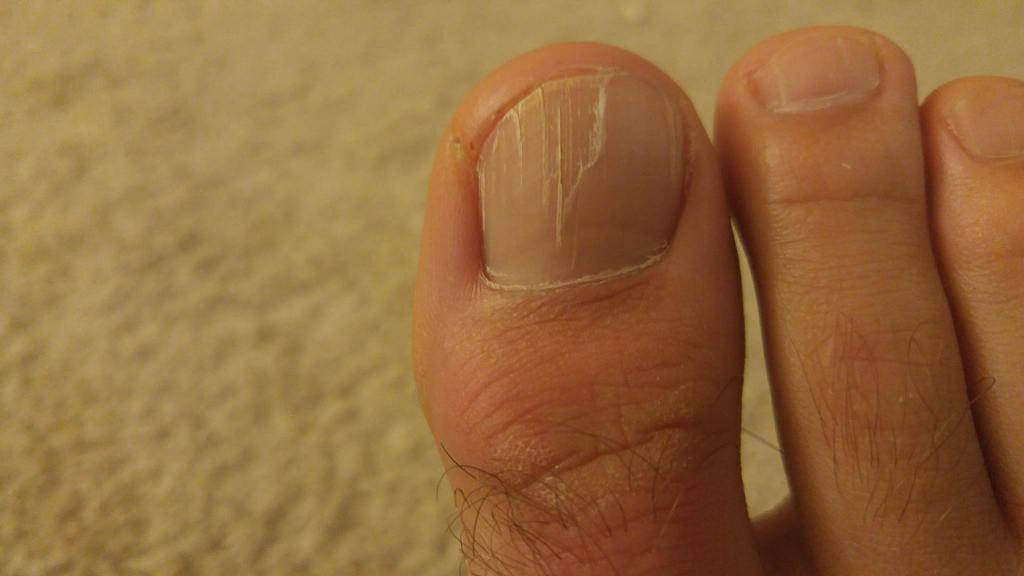
Что происходит с ногтями?
Специалисты выделяют три стадии развития патологического процесса:
- Центральная (начальная)
Появляются маленькие пятна и штрихи в центре ногтевой пластины, либо на одной из сторон.
- Вторая
Пятна и штрихи разрастаются, ноготь начинает расслаиваться.
- Дистрофическая (третья)
Ногтевой пластина разрушается, образуются трещины. Поверхность ногтя расслаивается, и начинается воспалительный процесс близлежащих тканей эпидермиса.
Ониходистрофия дифференцируется различными видами, и симптомы каждого из них имеют свои характерные особенности:
- Псориатический
Ноготь меняется в цвете и толщине, наблюдаются полосы и точки под ногтевой пластиной.
- Онихорекси
На свободном крае ногтя появляется трещина, которая при отсутствии терапии, поднимается до корневой части пластины.
- Онихолизис
Расслаивание ногтя берет начало от крайнего участка ногтя и распространяется на всей поверхности на более поздних стадиях.
- Онихомадезис
Если кисти руки и пальцы ног травмируются, то под ногтем скапливается гной, который впоследствии вызывает его отслоение всей ногтевой пластины.
- Койлонихия
Ноготь приобретает форму блюдца, а на поверхности образуются заметные вмятины.
- Гаполонихия
Ногтевая пластина размягчается и приобретает ломкость.
- Онихогрифоз
Ноготь становится толще, тускнеет. Поверхность становится шершавой, неровной.
- Склеронихия
Ноготь уплотняется и отделяется от ложа, приобретает коричневый или желтый оттенок, а также начинает медленнее расти.
- Трахионихия
Верхний слой ногтя становится шероховатой, утрачивается блеск, происходит отслаивание пластинок.
- Анонихия
Врожденное отклонение, при котором ноготь полностью отсутствует.
- Онихошизис
Негативное химическое или физическое воздействие, из-за которого появляются поперечные полосы, а ноготь приобретает волнообразную форму.
Наши врачи
Котова Лариса Константиновна
Врач – дерматовенеролог, кандидат медицинских наук
Стаж 25 лет
Записаться на прием
Тараторкин Валентин Валентинович
Врач – дерматовенеролог
Стаж 22 года
Записаться на прием
Диагностика и лечение
устанавливает диагноз на основе клинического проявления заболевания, а также изучения истории болезни пациента. Диагностика включает в себя забор крови, чтобы определить активность фосфатазы щелочи.
Кроме того, применяются такие методики, как:
- соскоб с ногтевой пластины для анализа на грибок;
- детальное обследование, которое позволяет отследить динамику и причины изменения кожи и ногтя;
- конфокальная микроскопия — исследование биоматериала под микроскопом.
Врач измеряет промежуток от ногтевого корня до очага поражения, чтобы определить начало заболевания. Вывод будет основываться на том, что ноготь растет не более чем на 0,15 мм в сутки.
Лечение ониходистрофии требует большое количество времени, иногда терапия может занять несколько лет. Чтобы предотвратить прогрессирование болезни, необходимо при первых подозрительных симптомах обратиться за медицинской консультацией.
Комплексная терапия включает в себя прием лекарственных средства и местное нанесение медикаментов, прием комплекса витаминов, проведение процедур медицинского маникюра и педикюра, а также массажа рук и ступней для улучшения кровоснабжения, ионофореза, применение ванночек и компрессов. Иногда назначают обработку ногтевой пластины лазером.
- Фотодерматозы
- Лекарственная токсикодермия
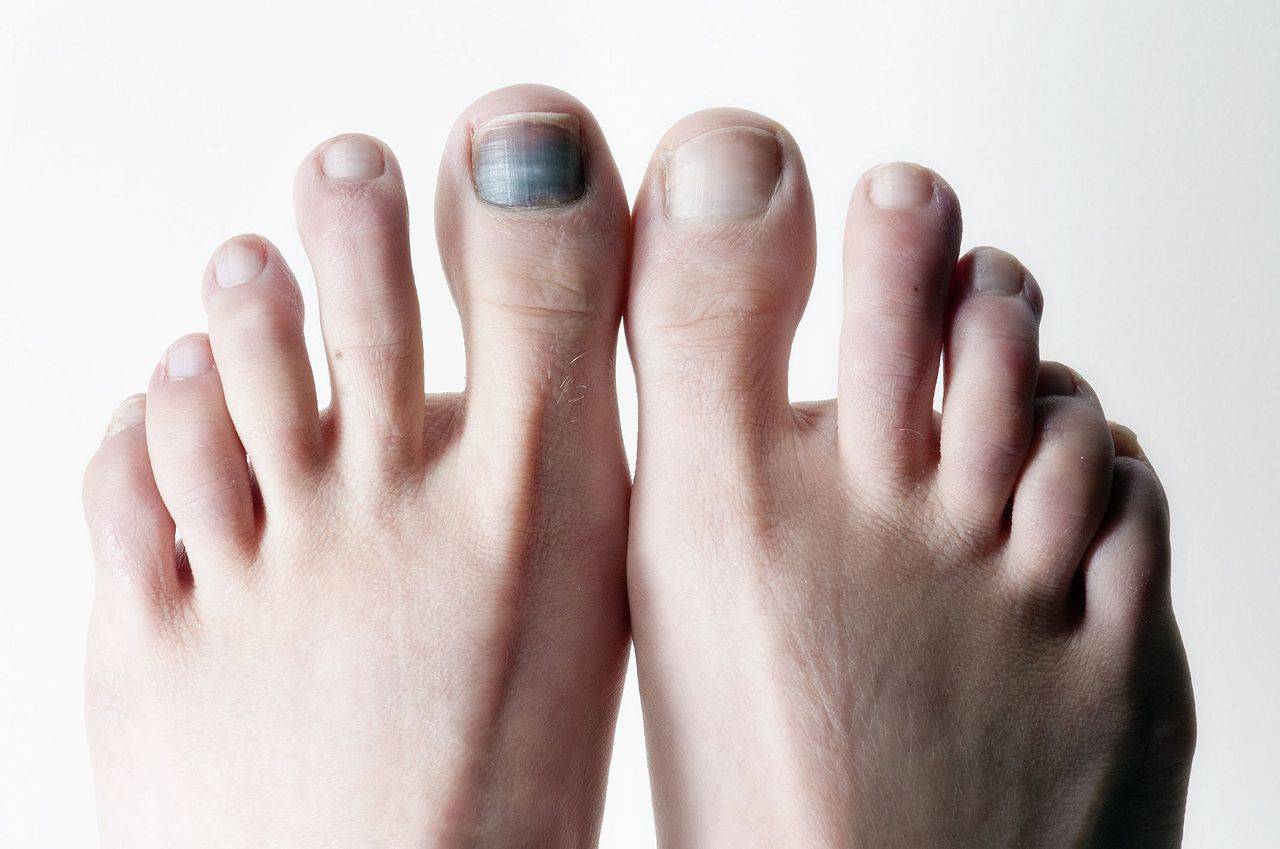
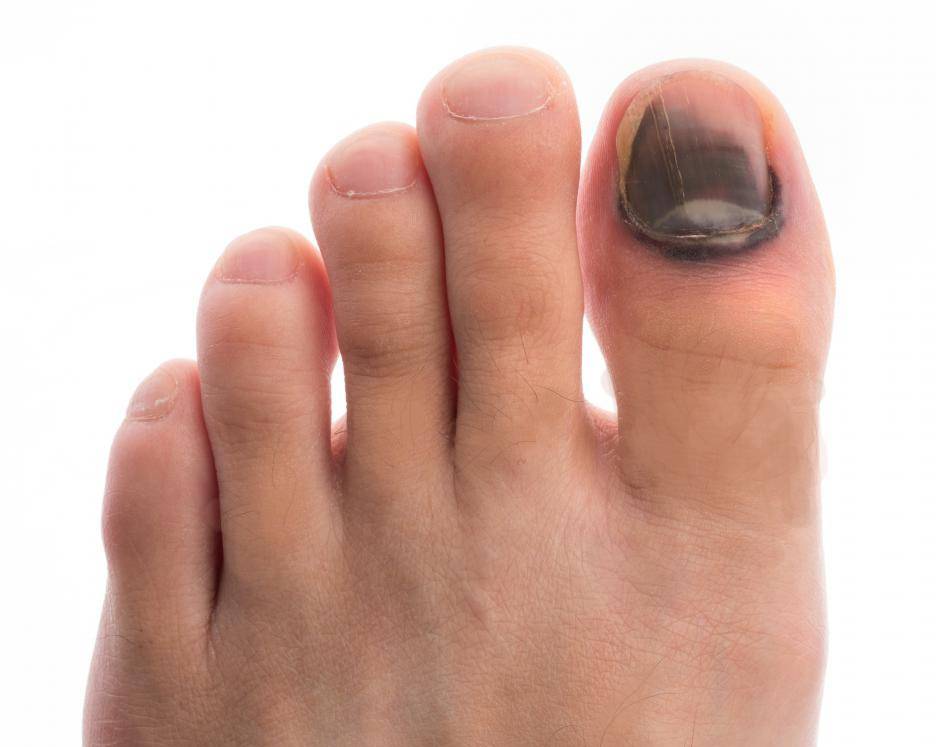
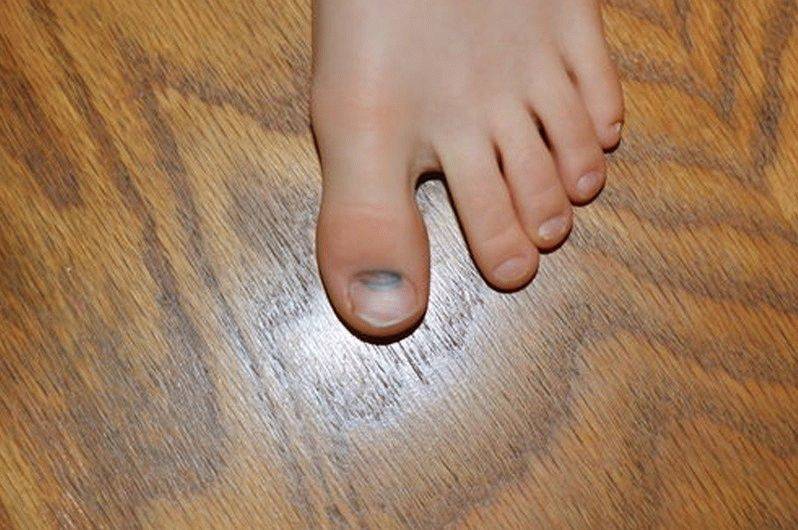
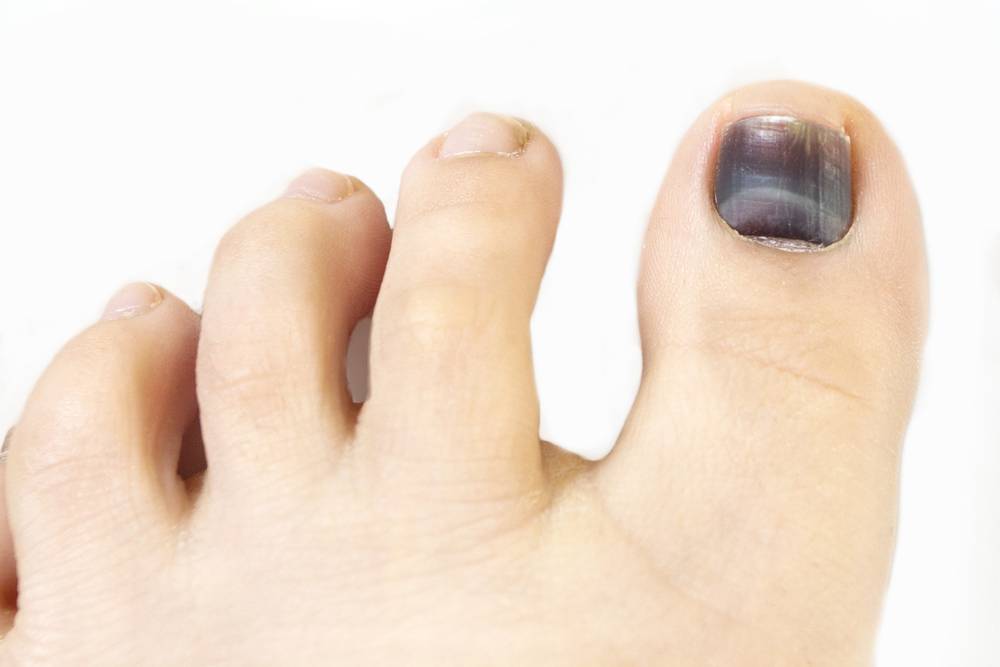
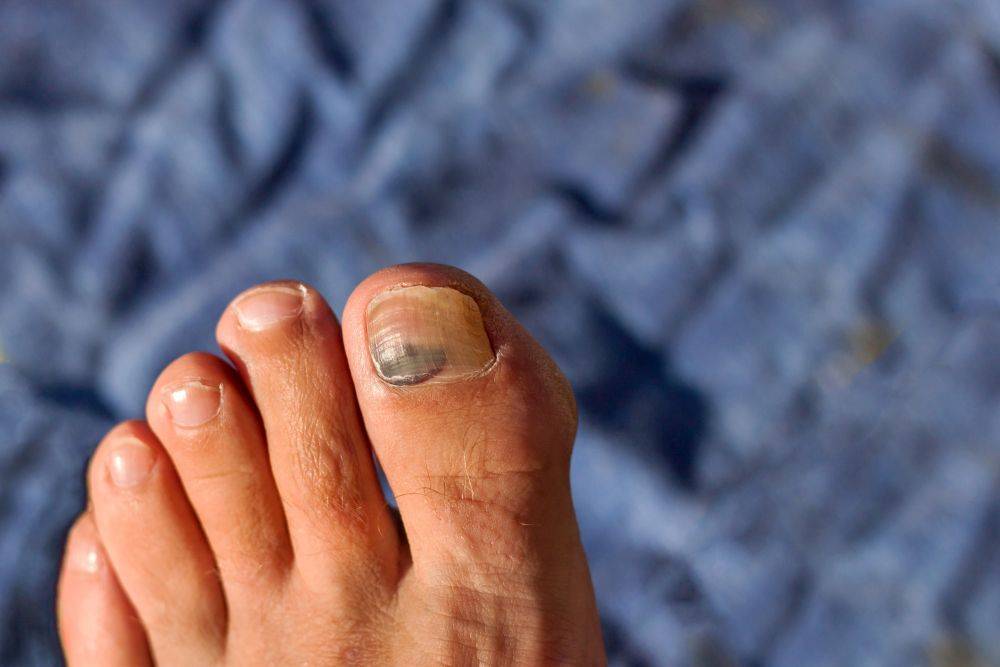
Как возникает подногтевая гематома?
За свою жизнь каждый человек получает немало повреждений, наиболее частые из них приходятся на рабочую часть тела – руки. Гематома под ногтем возникает в результате прямого удара тупым предметом, сдавления, прищемления пальца дверью и других воздействиях внешних факторов на кожу.
Потемнение ногтя на ноге может длительно развиваться при ношении узкой модельной обуви, физического повреждения – ушиба, после длительного похода, в ходе спортивной травматизации (после марафонского бега). Усугубляется положение при приеме лекарственных препаратов, снижающих свертываемость крови, антикоагулянтов. При сахарном диабете появляется риск развития трофической язвы, поскольку снижена чувствительность.