Как лечить нарыв мазями?
Воспаление кожи вокруг ногтя на руке и ноге часто лечится при помощи противовоспалительных и антимикробных средств местного действия. Цель использования мазей – уменьшение воспалительного процесса, ускоренный вывод гноя, стимуляция восстановления тканей, купирование болезненности. Мази также содержат элементы, предупреждающие повторное заражение и распространение инфекционных агентов.
Перечень полезных мазей при нарывах кожи:
- Левосин;
- мазь Вишневского;
- Левомеколь;
- Термикон;
- Фастин.
Мазь наносят на марлю, дожидаются полного пропитывания всех слоев. Далее повязку кладут на пораженную область. Закрепляют напальчником, лейкопластырем. Оставляют на ночь.
Лечение нарыва на пальце
Если у вас воспалился палец на ноге около ногтя, необходимо начать лечение с первой помощи. Для этого:
- Развести несколько кристалликов марганцовки в теплой воде. Погрузить туда на 10 минут палец. Спустя 2 часа сделать еще одну ванночку.
- Вместо марганцовки можно использовать отвар аптечной ромашки. Остудить до комфортной температуры, также опустить на 10 минут, повторить спустя 2 часа.
- Для вытягивания гноя приложить и зафиксировать бинтом или пластырем разрезанный листок алоэ.
Дальнейшее лечение проводится при помощи медикаментозных средств. Могут применяться также народные рецепты для снятия воспаления и ускорения естественной регенерации.
Медикаментозная терапия
Лечение в домашних условиях обязательно предполагает постоянную обработку воспаленного места антисептиками. Это могут быть:
- Диоксидин. Раствор 1% или диоксидиновая мазь.
- Мирамистин. Раствор 0,01%.
- Левомеколь. Мазь с антисептическим и противовоспалительным действием.
- Фурагель, фурацилин.
- Мазь Вишневского.
При использовании мазей и растворов для снятия воспаления и уничтожения болезнетворных микробов гораздо быстрее созревает гной. Самостоятельно удалять гнойный элемент нельзя, есть вероятность, что вы просто усугубите заражение.
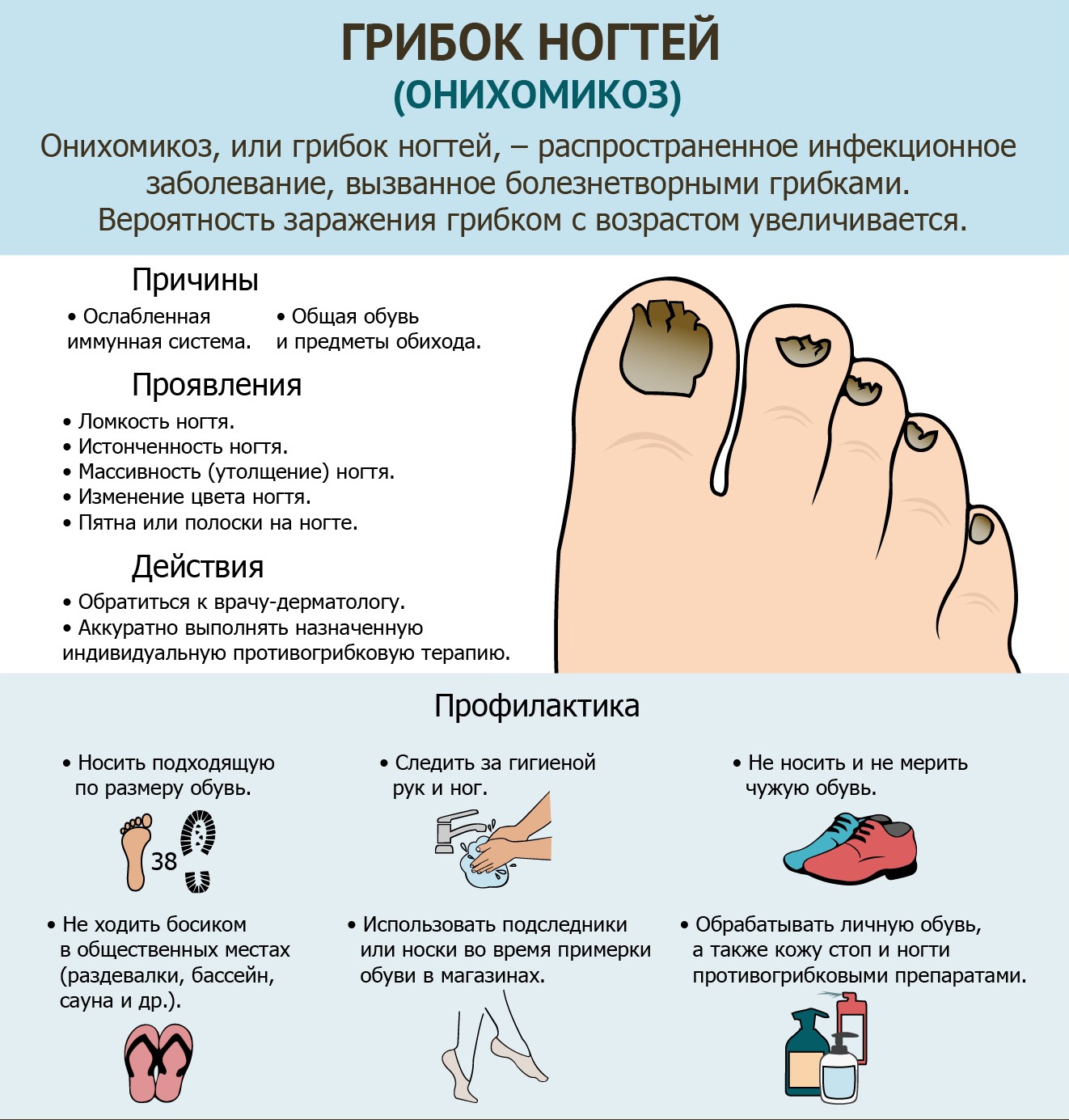
Если воспалительный процесс начался из-за грибкового заболевания, специалистами могут быть назначены такие средства наружного применения как:
- Ламизил.
- Термикон.
- Экзодерил и другие.
При выборе медикаментов, необходимо руководствоваться рекомендациями врача, а не выбирать, чем лечить, самостоятельно. Специалисты могут назначить для терапии также антибиотики, а не только противовоспалительные препараты. Но для любых назначений врачам нужно понимать, что послужило причиной воспалительного процесса возле ногтя на ноге.
Антибиотики, которые могут быть назначены:
- Тетрациклин. Мазь с антибиотиком в составе.
- Эритромициновая мазь. Применяется, если инфицированы были мягкие ткани.
- Линимент синтомицина. Местное противомикробное средство с хлорамфениколом в составе.
В случае, если медикаментозное лечение невозможно или неэффективно, назначается хирургическая терапия, направленная на удаление омертвевших тканей и предотвращение повторного заражения.
Народные средства
Альтернативный вариант лечения нарыва возле ногтя в домашних условиях — применение народных рецептов. Они основываются на использовании натуральных антисептиков и противовоспалительных средств, помогающих ускорить нагноение. Рекомендуются на начальной стадии воспаления, не подходят для полноценной терапии серьезной паронихии.
Если палец на ноге нарывает, вы можете попробовать следующие домашние рецепты:
- Развести в стакане воды по столовой ложке соды и соли. Окунуть ногу в этот раствор на 10 минут. Делать трижды в сутки.
- Запечь в духовке небольшую луковицу. Растолочь ее (или пюрировать в блендере). Приложить к пораженному участку, зафиксировать марлевой тугой повязкой. Держать 4 часа, после чего повязку сменить на новую.
- Приложить мякоть алоэ, зафиксировать компрессом. Менять раз в 4 часа. Это помогает быстрее вытягивать гной из раны, а также снимать болевые ощущения.
- Развести в 100 граммах теплой воды небольшую щепотку медного купороса. Погружать на 5 минут. Делать ванночку четыре раза в день. Это помогает снять отечность, убрать припухлости.
- Натереть свеклу, лук и морковь, перемешать в одну общую кашицу. Сделать стерильную повязку на палец, оставить на целую ночь.
- Сорвать лист мать-и-мачехи или подорожника. Очистить, промыть. Приложить к пораженному участку, зафиксировать как компресс. Держать можно на протяжении 12 часов (достаточно оставить на ночь).
Специалисты рекомендуют не только применять компрессы из народных средств, но еще и чередовать их с нанесением противовоспалительных мазей. Так нужного эффекта вы достигнете гораздо быстрее.
Причины нарывания пальца возле ногтя на ноге или руке
 Неправильный маникюр, как причина паронихии
Неправильный маникюр, как причина паронихии
Одной из самых частых причин воспалительного процесса пальца в области ногтя является неверное выполнение педикюра и маникюра.
Неосторожные действия могут повредить кутикулу и спровоцировать воспалительный процесс с дальнейшим скоплением гноя вокруг ногтя.
Обычно такое воспаление вызывают стрептококковые и стафилококковые микроорганизмы, которые живут на кожном покрове каждого человека.
На развитие воспалительного процесса влияют определённые условия, такие как:
- снижение иммунных сил организма
- наличие тяжёлых сопутствующих заболеваний крови
- нарушений метаболизма.
- грибок на ступнях или ногтях.
Большинство случаев развития панариция происходит после травмирования кожи на пальцах. Причем воспалительный процесс может возникнуть даже из-за небольших травм – ссадин, царапин или заноз, трещин из-за слишком сухой и подвергающейся шелушению кожи. В кожу проникает инфекция, что даёт начало гнойному воспалению. По этой причине даже незначительные ранки сразу должны подвергаться обработке спиртосодержащими растворами или йодом.
Заусенцы тоже могут стать причиной воспаления и образования гноя в тканях пальца около ногтя.
Они возникают из-за недостатка витаминов в организме или травм кожного покрова и являются открытыми ранками. В них также может проникнуть инфекция, после чего образуется нарыв.
Люди, рискующие получить заусенцы на пальцах:
|
Лечение трофических язв
Успех лечения трофических язв зависит от правильного определения причины возникновения заболевания, а также от местных и системных факторов, которые могут препятствовать процессу заживления.
Лечение раны начинается с ее очищения от гноя и омертвевших тканей. После завершения очищения раны необходимо проведение местной антимикробной терапии для устранения бактерий в трофической язве. Для этих целей используют антисептические растворы, мази, кремы и гели, которые наносятся непосредственно на пораженный участок кожи. Возможно использование различных раневых повязок, например гидрогелевых с ионами серебра.
Использование системных антибиотиков требуется только в острой инфекционной фазе, при наличии целлюлита или отсутствии заживления правильно обработанной раны. Их назначение определяет лечащий врач.
При лечении тяжелых диабетических язв стопы эффективна гипербарическая оксигенация – насыщение организма пациента кислородом под высоким давлением.
Применяемые местно факторы роста помогают ускорить заживление, стимулируют образование новой соединительной ткани и усиливают восстановление верхнего слоя кожи.
Также для восстановления поврежденного участка необходимо обеспечить снятие нагрузки с язвы – постельный режим, костыли, гипсовую повязку, специальную обувь.
При глубоких и обширных поражениях с большим количеством омертвевших тканей показаны хирургические варианты лечения – удаление краев язвы, некротических (омертвевших) тканей.
Местные препараты для лечения трофических язв
Для лечения трофических язв могут использоваться антисептические растворы, мази и прочие средства для местного применения, а именно:
Раствор повидон-йода, который оказывает бактерицидное действие на грамположительные и грамотрицательные бактерии, эффективен в отношении грибов, вирусов, простейших
Мази:
- с антисептическим, противогрибковым, противомикробным действием широкого спектра — повидон-йод в форме мази
- с антибактериальным и бактерицидным действием широкого спектра
- с бактериостатическим (подавление способности микроорганизмов к размножению)
- с противовоспалительным, противомикробным действием
- протеолитические ферменты с ранозаживляющим, раноочищающим, антибактериальным действием
Кремы с противовоспалительным действием
Аэрозоли с противомикробным действием
Местное лечение кожных ран направлено на подавление инфекции и ускорение заживления. Локальные (местные) средства обладают антимикробными свойствами, поддерживают процессы ранозаживления, а также удобны в применении.
Применение повидона-йода (Бетадин) для лечения трофических язв

Антисептическое средство повидон-йод (Бетадин) часто используется для обработки раневой поверхности. Йод постепенно высвобождается из комплекса с повидоном (носитель йода в лекарстве) при контакте с кожей, что способствует гибели микроорганизмов. Средства, содержащие йод, оказывают влияние на заживление кожных ран за счет своего антимикробного действия и ускорения образования новой соединительной ткани.
Бетадин имеет различные лекарственные формы. При лечении трофических язв используются:
- Водный 10% раствор Бетадина, который разводят в соотношении 1:10 с водой или применяют неразбавленный раствор. Препарат наносят непосредственно на поверхность трофической язвы. Препарат не вызывает жжения и других неприятных ощущений.
- Мазь Бетадин наносят на поверхность язвы тонким слоем 1 раз в сутки.
Где купить Бетадин раствор?
Препарат Бетадин имеет следующие противопоказания:
- повышенная чувствительность к йоду и другим составляющим препарата
- одновременное применение радиоактивного йода
- нарушение функции щитовидной железы
- аденома щитовидной железы
- герпетиформный дерматит Дюринга
- применение у новорожденных детей
Кроме того, препарат с осторожностью используется при заболевании почек, в периоды беременности и лактации
Панариций у детей
У детей панариций – очень распространенное явление, не удаленная вовремя заноза, ранка и прочее могут стать источником попадания в эпидермис инфекции. Это все провоцирует воспаление и дальнейшее распространение инфекции. Также к этому может привести привычка грызть ногти и откусывать заусеницы.
Если на коже возле ногтя появилось красное пятно, то его сразу же следует смазать йодом или приложить ватный диск, смоченный в календуле. Это поможет предотвратить воспалительный процесс.
Нельзя прокалывать нарыв иглой – можно занести инфекцию. При прогрессировании недуга лучше обратиться за квалифицированной помощью к врачу. Так как у детей воспалительный процесс прогрессирует очень быстро, то обычно применяется оперативное вмешательство.
Можно приготовить раствор из ромашки, зверобоя и календулы и подержать в нем палец около 20 минут. Повторять процедуру следует каждые 4 часа. Если воспаление не проходит, можно попробовать мазь Вишневского, она поможет уничтожить бактерии и снять боль.

Причины
Частой причиной появления гнойного воспаления является травматизация околоногтевых тканей, что может произойти в результате неаккуратно проведенной процедуры педикюра, при появлении заноз и микротравм.
Нарушение верхнего слоя кожи (эпидермиса) служит «входными воротами» для проникновения инфекционного возбудителя.
В свою очередь воспаление пальца на ноге септического генеза может быть вызвано:
- грибком типа Candida, относящегося к типу условно-патогенных возбудителей, обитающих на коже;
- гноеродными кокками, которые продуцируют гной;
- язвенный паронихий, в результате которого появляются изъязвления на околоногтевом валике.
Паразитирующие грибки, а также стафилококки, стрептококки обитают повсеместно, в том числе и на коже ног человека. При отсутствии повреждений эпидермиса, хорошем иммунитете и отсутствии тяжелых хронических заболеваний, микрофлора не представляет опасности для человека.
При появлении отклонений патогенные микроорганизмы способны привести к нагноению.
К провоцирующим факторам, которые вызывают образование гнойника на пальце, относятся:
- появление царапин, порезов, ссадин на коже около ногтя;
- воздействие химических веществ;
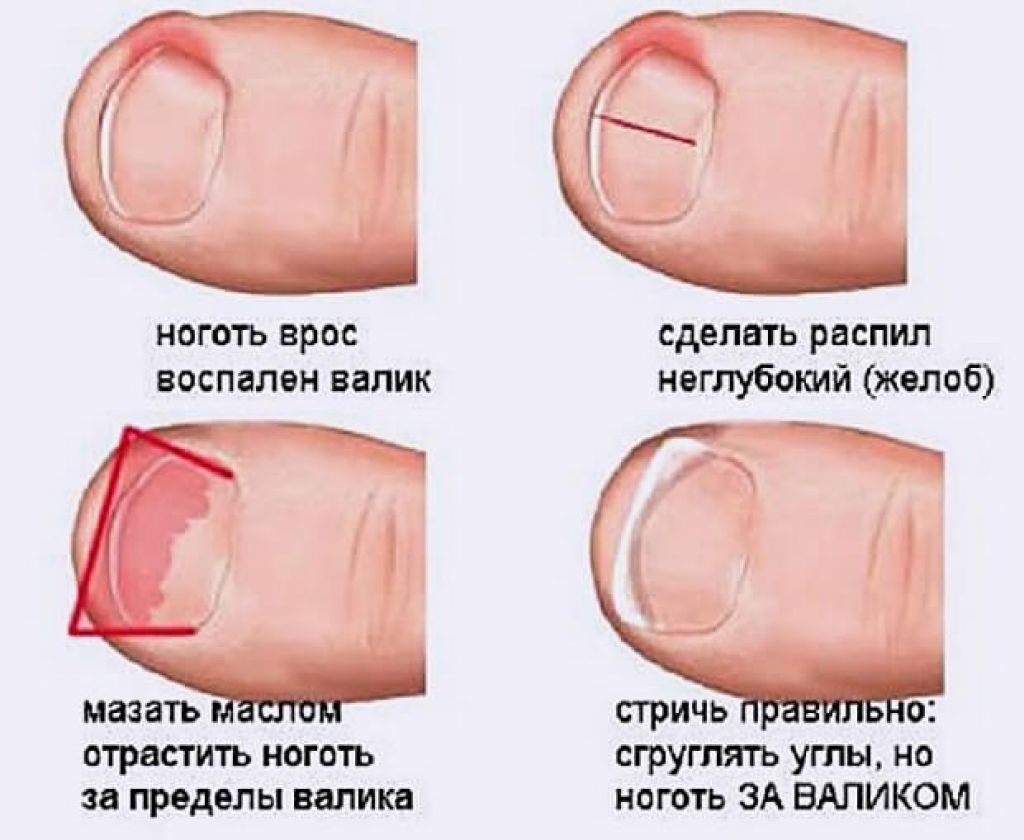
- вросший ноготь;
- частое перегревание стоп.
Увеличивают частоту случаев гнойника на пальце эндокринные патологии – сахарный диабет, нарушение функциональности щитовидной железы. Неправильное течение обменных реакций, гормональные сбои, хронические заболевания внутренних органов способствуют снижению защитных сил организма.
Ношение некачественной обуви, неправильно подобранной по размеру или сезону, несоблюдение личной гигиены приводит к развитию воспаления большого пальца.
Что такое абсцесс
Абсцесс представляет собой локализованное скопление гноя, часто образующееся как защитная реакция на бактериальную инфекцию.
Абсцесс образуется, когда нормальная ткань, например, кожа, повреждается, и в это новое пространство вторгаются близлежащие патогены — бактерии. На каждую человеческую клетку приходится примерно десять бактериальных клеток, и они покрывают всю поверхность человеческого тела. Таким образом, любой порез или разрыв на коже – благоприятная среда для проникновения внутрь и размножения бактерий.
Когда это происходит, иммунная система обычно реагирует и запускает защитную реакцию, в результате которой образуется гной — смесь бактерий, иммунных клеток и мертвых тканей. В ответ на повреждение, ткань локально выделяет химические вещества, называемые цитокинами. К ним относятся — фактор некроза опухоли, интерлейкин-1, интерлейкин-6 и интерлейкин-17, а также хемокины, привлекающие близлежащие лейкоциты, являющиеся частью иммунной системы.
В дополнение к привлечению иммунных клеток, цитокины также расширяют близлежащие капилляры, что приводит к притоку большего количества крови к месту повреждения. Это делает капилляры более проницаемыми, и присутствующие белые кровяные тельца (лейкоциты) легче проникают в ткани.
Первые иммунные клетки появляющиеся на месте повреждения — нейтрофилы, выделяющие химические вещества и ферменты, убивающие бактерии и растворяющие кусочки мертвых клеток, создавая массу мертвого материала.
Этот специфический тип острой воспалительной реакции, называется гнойным воспалением (в результате которого образуется гной). С макроскопической точки зрения этот процесс иногда называют разжижающим некрозом, потому что область омертвевшей ткани превращается в жидкость.
Когда иммунные клетки достигают цели, но не могут противостоять окружающей среде — они также погибают, становясь частью некротической массы. Вокруг этого скопления гноя, стенка из фибриногена — белка, удерживающего вместе сгустки крови, — начинает затвердевать, превращаясь в барьер. Иногда слои фибрина образуют перегородки, создавая локализации или карманы гноя внутри самого абсцесса. Что-то вроде абсцесса внутри абсцесса.
Несмотря на то, что гной в основном представляет собой мертвый материал, в нем содержатся живые бактерии, что делает его заразным при распространении. Одна из наиболее распространенных бактерий, обнаруживаемых при абсцессах, особенно в коже или нижележащих мягких тканях — золотистый стафилококк.
В отличие от кожного, абсцессы, образовавшиеся глубже в теле, часто возникают в пространствах, уже относительно отгороженных барьером. Например, если в желчном пузыре камень блокирует отток желчи, он, по сути, становится новым очагом для бактерий. Бактерии из близлежащей тонкой кишки могут легко проникнуть мимо камня в желчный пузырь и размножаться, вызывая воспалительную реакцию. В конечном итоге может образоваться абсцесс.
Обычно эти глубокие инфекции представляют собой смесь аэробных бактерий, использующих весь доступный кислород, и анаэробных бактерий, которые могут жить только при его отсутствии.
Причины боли в яичниках
Болезненные проявления в яичниках могут возникать из-за множества причин. Иногда они не опасны, так как сопровождают физиологические процессы — менструацию, беременность, овуляцию, перистальтику кишечника. Но иногда причиной, по которой болят яичники, становятся патологические изменения, происходящие в организме:
- внематочная беременность;
- воспалительный процесс;
- кисты, в том числе с перекрутом ножки;
- доброкачественные и злокачественные новообразования;
- эндометриоз;
- кровоизлияние в яичник (апоплексия);
- состояние других органов и систем — почечнокаменная болезнь, аппендицит, депрессия, проблемы с ЖКТ и другие.
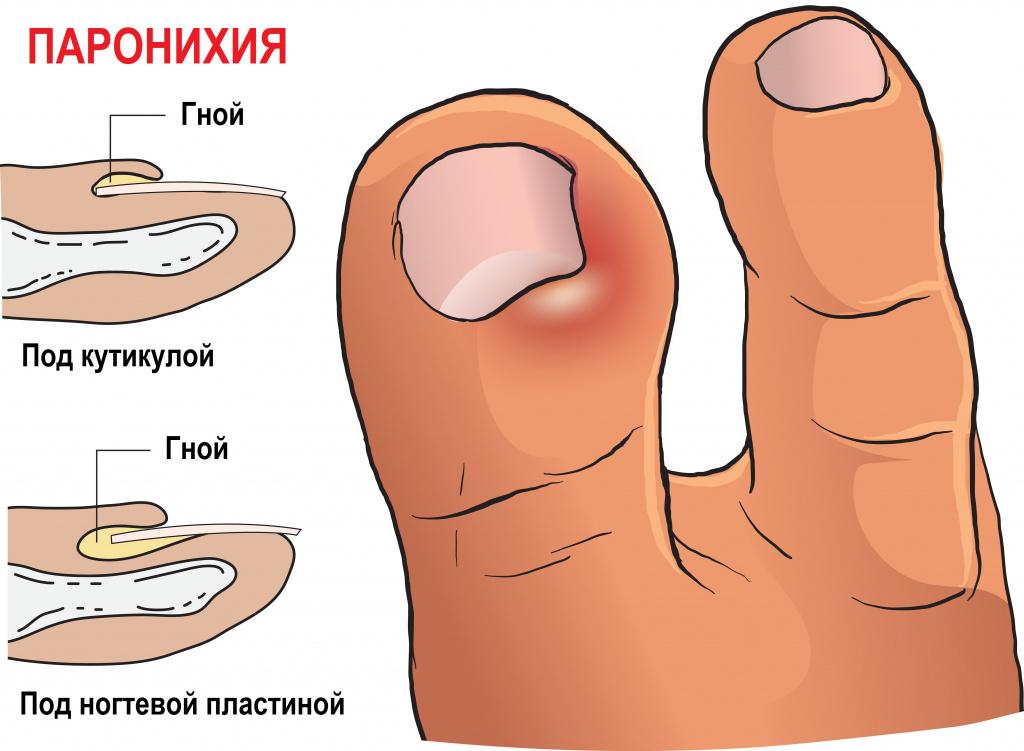
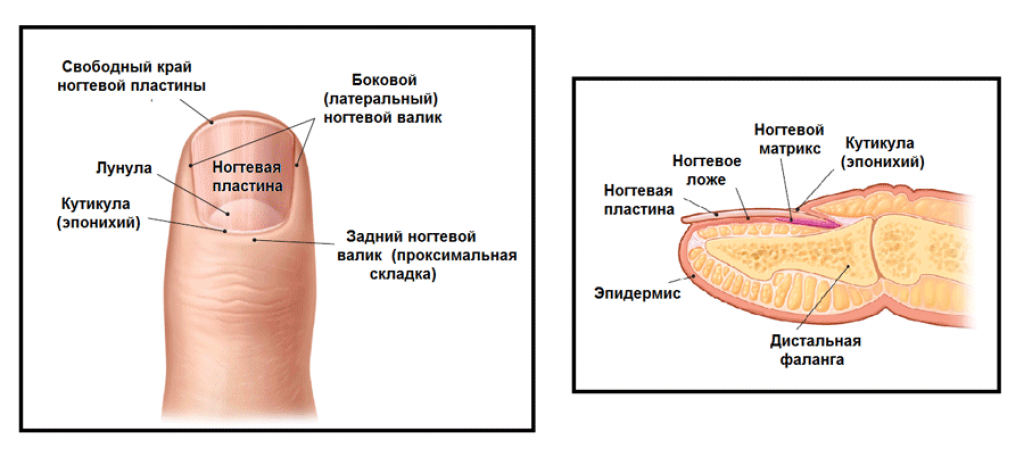
Как проявляется паронихия
Сам процесс протекает на ладонях, но из-за толщины кожи жидкость проникает через лимфатические отверстия к участкам, окружающим ногтевую пластину. Часто паронихия провоцирует возникновения околоногтевого панацирия – острого гнойного воспаления тканей пальца.
Характер течения этого заболевания может быть:
- Острым, при котором оно длится менее полутора месяцев. Болезнь имеет бактериальную природу и сопровождается сильными болевыми ощущениями и нагноением, преимущественно с тыльной стороны пальцев. Ткани, расположенные ближе к ладони, также могут быть поражены – в этом случае воспаление распространяется глубоко, захватывая кисть.
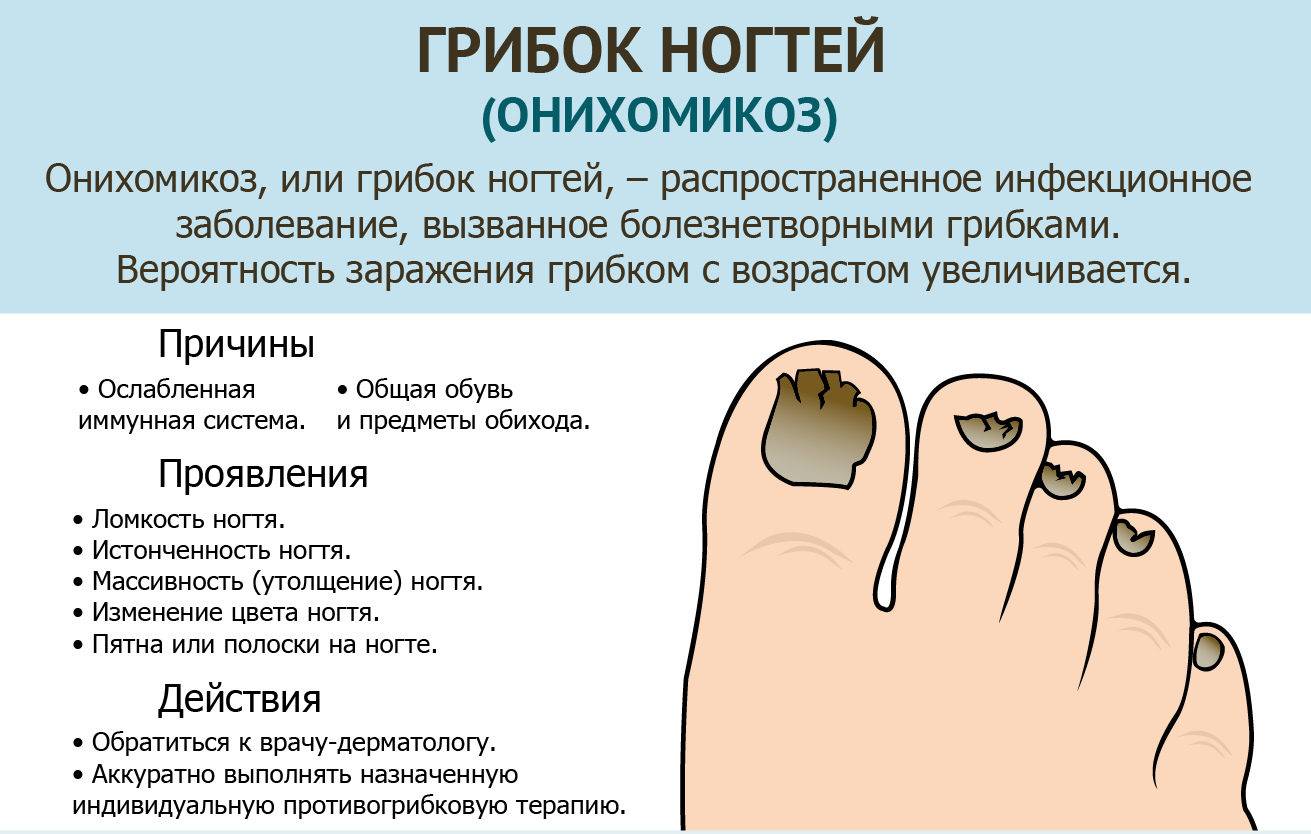
- Хроническим, со сроком течения более полутора месяцев. Как правило, этот вид паронихии вызывается химическими веществами, дерматитом, псориазом, экземой, онихомикозом. При хроническом течении болезни (без развития абсцесса) поражается ногтевая пластина: деформируется, расслаивается, тускнеет и желтеет, крошится, утолщается (при грибковом заражении).
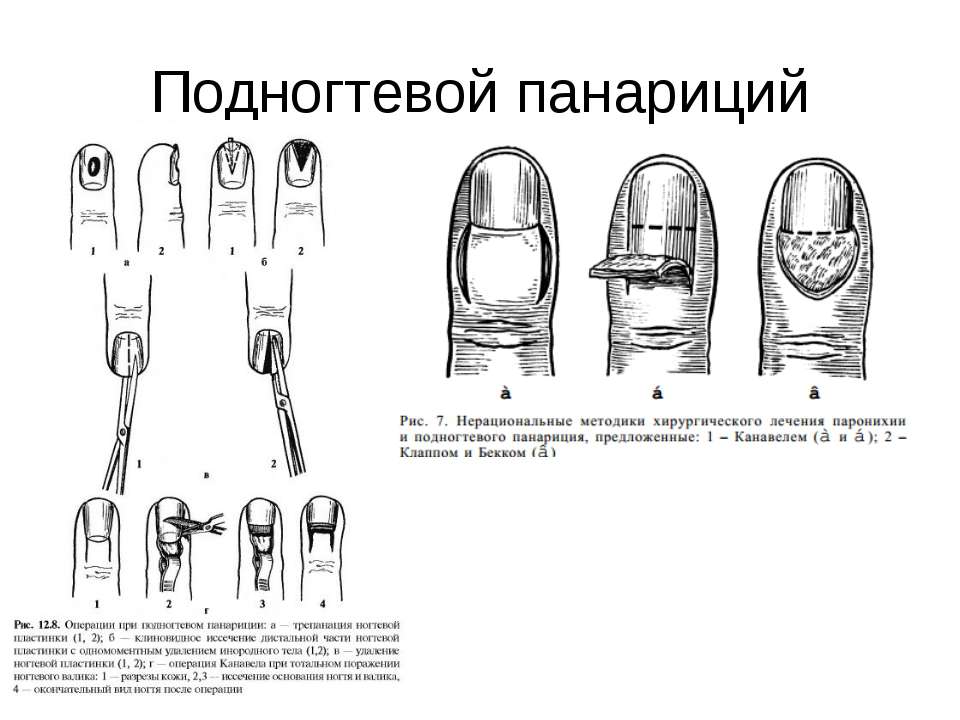
Вскрытие панариция
 Панариций является одной из часто встречаемых патологий в гнойной хирургии, на долю которого приходится 46% случаев от общего числа обращений пациентов, которым потребовалось проведение оперативного вмешательства.
Панариций является одной из часто встречаемых патологий в гнойной хирургии, на долю которого приходится 46% случаев от общего числа обращений пациентов, которым потребовалось проведение оперативного вмешательства.
В подавляющем большинстве случаев (75%) возникновение панариция связано с травмами, полученными на производстве. Повышенная вероятность развития патологии отмечается у лиц, чья профессиональная или любительская деятельность связаны с обработкой различных поверхностей (в особенности металла или дерева). Часто заболевание диагностируется у рабочих рыборазделочных цехов и рыбаков. На бытовые травмы приходится 10% случаев, а на все прочие ситуации – 15%. Чаще всего панариций развивается у людей в возрасте 20-50 лет. Нередко заболевание возникает и у детей.
Панариций у детей
У детей панариций – очень распространенное явление, не удаленная вовремя заноза, ранка и прочее могут стать источником попадания в эпидермис инфекции. Это все провоцирует воспаление и дальнейшее распространение инфекции. Также к этому может привести привычка грызть ногти и откусывать заусеницы.
Если на коже возле ногтя появилось красное пятно, то его сразу же следует смазать йодом или приложить ватный диск, смоченный в календуле. Это поможет предотвратить воспалительный процесс.
Нельзя прокалывать нарыв иглой – можно занести инфекцию. При прогрессировании недуга лучше обратиться за квалифицированной помощью к врачу. Так как у детей воспалительный процесс прогрессирует очень быстро, то обычно применяется оперативное вмешательство.
Можно приготовить раствор из ромашки, зверобоя и календулы и подержать в нем палец около 20 минут. Повторять процедуру следует каждые 4 часа. Если воспаление не проходит, можно попробовать мазь Вишневского, она поможет уничтожить бактерии и снять боль.

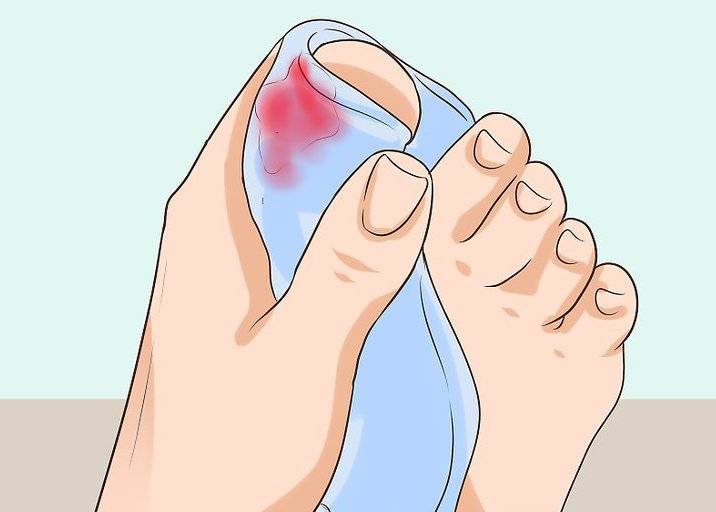
Симптоматика нарыва около ногтя на ноге
Паронихия пальцев ног возникает и от ношения тесной, из некачественных материалов обуви. Заболевание способно поразить один (чаще всего большой) палец или несколько. Определить недуг не составит труда по следующим признакам:
- покрасневшая кожа пальца;
- палец припух и зудит;
- поражённый участок болит, с все нарастающей силой;
- возле ногтя скапливается гной;
- опухоль сопровождается повышением температуры;
- палец становится менее чувствительным и подвижным.
Любой проявленный симптом паронихии или панариции нельзя оставлять без внимания. Пущенная на самотек проблема чревата обострением, вплоть до сепсиса. Не лишним будет обращение к врачу, но избавиться от болезни возможно и самостоятельно.
Что делать и как эффективно противостоять болячке, рассказано ниже.
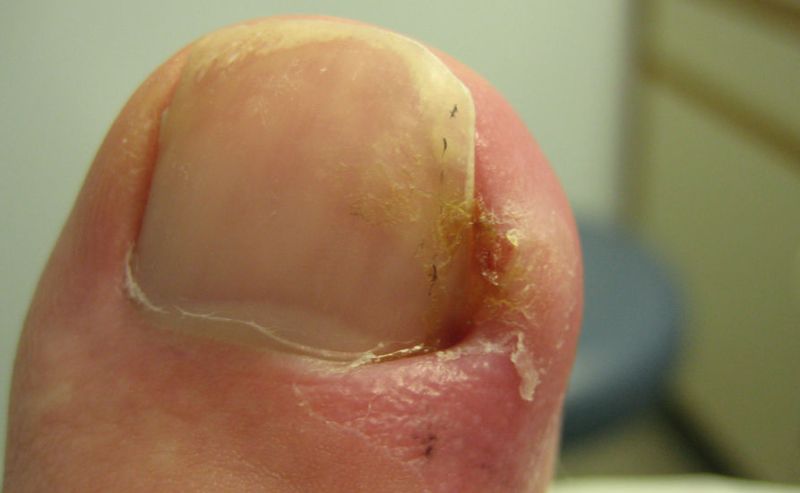
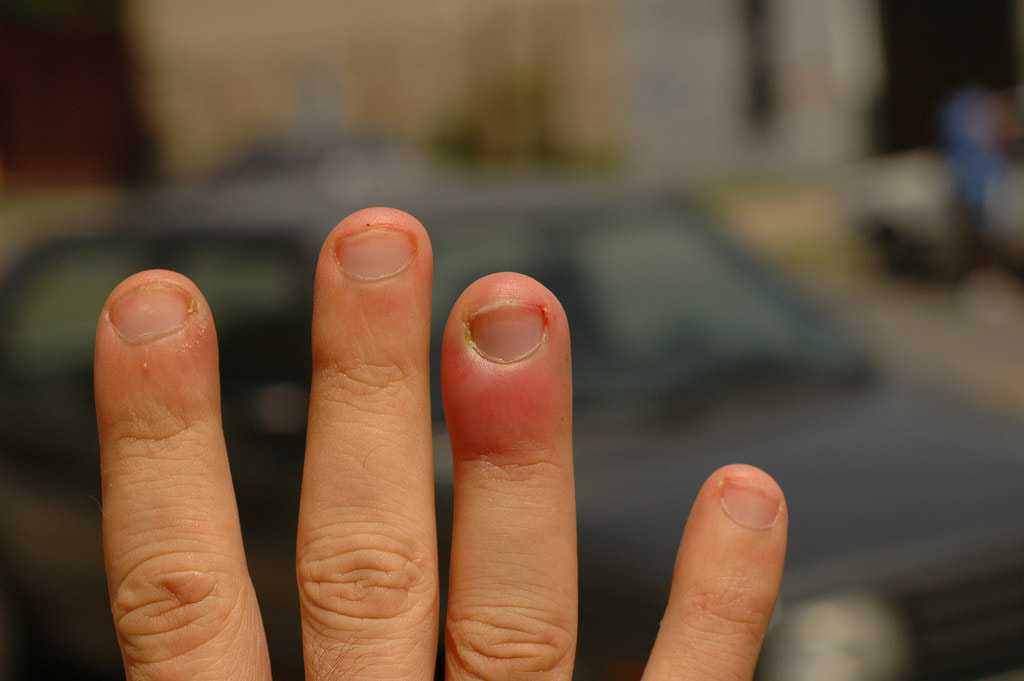
При нарыве палец опухает и выделяет гной
Причины появления гноя, нарыва на пальцах — от чего возникает: панариций после маникюра, при заусенице, занозе, вросшем ногте, диабете
 Гной, нарыв на пальцах
Гной, нарыв на пальцах
Нагноение пальца часто возникает в результате попадания инфекции после травмы. Это может быть неудачный маникюр, царапина, заноза. Слабый иммунитет и недостаточное соблюдение личной гигиены может также послужить причиной заражения
Поэтому к своим рукам и ногам нужно относиться с осторожностью, и при нарушении целостности эпидермы или ногтей, сразу же обрабатывать антисептиками, а при возникновении воспаления, обращаться к доктору
Вот основные причины появления гноя, нарыва на пальцах — от чего возникает панариций:
После маникюра:
- Если вы делаете процедуру дома, обязательно перед началом процедуры все инструменты нужно простерилизовать или протереть спиртом.
- У салонного мастера должен быть специальный стерилизатор.
При заусенице:
- Процедура должна проводиться правильно.
- Сначала кожа распаривается в течение 3-5 минут, потом обрабатывается антисептиком и только потом заусеница отрезается щипчиками или хорошими маникюрными ножницами.
- Небольшой отросток можно просто зашлифовать бафом.
При занозе:
- Кожа сначала обрабатывается антисептиком, затем следует спиртом протереть иголку или другой инструмент, которым вы будете вытаскивать инородное тело из пальца.
- После процедуры, кожа снова протирается антисептиком и заклеивается бактерицидным пластырем.
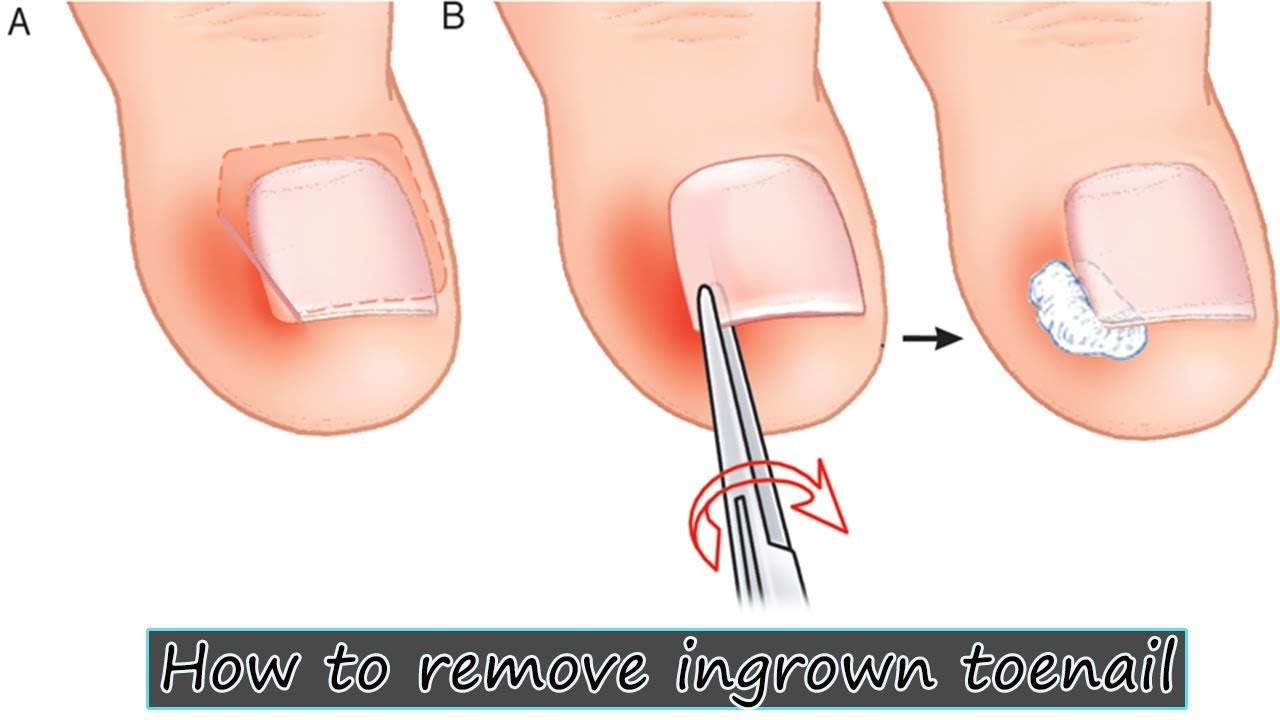
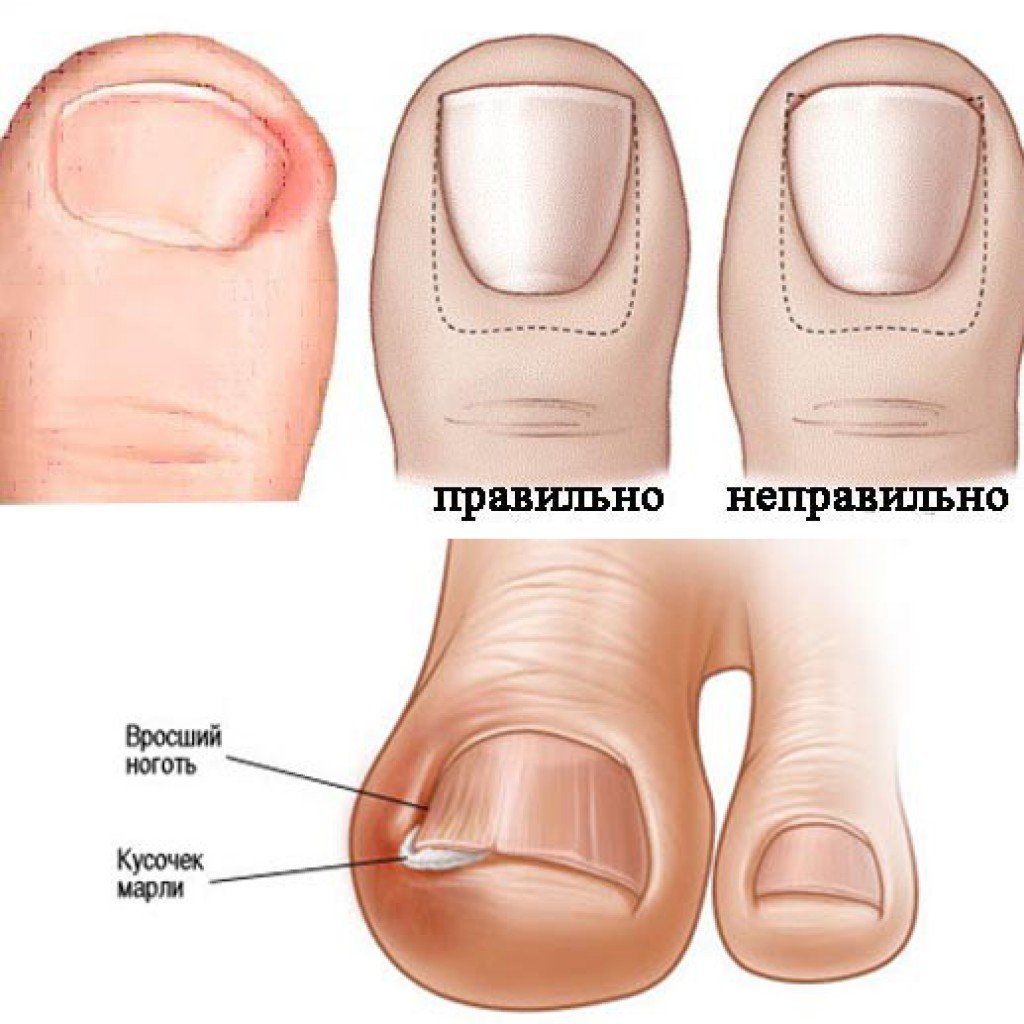
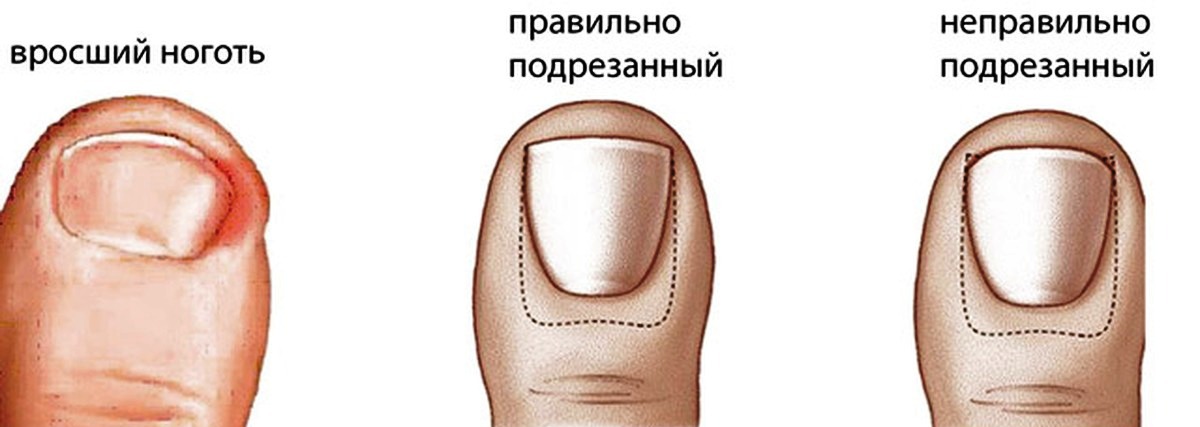
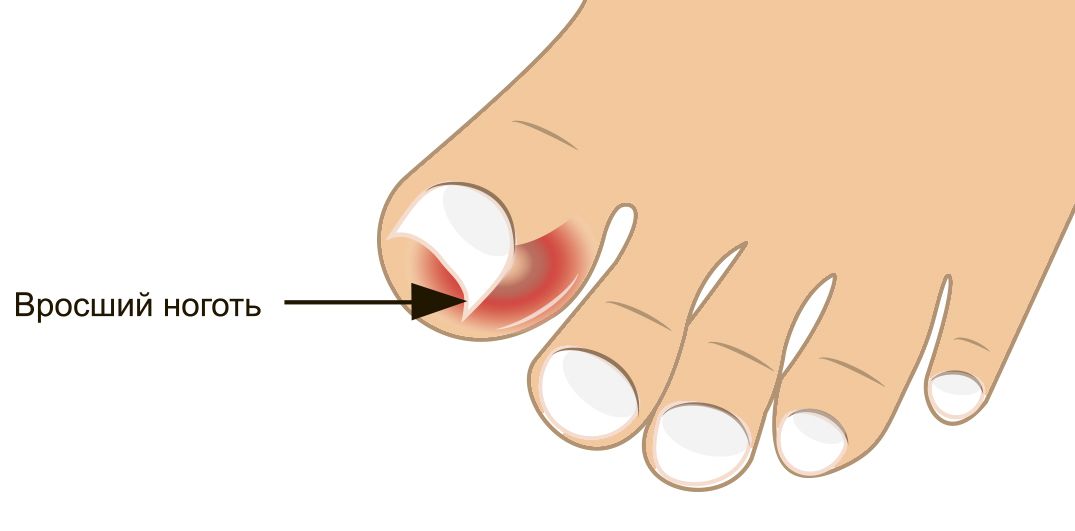
При вросшем ногте:
- Само по себе врастание ногтя не приводит к появлению гноя.
- Нагноение происходит вследствие присоединения инфекции. Это может случиться, при грубой попытке, отделить угол ногтя.
- Часто причиной нагноения ногтей становятся ранки, появляющиеся в местах врастания, так как ноготь, врастающий внутрь, является инородным телом для организма.
- Результатом попыток избавится от проблемы как раз и является воспалительная реакция, которая в свою очередь может привести к появлению гноя.
- Поэтому справляться с этой неприятностью должен только специалист.
При диабете:
- Возникновения воспаления увеличивается у людей больных сахарным диабетом.
- Необходимо следить за уровнем сахара в крови, а при появлении проблемы обращаться к хирургу, который правильно все обработает и назначит лечение.
Даже если во время разных манипуляций с ногтями или кожей все было выполнено аккуратно, и была проведена последующая обработка, вероятность инфицирования остается высокой. Поэтому при появлении воспаления, не медлите, и обращайтесь за консультацией к доктору.
СИМПТОМЫ
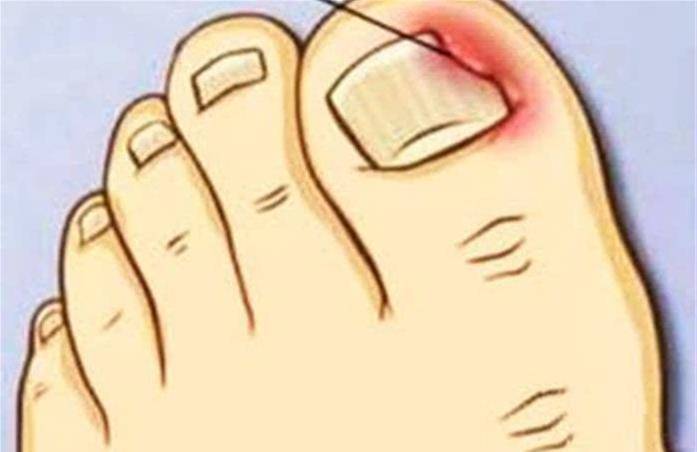
Если паронихия вызвана бактериальной инфекцией, то наблюдаются покраснение, припухлость и болезненность околоногтевого валика. Общее состояние больного остается нормальным. Под эпидермисом происходит скопление гноя и образуется пустула.
При отсутствии необходимого лечения, воспалительный процесс распространяется в подногтевое ложе. При надавливании на ногтевую пластину появляется боль и выделяется гной. В некоторых случаях может произойти отторжение ногтя.
При грибковом инфицировании валика ногтя – гнойное отделяемое имеет вид творожных крупинок.
Если заболеванию сопутствует экзематозное поражение, то паронихия проявляется образованием везикул, корочек, шелушением ногтевых фаланг.
При сифилисе, возле ногтя образуются кожные ороговевшие чешуйки и долго не заживающая глубокая язва.
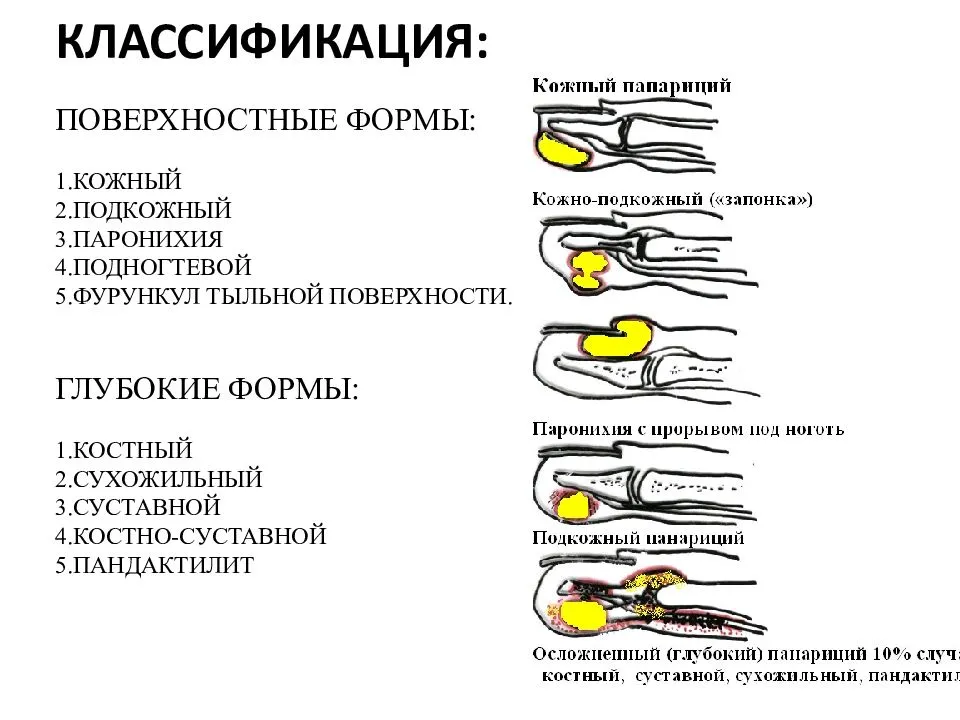
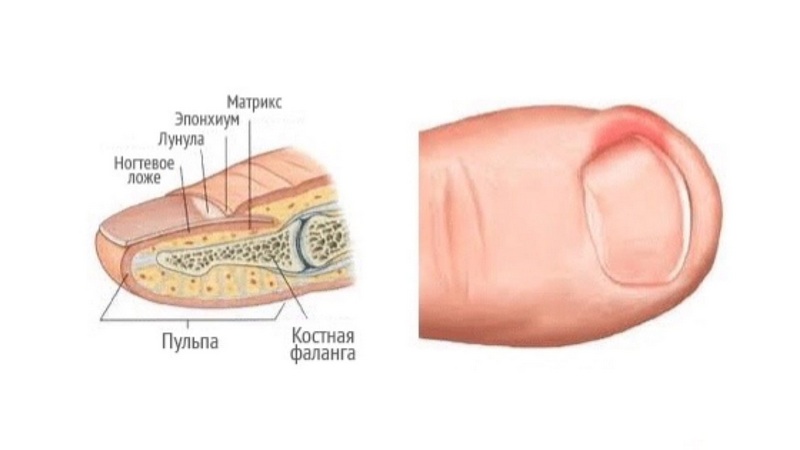
Панариций пальца, симптомы
Острое воспаление пальца руки возле ногтя
Инфекция, проникая под кожу около ногтя, в верхний слой эпидермиса, начинает свое развитие. На коже появляется припухлость, краснота, зуд. Место возле ногтя начинает болеть. Воспалительный процесс, проникая глубже в ткани кожи, формирует полосы гнойные пузырьки в ней. При поражении сустав становится горячим, твердым, воспаленным, палец болит и не сгибается. Если загноились сухожилия и жировая клетчатка, то возможно повышение температуры, ухудшение самочувствия.
Для всех видов панариция есть несколько общих симптомов.
У взрослых и детей заболевание развивается одинаково, основными его симптомами являются:
- пульсация, боль и дискомфорт в области поражения
- усиление пульсации и боли при опускании больной
- конечности и облегчение состояния ее при поднятии
- опухоль, отек
- покраснение кожи вокруг очага заражения
- ограничение движения поврежденного пальца
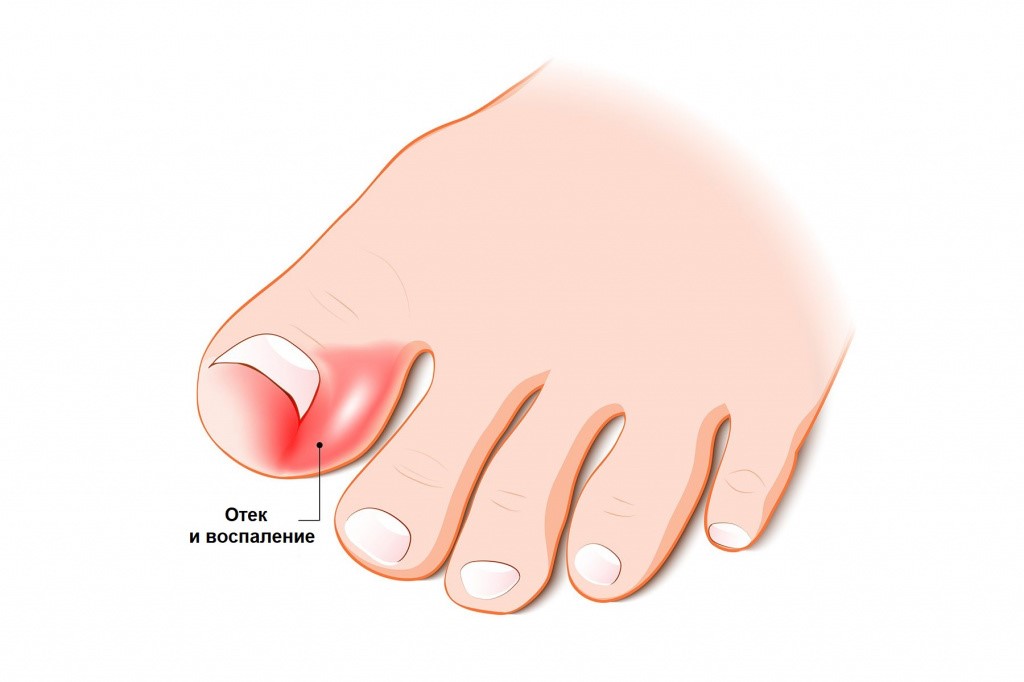
Отек, покраснение и образование гноя — симптомы панариция
При нарыве палец опухает и выделяет гной
Последствия заболевания
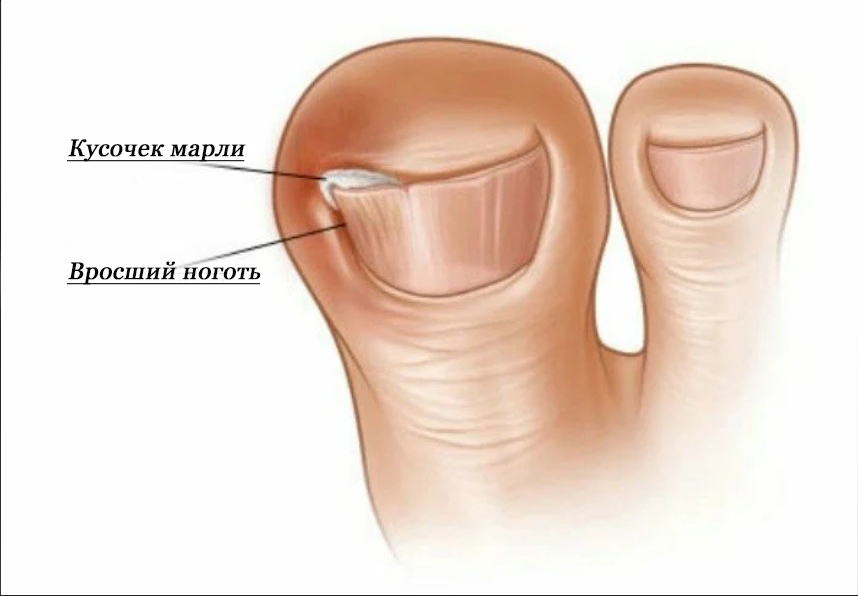
Последствия вросшего ногтя могут быть печальными, вплоть до ампутации ногтевой фаланги, пальца или части стопы, если не позаботиться о себе вовремя.
Если не начать лечение, вросший ноготь будет продолжать все больше травмировать кожу, не давая ране заживать. Нагноение вросшего ногтя увеличивается в диаметре и в глубину. Происходит поражение ростковой зоны ногтя. Бактериальная инфекция распространяется все глубже в палец и поражает кость и сустав. Развивается остеомиелит, требующий срочного вмешательства хирургов, чтобы не лишиться пальца вовсе. Особенно опасна патология врастания ногтя для больных сахарным диабетом. В группе риска также те, у кого снижен уровень иммунитета.