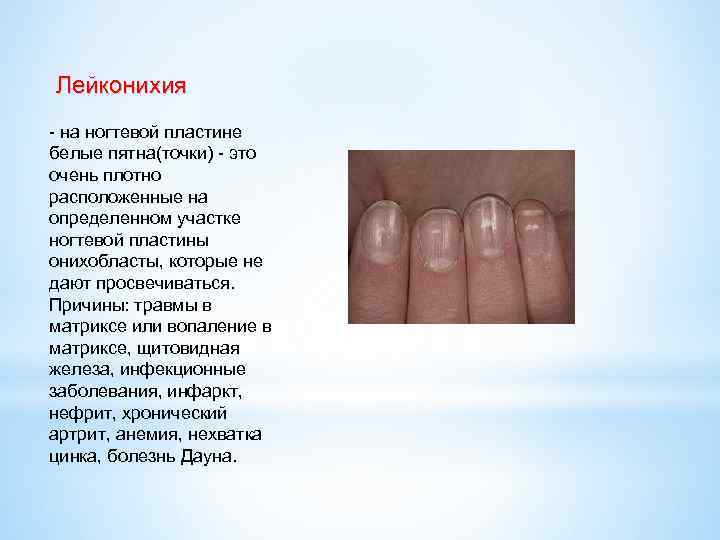
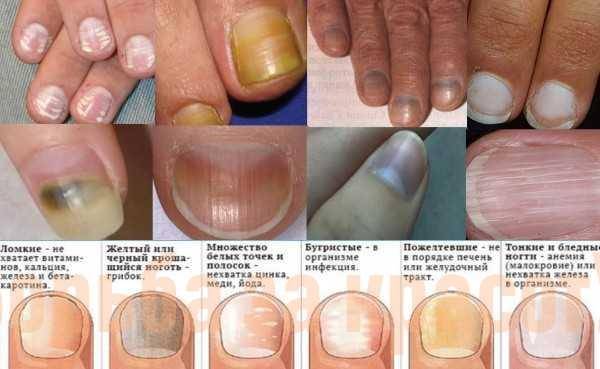
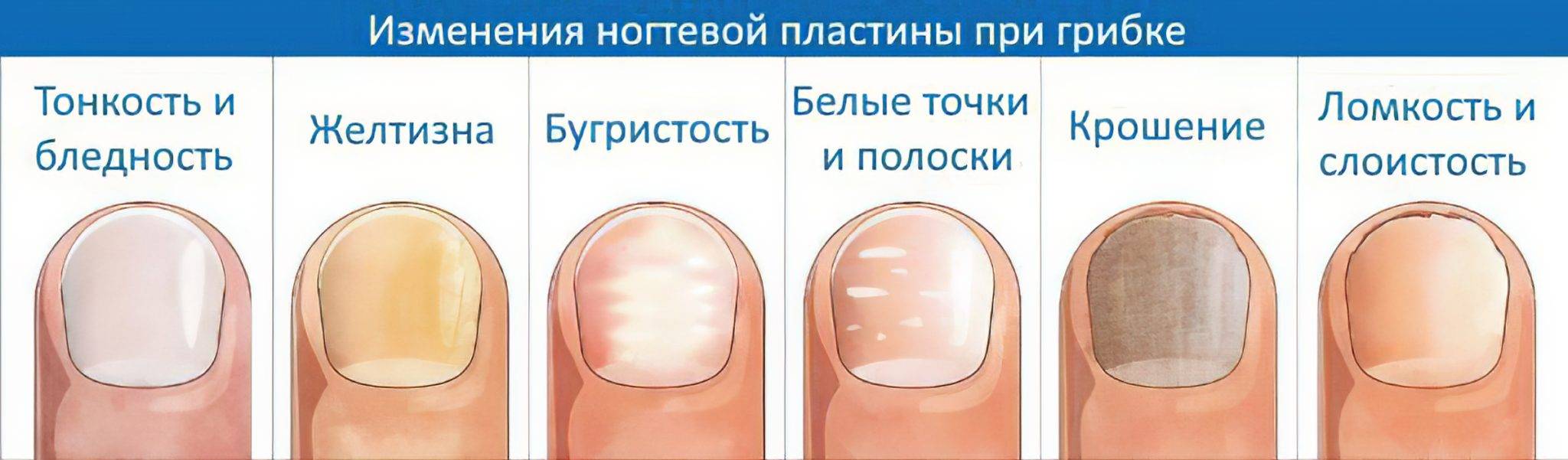
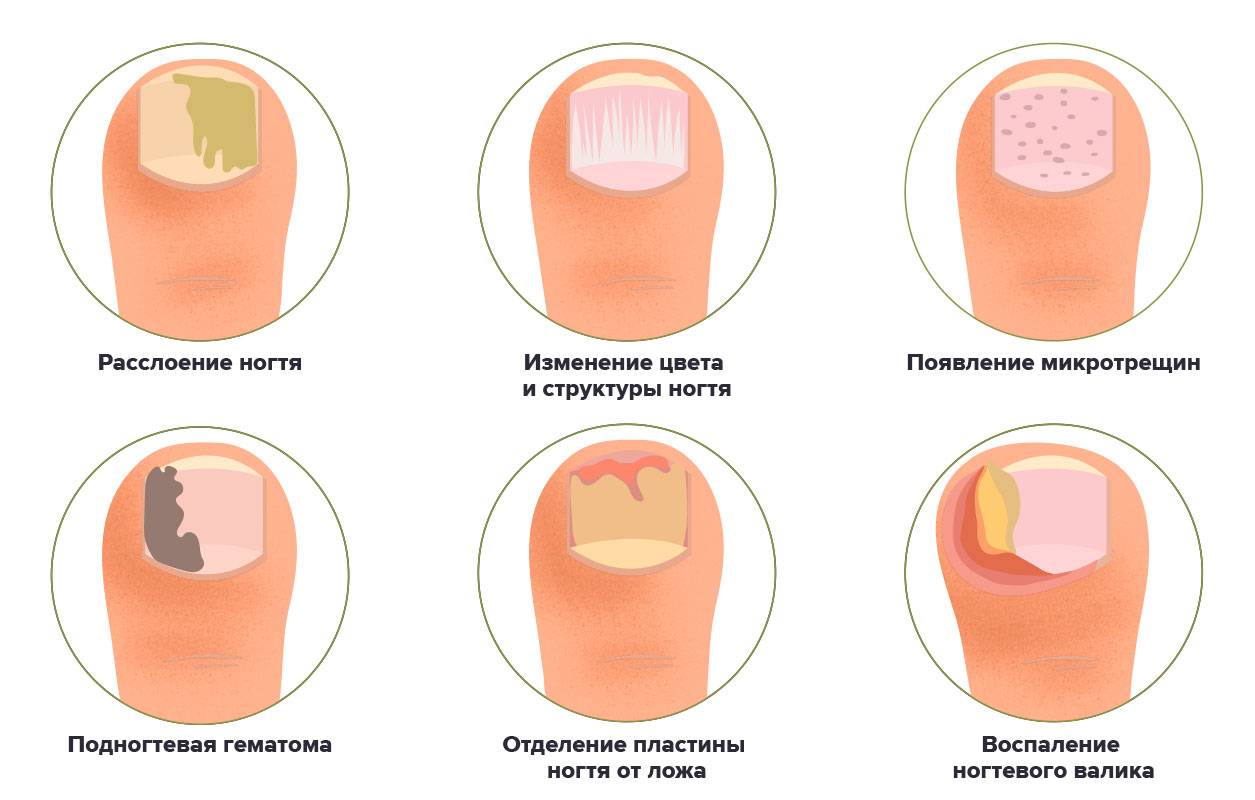
Что лежит в основе атрофии ногтей
Ногтевая пластина – это белок кератин: такой же, который составляет волосы и имеется в коже. Он более плотный, так как в нем содержится больше атомов серы в составе аминокислоты под названием цистеин. Цистеин образует много мостиков между собственными молекулами и молекулами кератина.
Формируется ноготь из матрикса. Это скопление клеток, находящееся ближе к суставу между последней и средней фалангами пальца. Матрикс полностью покрыт кожей, и только небольшую его часть мы видим как белый участок полулунной формы. Из матрикса образуются несколько слоев клеток. Один из них (шиповатым) дает начало ногтевой пластине.
Чтобы матрикс мог нормально существовать, он должен получать достаточное количество питательных веществ. Эту функцию осуществляет развитая сеть сосудов. Деятельность таких капилляров регулируется нервными окончаниями. Все, что влияет на сосудистый тонус и работу нервных окончаний в этой области, ухудшает работу матрикса. И если ростковая зона не может нормально функционировать, она неспособна синтезировать нормальную ногтевую пластину.
Если вовремя прекратить повреждающее действие на матрикс, ноготь будет отрастать по 0,1 мм в сутки. Полное восстановление займет не менее 170 дней.
Когда стоит посетить дерматолога
Многие нарушения ногтей происходят из-за внедрения грибковых инфекций. Они вызывают появление на ногтях трещин, отслоения и изменяют цвет и текстуру. Эти инфекции часто оказывается трудно вылечить, поэтому мы предлагаем помощь наших специалистов.
Если симптомы не проходят – лучше всего посетить дерматолога, особенно, если ногти начинают отделяться от основания или появляется боль в ногтях.Изменение текстуры, формы или цвета, неправильный рост, образование дырок и ямок в ногтях, появление черных полосок на ногтях и кутикуле, или непроходящие наросты на ногтевой пластине говорят о необходимости посетить дерматолога, потому что могут быть проявлениями заболеваний, в т.ч. плоскоклеточного рака кожи.
Классификация паронихии и основные симптомы
Характерные формы
- Простые виды паронихии проявляются как самостоятельная форма заболевания, не являющаяся следствием осложнения других болезней. Кожа вокруг ногтя краснеет, отекает, появляются незначительные болевые ощущения. Как правило, при хорошем иммунитете организм за несколько дней справляется с простой формой паронихии, обращение к врачу не требуется.
- Гнойная (пиококковая) форма развивается при попадании в ткани микроорганизмов (стафилококков, стрептококков). Начинается заболевание с появления отека и пульсирующей боли. Через пару дней происходит нагноение мягких тканей. Выздоровление начинается после вскрытия гнойника. Иногда абсцесс может перейти на кисть, крайне редко – распространиться по организму, поражая внутренние органы.
- Кандидамикотическая форма – спровоцированная грибками рода кандида. Ногтевой валик лишается внутреннего слоя, ограждающего ноготь от повреждений. Данная форма относится к хроническим, сопровождается незначительным воспалением. Гнойный процесс, как правило, отсутствует или не сильно выражен. Когда грибки затрагивают не только кожу, но и пластину ногтя, она начинает слоиться, крошиться, утолщается, меняет оттенок. Чаще всего воспалением в хронической стадии страдают работники кондитерской отрасли.
- Язвенная форма – обычно вызывается патогенными микроорганизмами или веществами бытовой химии, температурным воздействием, травмами, экземой или псориазом. Язвенная паронихия иногда проявляется как осложнение простой формы. На коже вокруг ногтя образуются язвочки, которые могут стать причиной вторичного заражения.
- Роговая форма – встречается нечасто, в основном у больных сифилисом, характеризуется появлением гиперкератозных папул.
- Сухая форма – отличается слабовыраженным воспалением и отсутствием процесса нагноения. Ногтевой валик при этом заметно огрубевает и шелушится.
- Турниоль – форма, при которой через ранки, заусенцы в ткани попадают бета-гемолитические стрептококки, стафилококки, грибковая микрофлора. На коже появляются неплотные пузырьки, содержимое которых начинает гноиться. После вскрытия пузырьков вокруг ногтя остаются ранки в виде подковы. Возможно появление таких симптомов как слабость, повышение температуры тела. Турниоль опасен полной отслойкой ногтя, развитием лимфаденита.
- Экзематозная и псориатическая формы – ногтевой валик отекает, слегка воспаляется, появляются пузырьки, шелушение, кожа становится толстой. Когда везикулы вскрываются, образуются корочки. Ногти приобретают решетчатую поверхность, продольные бороздки, желтеют, крошатся и слоятся.
При развитии гнойного процесса самостоятельно вскрываются лишь самые маленькие гнойники. Поэтому, чтобы избежать абсцесса, необходимо как можно скорее обратиться за медицинской помощью.
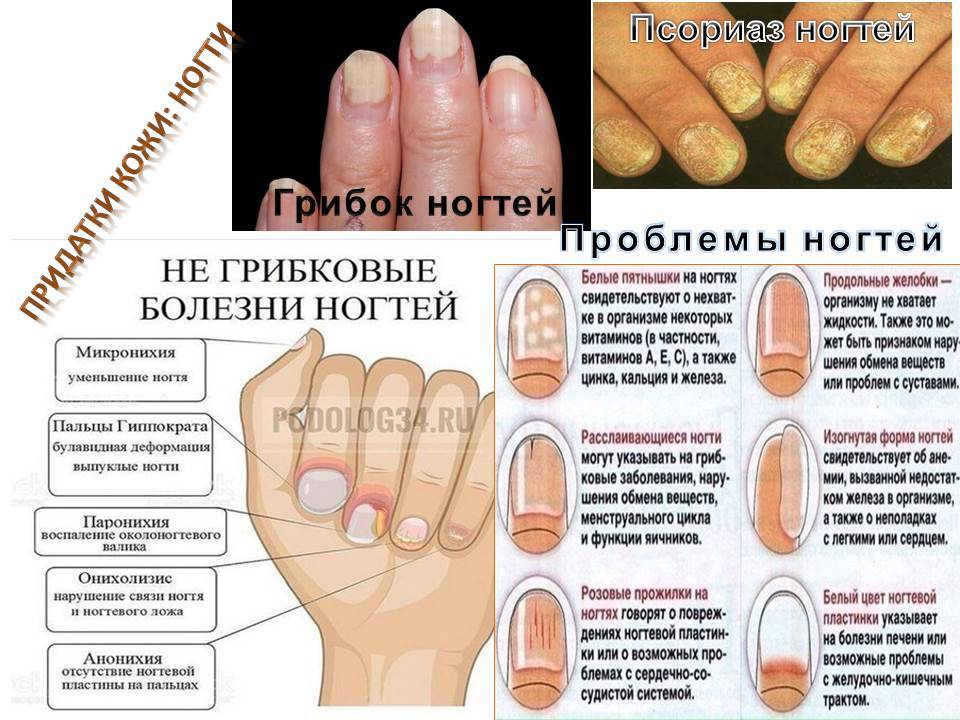
Виды болезней ногтей
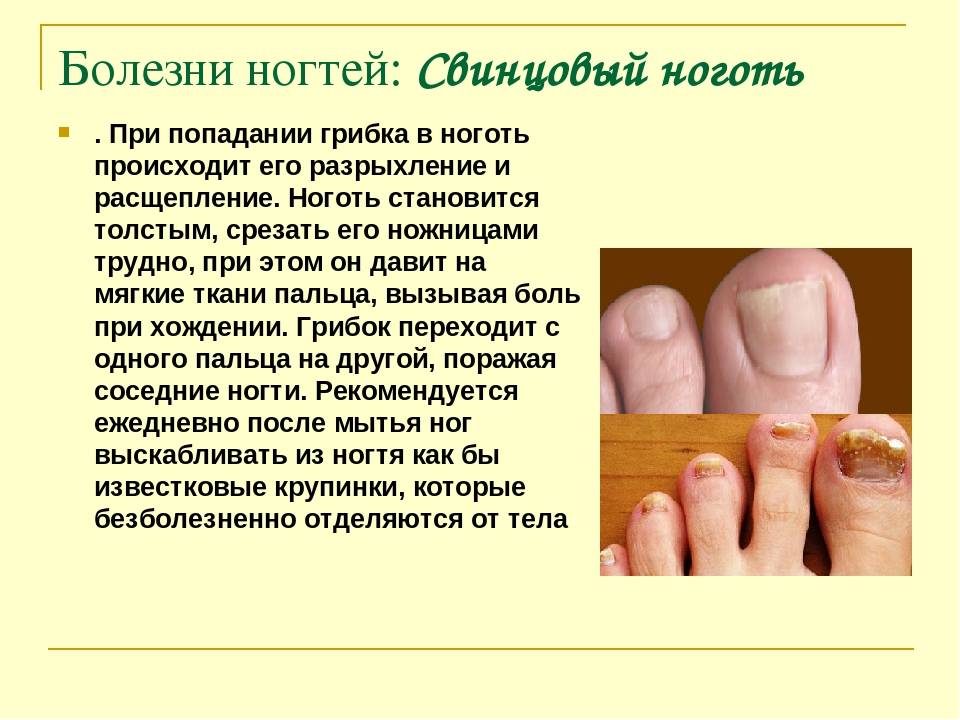
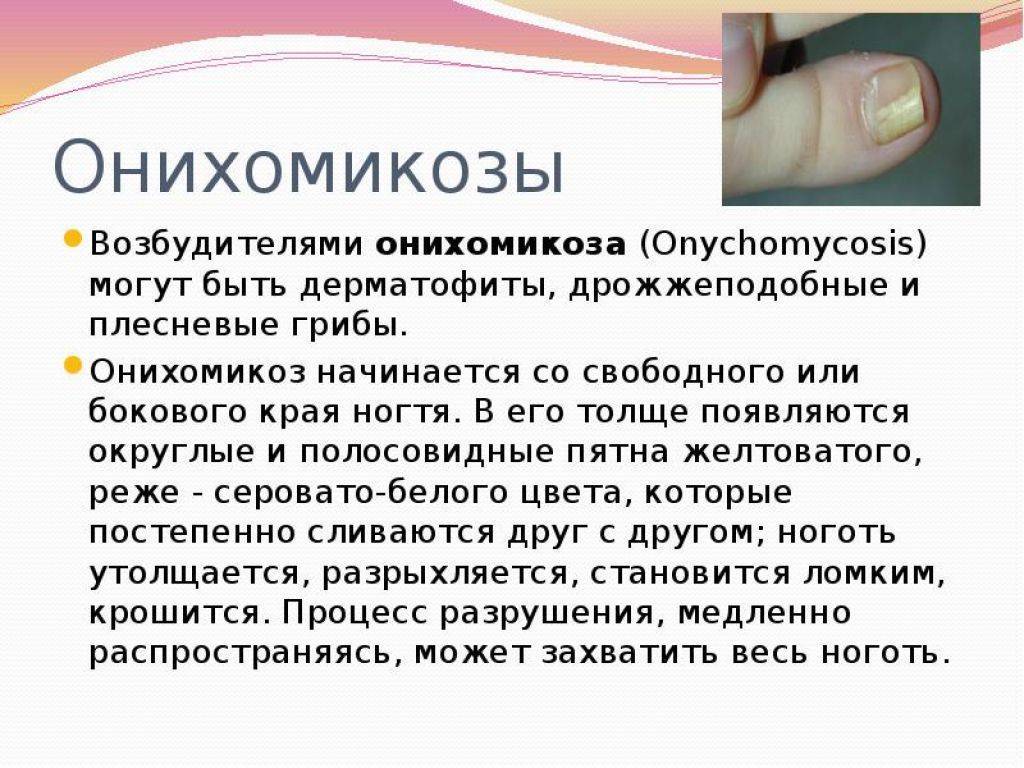
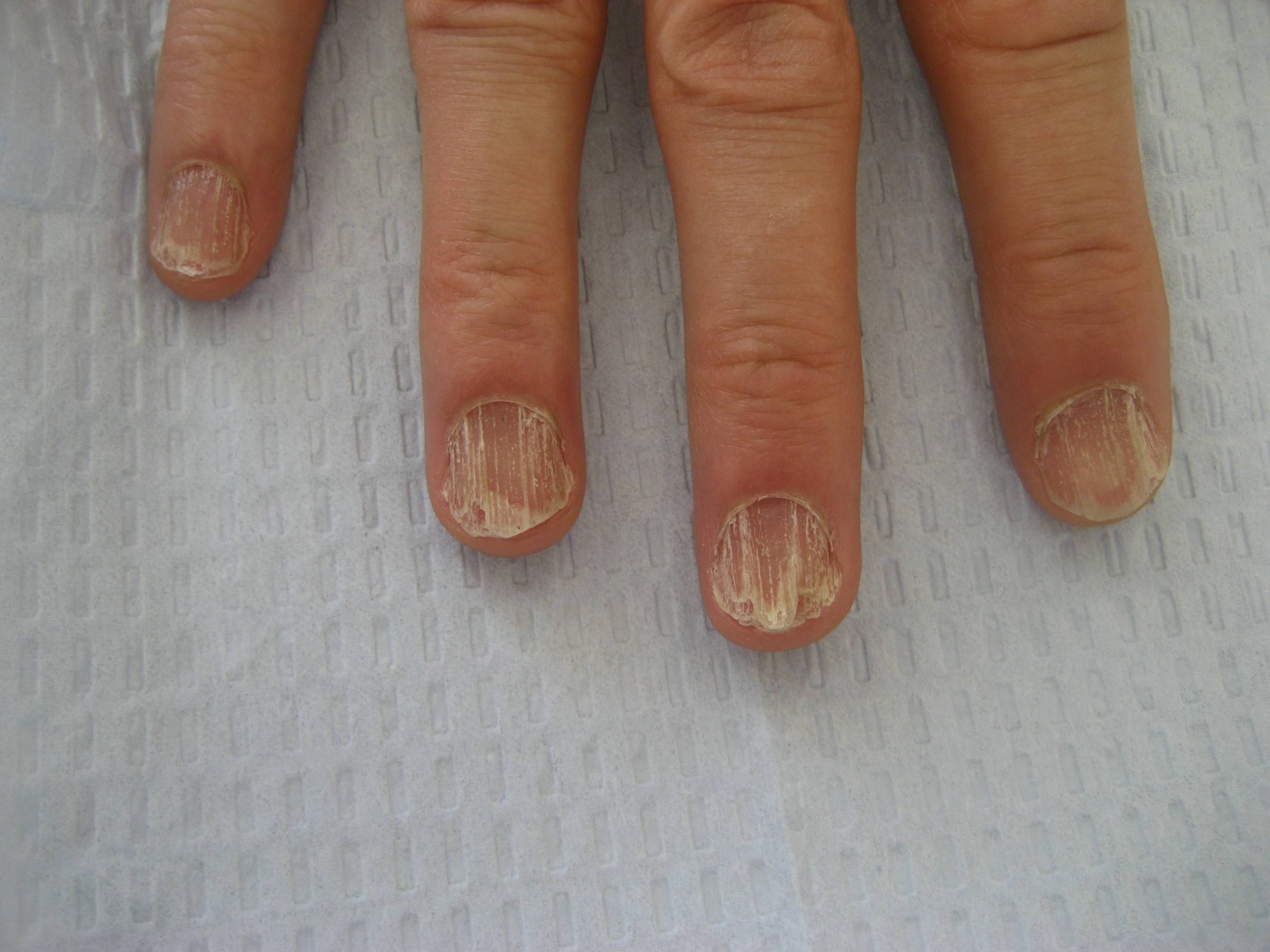
Грибок ногтей – микоз
Пожалуй, это самое распространенное заболевание ногтей, с которым сталкивается около 3 человек из 10. Грибок очень опасен для ногтевой пластины и кожи стоп и рук, им легко заразиться, однако вылечить очень сложно. Как правило, заражение происходит в общественных местах (бассейн, сауна, баня), а также при несоблюдении правил личной гигиены и при общении с человеком, уже зараженным грибком ногтей. Подробнее о микозе ногтей можно узнать тут.
Понять, что ногти поражены грибком можно по следующим симптомам:
- ноготь желтеет или чернеет;
- крошится;
- слоится;
- кожа вокруг ногтя зудит и болит;
- кожа начинает шелушиться.
Это признаки грибка ногтей, при их обнаружении стоит незамедлительно обратиться к врачу. Чем раньше начать лечение, тем быстрее можно справиться с данным недугом.
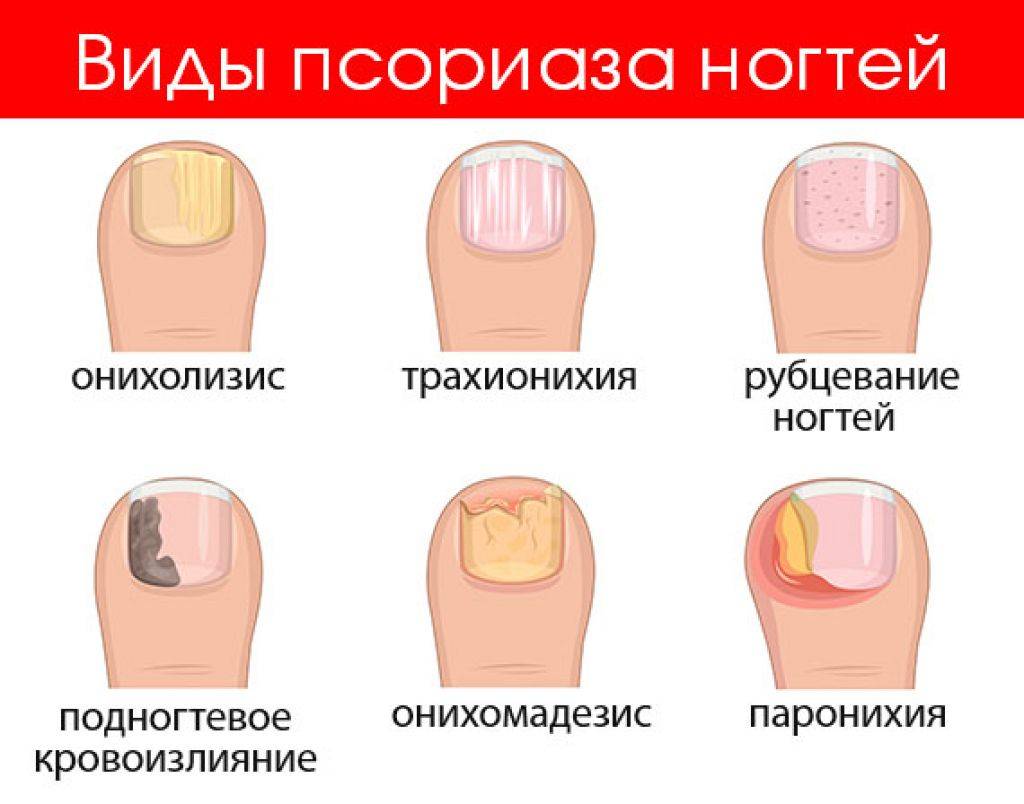
Псориаз
Как не странно звучит, но псориаз бывает не только на коже, но и на ногтях. Данное заболевание поражает ногтевые пластины рук и ног. До сих пор ученые не могут назвать точную причину появления псориаза. Однако большинство склоняется к двум версиям:
- нарушение работы иммунной системы;
- склонность к псориазу передается генетически.
Первыми симптомами псориаза ногтей являются:
- желтый цвет ногтевой пластины;
- постепенное расслаивание;
- шероховатая поверхность ногтей;
- полное или частичное отделение ногтевой пластины.
Псориаз необходимо лечить только под контролем врачей. В большинстве случаев самолечение не дает никаких результатов, но при этом может нанести больший вред ногтям.
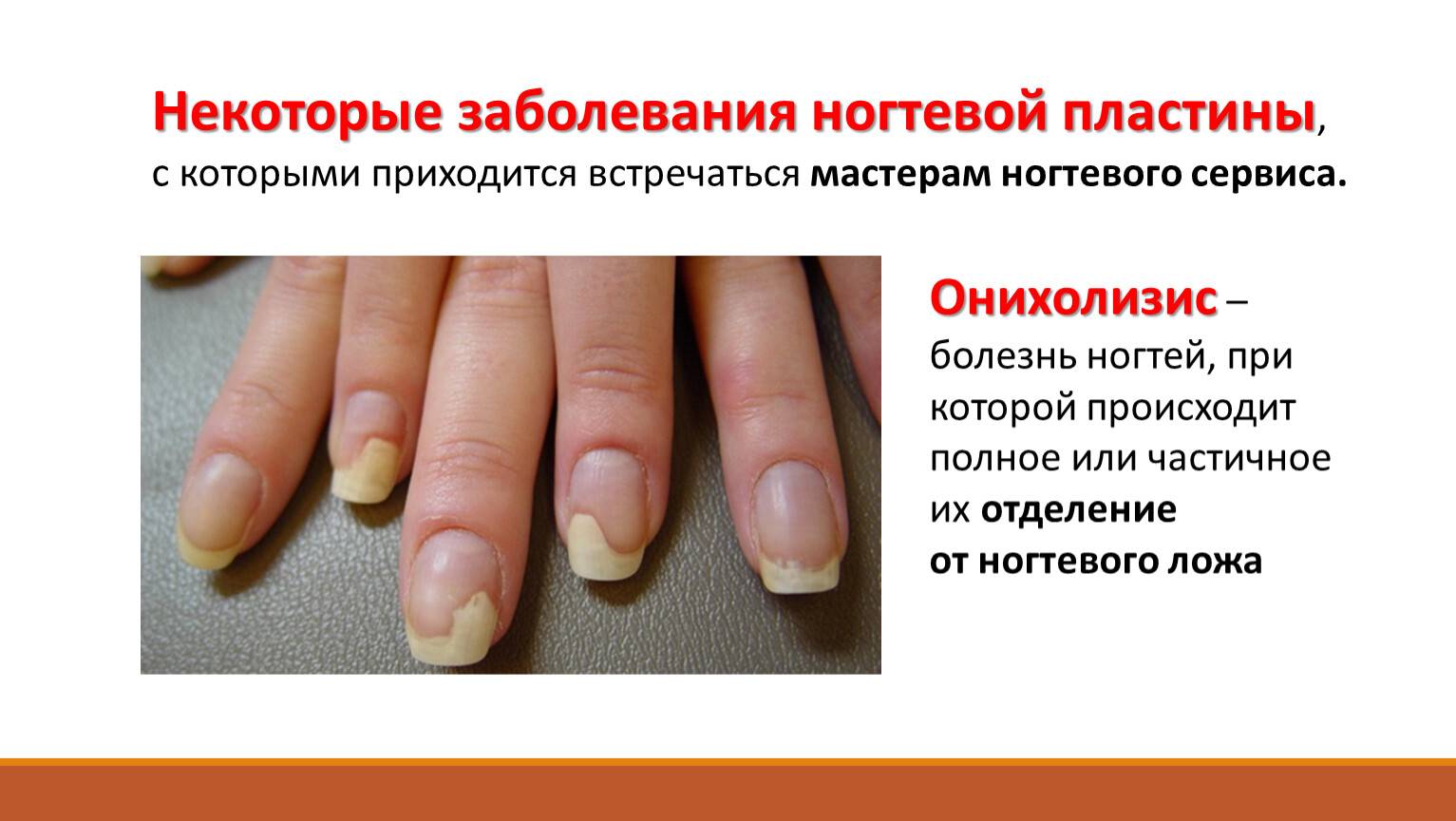
Онихолизис
Онихолизис – это дистрофия ногтевой пластины. При этом заболевании ноготь деформируется и отходит от ногтевого ложа. Причинами могут стать различные заболевания, нехватка витаминов, долгий прием антибиотиков, проблемы с сердечнососудистой системой, а также частое использование бытовой химии без перчаток.
Онихолизис проявляется как:
- изменение цвета ногтя;
- деформация ногтевой пластины;
- истончение;
- отторжение ногтя от ногтевого ложа.
Лечение данного заболевания в первую очередь следует начать с установления причины его появления. В дальнейшем, после комплексного лечения, необходимо следить за своим здоровьем.
Врастание ногтя
Вросший ноготь – это еще одно заболевание ногтей. Оно может проявляться как на ногах, так и на руках. Причиной врастания в первую очередь становится неправильное подстригание ногтей. Многие стремятся сделать форму полукруглой, но врачи советуют стричь ногти прямо, без закругления уголков, особенно на ногах. Второй причиной может стать неправильная и тесная обувь, которая при долгом ношении давит на палец и не дает ногтю расти правильно.
Первыми признаками вросшего ногтя являются:
- покраснение кожи около ногтя;
- боль, усиливающаяся при ходьбе;
- опухание кожи;
- воспаление, выделение гноя из-под ногтя.
Все это явно дает понять, что ноготь растет неправильно и нужно обратиться к врачу за дальнейшей помощью.
Что предлагают врачи?
Сегодня лечение болезней ногтевых пластин проходит с помощью лазерных технологий. Лазер легко справляется с любыми грибками, уничтожая их полностью и не давая возможности размножаться. Также с помощью лазера лечат псориаз, как на коже, так и на ногтях. Очаги псориаза становятся намного меньше, а период между рецидивами увеличивается до нескольких лет.
Коррекция ногтевого ложа и удаление части вросшего ногтя с помощью лазера – одна из самых безопасных и эффективных процедур. Ноготь не травмируется, как при хирургическом удалении, лазер вырезает лишь вросшую часть. При этом полностью исключается риск нового врастания. О том, как проходит процедура удаления вросшего ногтя лазером можно прочитать здесь.
Лазерное лечение болезней ногтей имеет ряд преимуществ:
- Безболезненно;
- 100% результат;
- Нет риска рецидива;
- Короткий реабилитационный период;
- Возможность проходить процедуры амбулаторно.
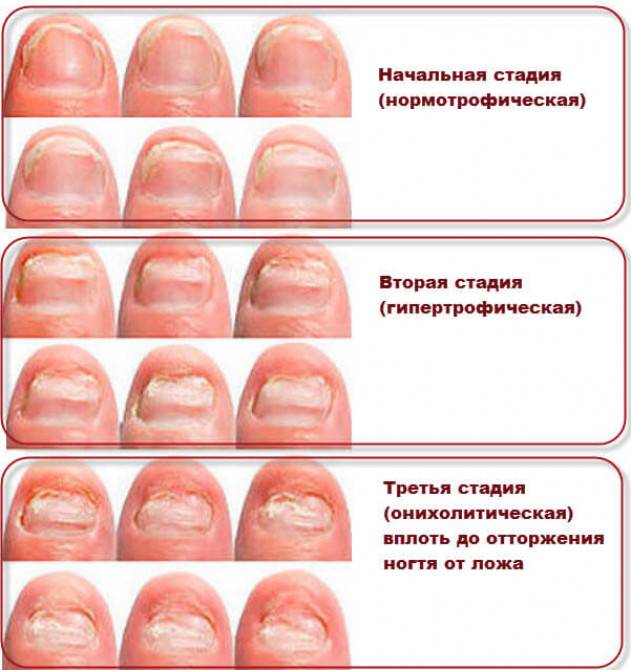
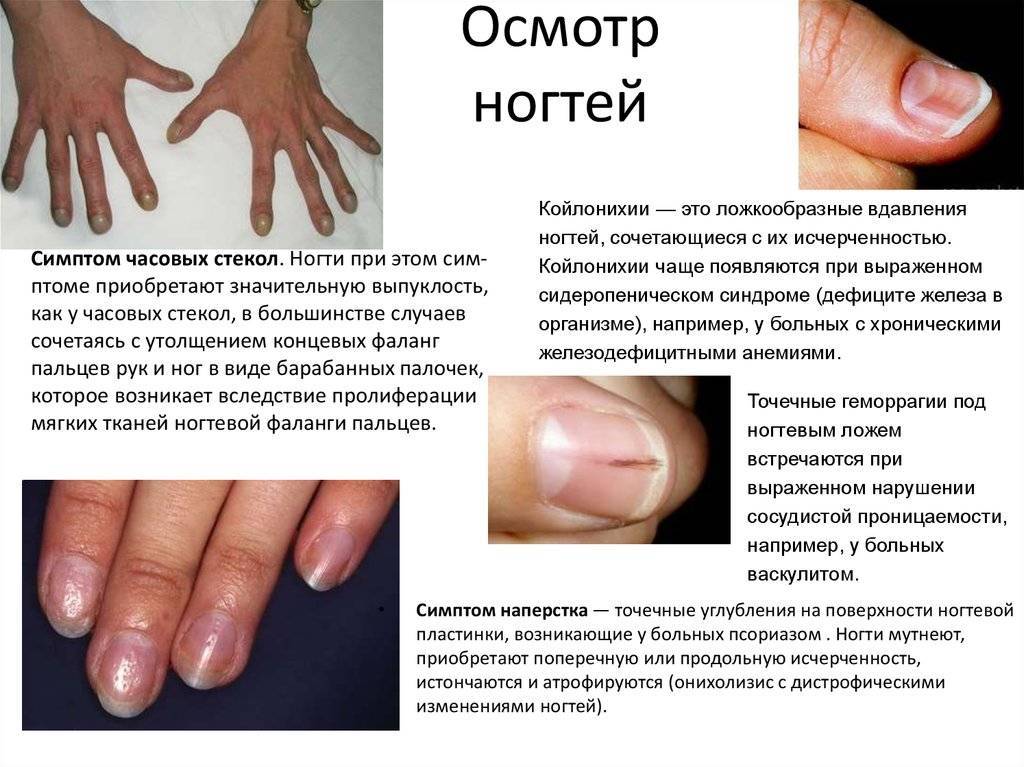
Симптомы заболевания
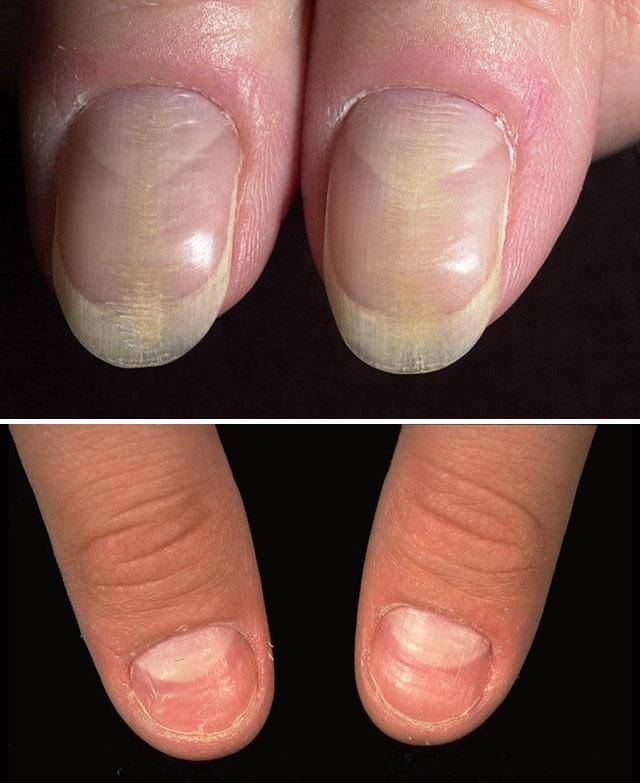
Понять, что здесь имеет место атрофия ногтей, можно по следующим симптомам:
- ногтевые пластины истончаются;
- поверхность ногтя становится серо-белой или сероватой, теряет характерный блеск;
- пораженные ногтевые пластины изменяют свою форму: они могут становиться вогнутыми наподобие ложки, плоскими или крыловидными;
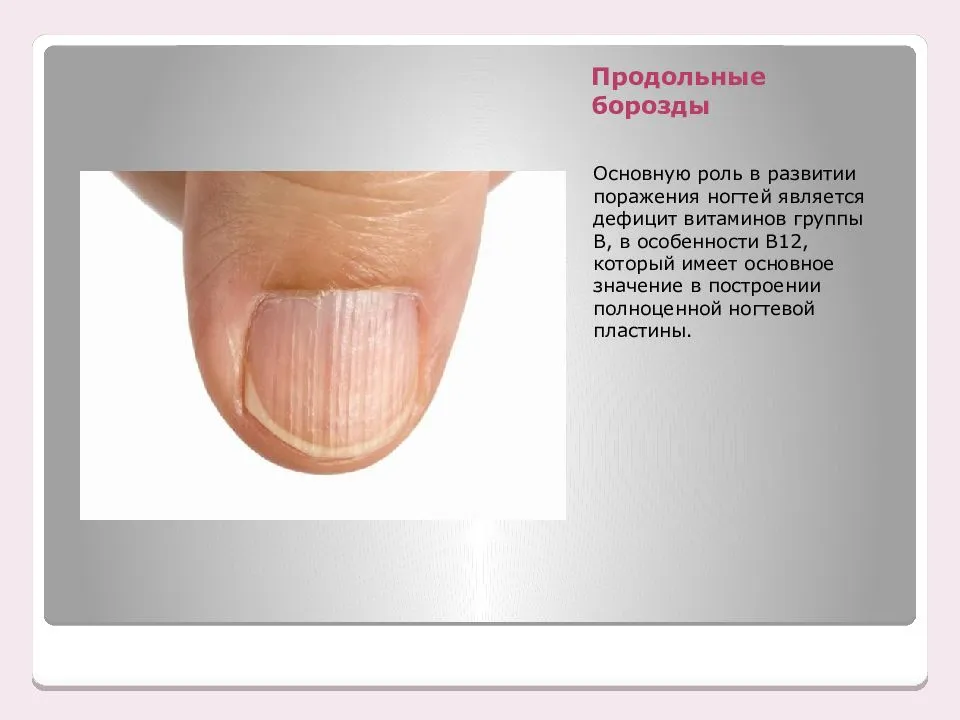
- на поверхности появляются бороздки или мелкие кратерообразные углубления, расположенные в произвольном порядке или, напротив, продольными рядами;
- края могут быть расщепленными или слишком ломкими;
- поврежденная травмой или слишком тесной обувью, ногтевая пластина часто врастает в боковые валики кожи. Также может наблюдаться и обратная ситуация: атрофия ногтя и его отделение от ложа.
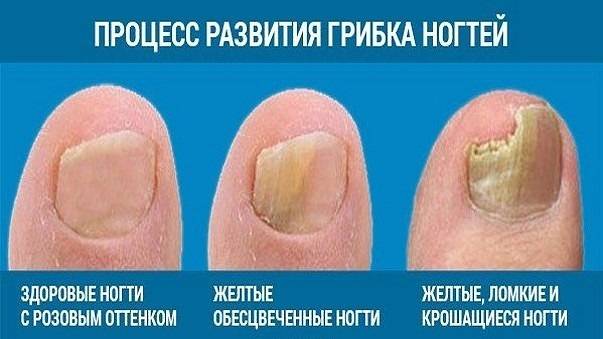
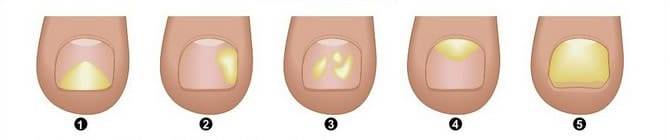
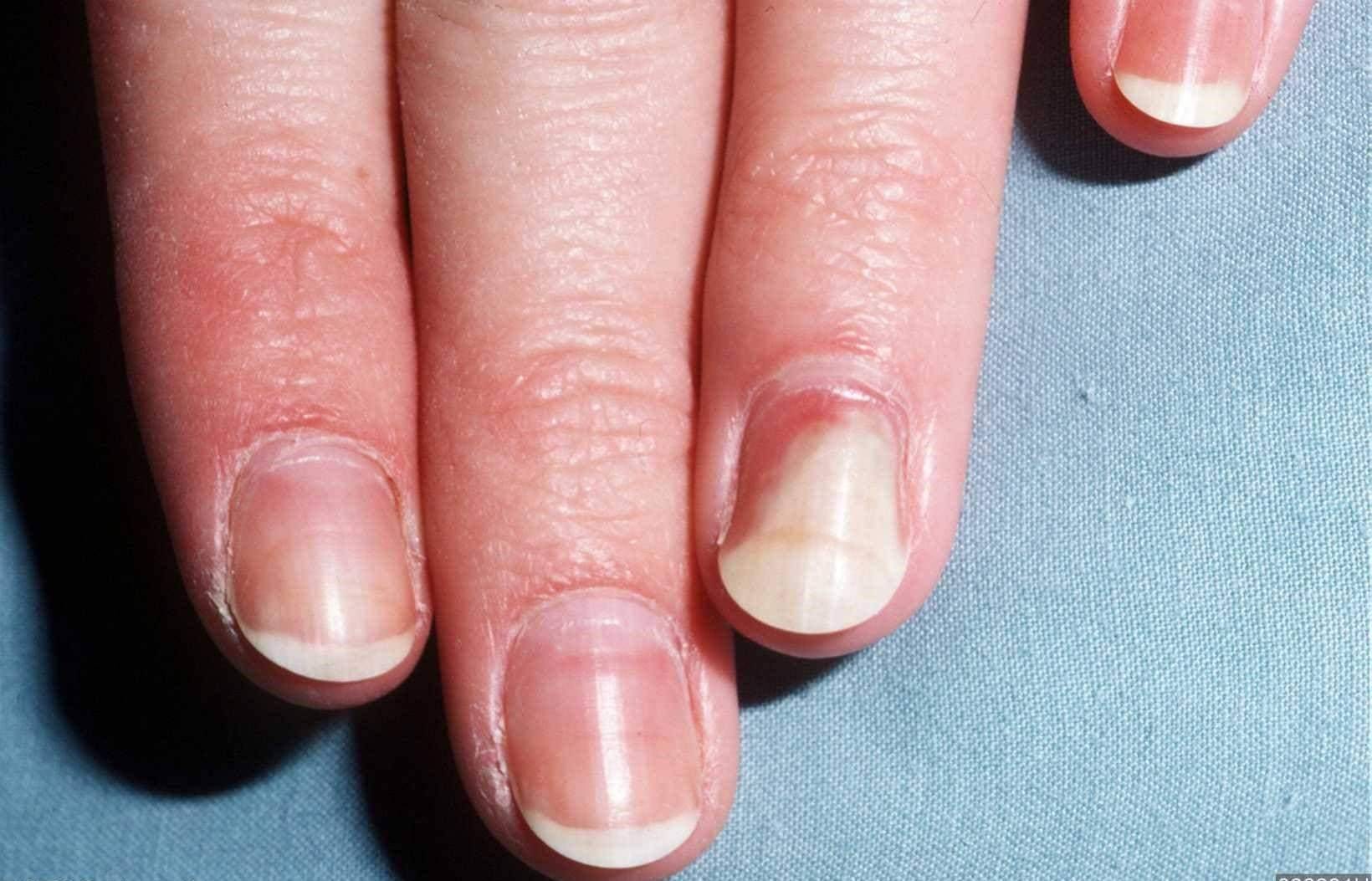
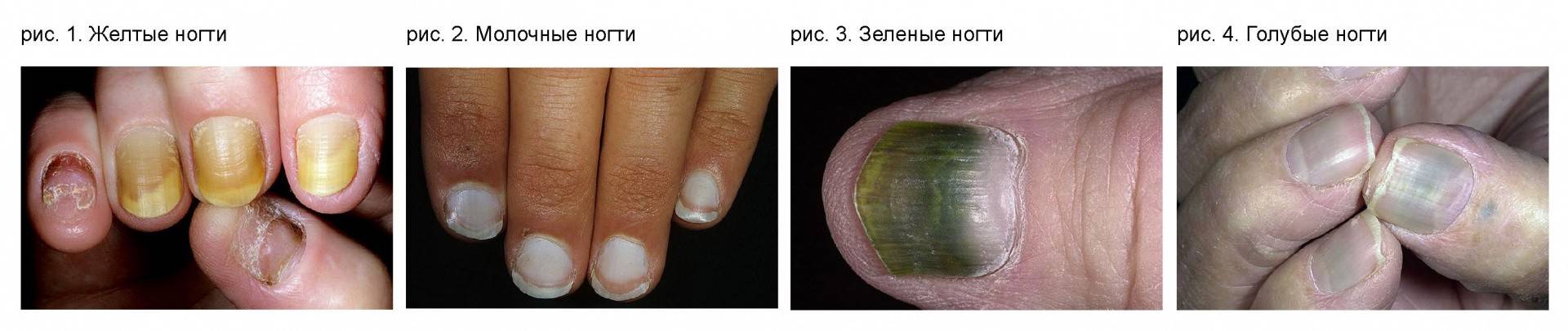
Отчасти внешний вид пластины будет зависеть от причины, вызвавшей его атрофию. Так, если в основе – заражение грибковой инфекцией, ноготь приобретает желтоватый оттенок, его толщина в одних участках становится больше, в других – меньше. Отслойка истонченной пластины от кожи под ним характерна для травм, в результате которых под ней появлялась гематома, онихомикозов, а также болезней сердечно-сосудистой, нервной или эндокринной системы.
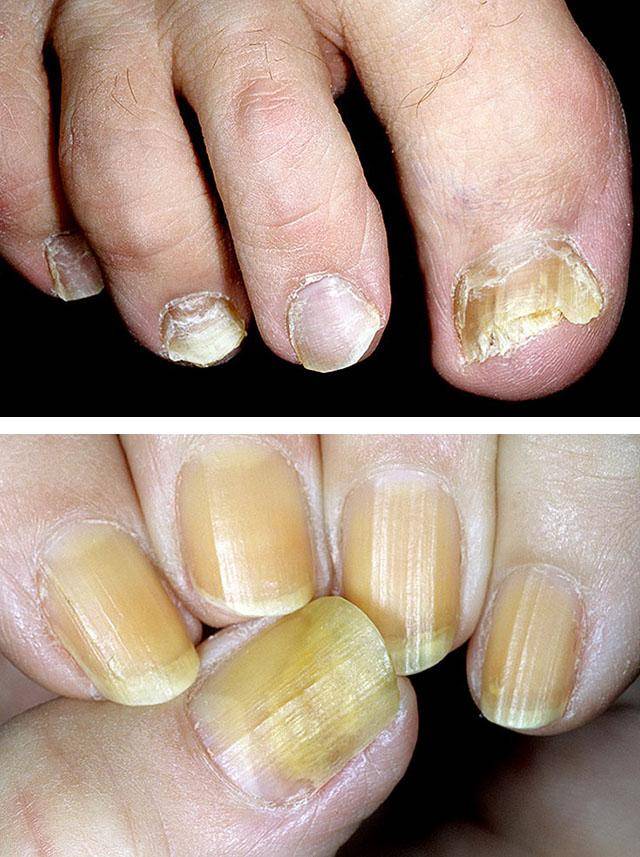
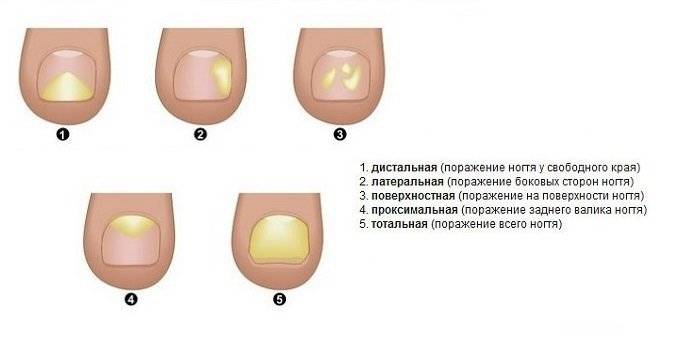
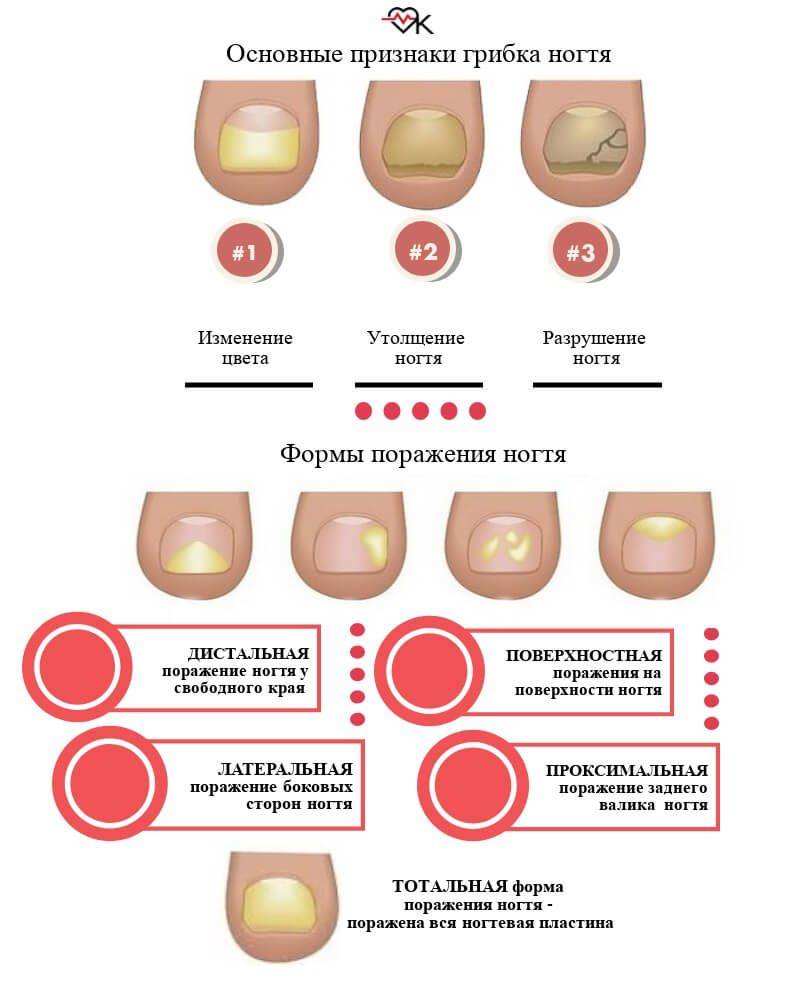
Поражение ногтевой пластины при грибковой инфекции
Точечная атрофия ногтей говорит о том, что повреждение матрикса произошло вследствие нехватки одного из вышеперечисленных витаминов, псориаза, очаговой алопеции или красного плоского лишая. Если точки при ближайшем рассмотрении имеют три зубца, это говорит в пользу синдрома Тернера-Кизера (в этом случае нужно искать патологию со стороны костной и мышечной систем).
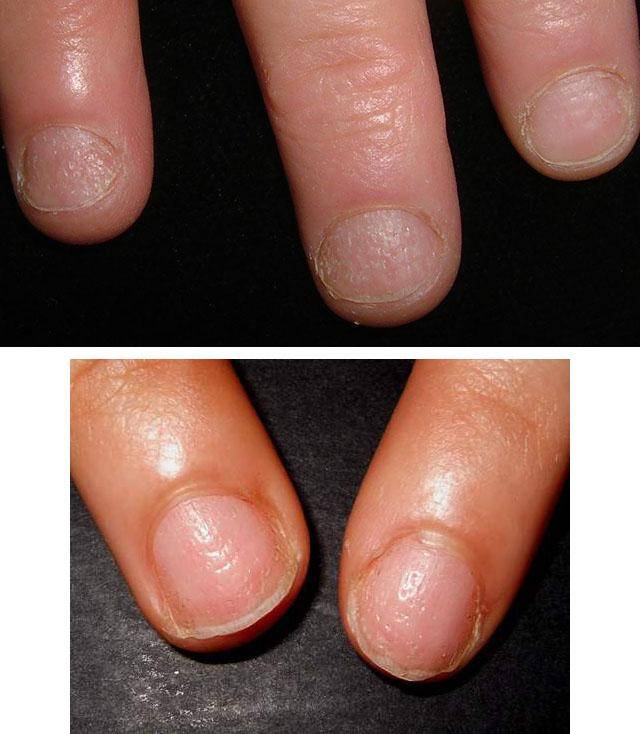
Точечная атрофия
Что делать, если обнаружился скол или отслойка материала
Сколы и отслойки – не всегда проблема работы мастера
Состояние ногтей клиента, внутренние патологические проблемы и заболевания – также один из факторов, которые стоит принять во внимание.. Рассмотрим самые распространенные причины сколов и отслоек материала, а также как с ними работать в большинстве случаев
Рассмотрим самые распространенные причины сколов и отслоек материала, а также как с ними работать в большинстве случаев.
Первое, что необходимо сделать – провести анализ причины. Это могут быть: проблемы с лампой, с покрытием, с техникой мастера, особенностями ногтей клиента, условиями работы клиента, когда руки и ногти подвергаются повышенным физическим нагрузкам или воздействию химической среды.
Пункты для анализа причин проблем со стойкостью покрытия:
- На каких пальцах и как часто возникают сколы, если клиент постоянный;
- Через какое время после нанесения покрытия появляется проблема;
- Возможно, вышла из строя лампа или модель лампы старая и не справляется с современными покрытиями для ногтей. Рекомендуемый срок замены УФ ламп – каждые 12-18 месяцев при среднем и большом потоке клиентов;
- Иногда достаточно просто заменить лампочки или диоды, ресурс которых исчерпался;
- Недостаточная мощность лампы для полимеризации покрытия, необходимо или заменить прибор, или устанавливать большую интенсивность, коррелируя с временем полимеризации;
Каждый раз, когда клиент приходит к тебе на следующую процедуру, анализируй, в каких зонах и почему могут быть сколы и отслойки, чтобы подобрать нужные материалы и технику выполнения для нового покрытия.
Когда на маникюр приходит новый клиент, кроме визуального осмотра состояния рук и ногтей, стоит задать ему ряд вопросов. Они позволят сразу же исключить возможные проблемы с носкостью искусственного покрытия. Например:
- Какие были раньше проблемы с маникюром и гель-лаком в носке?
- В каких зонах появлялись сколы и отслойки?
- Какой род деятельности клиента?
Если он работает с бытовой или другой химией, часто контактирует с водой или пылью – эти факторы необходимо учитывать.
Список 18 возможных причин сколов и отслоек, с которыми сталкиваются мастера маникюра:
Клиническая картина атрофии альвеолярного отростка
Даже в начальных стадиях атрофического процесса появляются первые симптомы неблагополучия. По мере прогрессирования патологии клиническая картина разворачивается, что, несомненно, замечает и сам пациент. Наиболее типичные симптомы можно представить так:
- боли или дискомфорт при пережевывании пищи;
- отечность мягких тканей верхней челюсти;
- гиперемия десен в зоне альвеолярного отростка;
- резкое расширение межзубных промежутком из-за потери передних резцов;
- изменение речи – появление «шепелявости»;
- нарушение прикуса и окклюзии зубов;
- в тяжелых ситуациях – формирование абсцессов с захватом атрофированной костной ткани верхней челюсти.
Главная проблема, которая довольно быстро возникает у пациента – выраженный эстетический дефект. Даже в тот момент, когда клинические симптомы еще слабо развиты, четко прослеживается изменение прикуса и увеличение межзубной щели в переднем сегменте верхней челюсти. В результате резко страдает эстетика – теряется очарование улыбки, изменяется прикус, появляется нижняя прогнатия. В случаях, когда пациент не обращается за медицинской помощью, атрофия нарастает очень быстрыми темпами, что приводит к тяжелому недостатку костной ткани. Итогом становится невозможность имплантации без предварительного наращивания костной массы.
Атрофия альвеолярного отростка – это хронический процесс, имеющий четкую стадийность. Проблема может появиться в любом возрасте, так как риск потерять передние зубы существует у каждого человека
Поэтому важно обращаться за медицинской помощью в самые ранние сроки, чтобы выраженность атрофических процессов была небольшой. Ниже рассмотрены основные стадии патологии альвеолярного отростка.
- Легкая степень поражения. Начальные дистрофические изменения в костной ткани. Отсутствуют клинические симптомы. Разрастания мягких тканей невелики. Достаточно материала для имплантации зубов без предварительного наращивания кости.
- Средняя степень. Значительное уменьшение костного ложа. Выраженные дистрофически-воспалительные процессы в мягких тканях. Верхнечелюстной бугор слабо просматривается. Имеются клинические проявления, нарушается прикус и окклюзия зубов. Требуется предварительная подготовка перед установкой имплантов.
- Тяжелая стадия. Самый неблагоприятный вариант. Тело альвеолярного отростка полностью отсутствует. Грубый костный дефект без верхнечелюстных бугров. Резкие клинические симптомы с нарушением речи, пищеварения и зачастую с гнойными процессами в мягких тканях. Требуется санация очагов инфекции и серьезная перестройка костной ткани перед установкой имплантов.
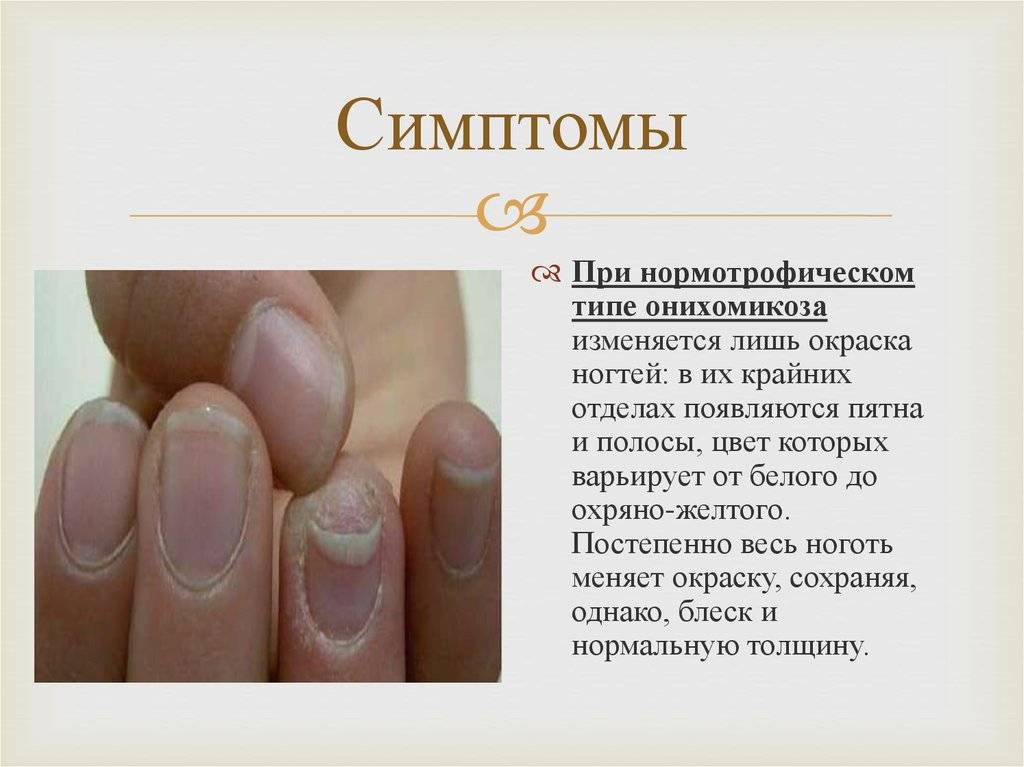
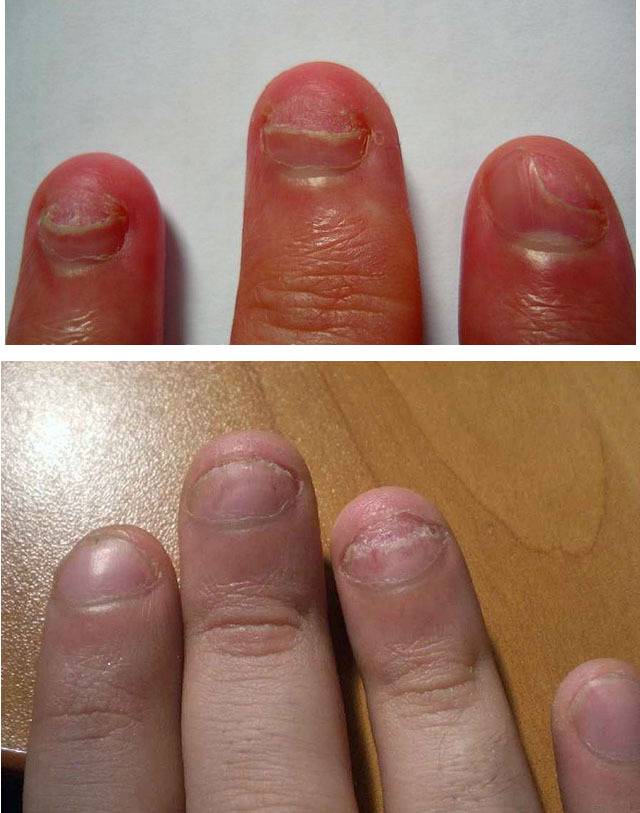
Как выглядят дистрофические изменения ногтей?
Обычно дистрофию ногтей замечают уже на стадии серьезного поражения, когда внешние изменения заметны. Как правило, на начальном этапе диагностировать проявление болезни практически невозможно. Следует внимательно наблюдать за состоянием ногтей, и сразу же, при первых признаках обращаться к специалисту. Болезнь имеет разные формы проявления:
ноготь изменил цвет, стал желтоватым, коричнево-желтым или даже в некоторых местах коричневым;
ноготь стал мягче обычного или ломким;
на ногтях возникли ямочки;
возникли ложбины, неровности, появились поперечные борозды;
ноготь стал отслаиваться от пальца, треснул;
мучают заусенцы;
кожа у основания ногтя покраснела, начался воспалительный процесс.
Если вы видите такие изменения, срочно обратитесь к врачу.
Лечение остеоартроза кистей рук
Лечение заболевания начинается после его подтверждения. Диагноз «остеоартроз кистей рук» ставится на основании характерных клинических проявлений. В случае диагностических сомнений или нетипичного течения болезни можно провести рентгенологическое обследование больного. В ходе диагностики можно выявить определенные изменения в суставе — остеофиты и сужение суставного пространства.
Лечение артроза является многогранным и зависит в значительной степени от тяжести заболевания. Как правило, терапия направлена на поддержание физической формы на максимально возможное время и борьбу с болью, сопровождающей заболевание. Сегодня выделяют три тактики терапевтического воздействия: лечебная гимнастика (упражнения), физиолечение и назначение медикаментозных средств.
Процедуры для укрепления и оздоравливания ногтей
Домашние средства для роста ноготков – это ванночки, маски и масляные процедуры. Хорошо также купить крем для рук и ногтей и использовать его после каждой водной процедуры.
Что до лечебных лаков и прочих уходовых средств, то с ними не все так просто. С одной стороны, покрытие создает защитный барьер и предохраняет ногтевую поверхность от негативного внешнего влияния. Но с другой стороны, лечебные (и декоративные) лаки имеют в своем составе ацетон, который сильно сушит эпителий и делает его более хрупким, то есть, способствует ломкости ноготков.
Ванночки для ногтей
Наиболее эффективной считается масляно-йодовая процедура. Для нее нужно любое растительное масло (лучше всего оливковое, если его нет, можно взять миндальное, касторовое, кунжутное и масло виноградных косточек). Жир наливается в небольшую, глубокую посудину (в пиалу или миску), подогревается до температуры примерно в 40 градусов, к нему добавляется несколько капель йода и глицерина, затем туда погружаются пальцы. Нужно подержать кисти рук в масле несколько минут (от 10 до 15), затем промокнуть кожу салфеткой, но не вытирать насухо, а дать остаткам средства впитаться.
Оптимально делать ванночки вечером, перед сном. После манипуляции ручки стоит одеть в специальные мягкие перчатки из хлопка. Снимаются они уже утром, после пробуждения. Кстати, если повторять такую процедуру ежедневно хотя бы неделю подряд, кожа станет необычайно нежной, бархатистой и мягкой, все мелкие трещинки заживут.
Морская соль – эффективный стимулятор роста и обновления тканей эпителия, так что ее тоже можно использовать для роста ноготков. Для ванночек нужно нагреть до температуры в 45 градусов 200-300 грамм воды, затем всыпать туда 10 грамм соли (1 чайная ложка) и размешать до растворения. Как и в масляное средство, сюда стоит добавить несколько капель йода. В магазинах можно купить готовые наборы для ванночек, в них морская соль смешана с экстрактами трав и другими полезными компонентами.
Манипуляцию желательно проводить через день, чередуя с другими (например, с масляными) процедурами. Каждый день воздействовать морской водой на кожу не желательно, поскольку она может пересушить ногти. После ванночки кисти ополаскиваются проточной водой и смазываются кремом. Кончики пальцев (кутикулу и околоногтевую зону) следует дополнительно обработать маслом виноградных косточек, касторовым или оливковым маслом.
Если на руках имеются травмы (порезы, ссадины, трещины и прочие), от этого способа ускорения роста ногтей придется отказаться. Морская соль, конечно, обладает бактерицидными свойствами, но при этом разъедает кожу и вызывает жжение и боль на травмированных участках.
Массаж для роста ногтей
Массаж – простой и действенный способ «заставить» ногти вырасти как можно быстрее. Механическое воздействие усиливает местные кровотоки, а значит, к ноготкам будет поступать больше кислорода и полезных веществ. В результате внутренние обменные процессы кожи ускорятся и, соответственно, ноготки станут быстрее расти.
Массажировать пальцы очень просто: нанесите на них любое масло (если нет косметического, подойдет растительное), либо крем, затем подушечками одной руки растирайте средство по кисти и кончикам пальцев другой руки. На каждую фалангу понадобится потратить около 1-2 минут. Те, кто по роду своей деятельности много играет на фортепиано или печатает на компьютере, таким образом, выполняют массаж рук, их ногти будут расти быстрее.
Парафинотерапия
Для этой процедуры нужен натуральный пчелиный воск или косметический парафин. Если нет специального нагревателя, вполне можно разогреть состав в микроволновой печи или на водяной бане. Как только средство станет жидким, в него нужно окунуть кончики пальцев, затем извлечь, подождать, пока образуются «колпачки» и поверх них надеть косметические перчатки. В идеале манипуляция делается вечером, а снимать воск или парафин с рук нужно уже утром. Если подобное объективно невозможно, постарайтесь продержать «колпачки» хотя бы пару часов. Когда они будут сняты с пальцев, кожу понадобится смазать кремом.
Повторять парафиновое воздействие следует хотя бы неделю подряд. Можно чередовать его с масляными ванночками, дополняя домашний комплекс массажем.
Наилучший эффект дает одновременное применение нескольких домашних способов. Если принимать витамины и попутно проводить косметические манипуляции, то улучшение состояния и активизацию роста ногтей можно будет заметить уже через неделю или полторы. Впрочем, это индивидуальный параметр, который немалой мерой зависит от общего состояния организма и обмена веществ.
Как проявляется паронихия
Сам процесс протекает на ладонях, но из-за толщины кожи жидкость проникает через лимфатические отверстия к участкам, окружающим ногтевую пластину. Часто паронихия провоцирует возникновения околоногтевого панацирия – острого гнойного воспаления тканей пальца.
Характер течения этого заболевания может быть:
- Острым, при котором оно длится менее полутора месяцев. Болезнь имеет бактериальную природу и сопровождается сильными болевыми ощущениями и нагноением, преимущественно с тыльной стороны пальцев. Ткани, расположенные ближе к ладони, также могут быть поражены – в этом случае воспаление распространяется глубоко, захватывая кисть.
- Хроническим, со сроком течения более полутора месяцев. Как правило, этот вид паронихии вызывается химическими веществами, дерматитом, псориазом, экземой, онихомикозом. При хроническом течении болезни (без развития абсцесса) поражается ногтевая пластина: деформируется, расслаивается, тускнеет и желтеет, крошится, утолщается (при грибковом заражении).
Устранение неровностей с помощью маникюра
Вне зависимости от причин развития патологического процесса, косметический дефект на ногтевых пластинах можно скрыть при использовании лечебных лаков и закрепителей. Они не только замаскируют изъяны, но и окажут лечебный эффект, насыщая ногти витаминами и минералами. Для выполнения маникюра потребуются:
- Качественный маникюрный набор, желательно индивидуального пользования. Часто здоровье ногтей зависит от качества выполняемого маникюра, остроты инструмента и даже выбора пилочки соответствующей фракции.
- Специальное покрытие для ногтей, используемое как базовый лак. Оно довольно неплохо выравнивает поверхность ногтей, сглаживая ребристость и одновременно укрепляя их. Служит барьерным слоем между пластиной и пигментным слоем.
- Лаки с перламутром. В этот период они подойдут лучше всего. А от однотонных глянцевых покрытий лучше пока отказаться, так как именно они выдают все дефекты.
Можно нарастить ногти биогелем или использовать популярный сейчас шеллак, который более безвреден, чем обычный гель-лак. Чтобы сохранить ногти здоровыми нужно давать им отдых после каждого 3-го покрытия шеллаком.
Обратите внимание
Нанесение любого камуфляжного (цветного) лака должно сопровождаться использованием базовой основы.
Маникюр не поможет избавиться от проблемы ребристости ногтей, если не выявить и не устранить первопричину заболевания. Только в этом случае появится возможность вернуть пластинам гладкую поверхность и здоровый внешний вид. Способы лечения подбирают индивидуально, в зависимости от причины поражения ногтей.
Физиотерапия при остеоартрозе кистей рук
При суставных патологиях популярностью пользуются несколько методов физиотерапии, которые включат:
- Криолечение. Процедура заключается в прикладывании на больной сустав пакета со льдом, на 10-15 минут. После чего нужно провести массаж кисти. Криотерапия, применяемая в области пораженного сустава, эффективно уменьшает боль и симптомы воспаления.
- Термолечение. Терапия осуществляется с помощью применения нагретых компонентов, таких как парафин или бишофит. Также тепловое воздействие может осуществляться за счет тока различной частоты. Процедура улучшает обмен веществ, ускоряет регенерацию тканей, повышает местный иммунитет.
Причины возникновения остеоартроза кистей рук
Существует ряд факторов, которые вызывают разрушение суставного хряща и приводят к возникновению дегенеративных заболеваний, на некоторые мы можем влиять, на другие — нет. Речь идет о генетике, плохом химическом составе синовиальной жидкости, недостаточном кровоснабжении суставов, влиянии различных заболеваний, в том числе сахарного диабета и гормональных нарушений, особенно гипотиреоза. Также мы не влияем на возраст и пол. Известно, что вероятность возникновения артроза увеличивается с возрастом и выше у женщин, вступивших на этап менопаузы.
К основным причинам, влияющим на развитие остеоартроза кистей рук, относят следующее:
Пожилой возраст. Риск дегенеративных изменений в суставных соединениях увеличивается с возрастом, хотя встречаются пожилые люди, у которых нет никаких признаков данной патологии. Следует помнить, что остеоартроз — не только «естественный симптом старения», но и следствие многих других факторов, которые потребуется выявить до начала лечения.
Гормональные изменения. Остеоартроз суставов кисти часто развивается у женщин в период бурных гормональных изменений. Как правило, это происходит в период менопаузы, когда активно снижается уровень кальция и витамины D в организме
Важно придерживаться сбалансированного рациона питания, употреблять пищевые и витаминизированные добавки для восполнения недостатка полезных веществ.
Профессиональная деятельность. Было выявлено, что артрозу кистей часто подвержены люди, чья работа связана с повышенной нагрузкой на руки
Работа за компьютером или ткацким станком приводит к микротравмам суставов и оказывает негативное влияние на состояние хрящевой ткани.
Сопутствующие нарушения. Установлено, что у пациентов с артрозом имеются нарушения обменных процессов в организме, например, проблемы с пищеварением или лишним весом.
Артроз является наиболее распространенной формой деформирующей патологии суставов, поражающей около 237 миллионов человек ежегодно во всем мире. Заболевание является причиной развития инвалидности у 3% пациентов.
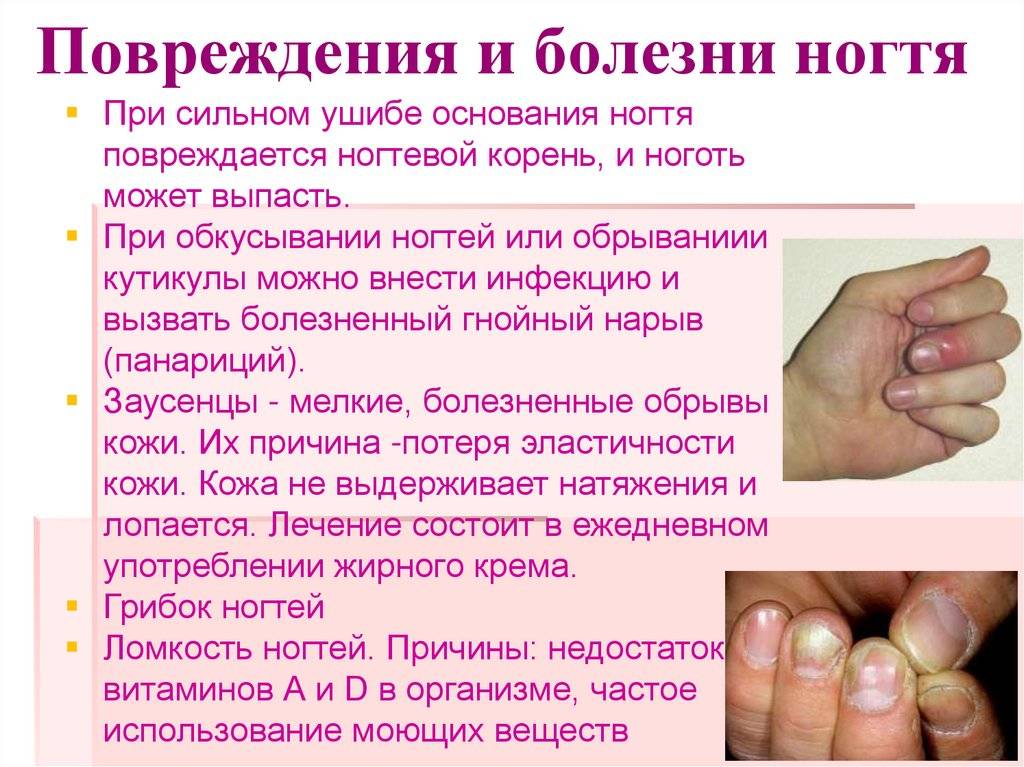
Причины возникновения заболевания
Руки и ногти – зона повышенного риска травматизма. Кожа, окружающая ногтевую пластинку, довольно тонкая, поэтому повредить ее легко. Воспалительный процесс, развивающийся в тканях, – результат травмирования. Женщины страдают паронихией гораздо чаще мужчин, и основная причина этого – маникюр, сделанный инструментами, не подвергшимися стерилизации. В мягкие ткани проникают такие возбудители инфекции как стафилококки, стрептококки, грибки.
Факторы, способные привести к воспалению:
- постоянное механическое воздействие на кисти рук или стопы, работа в условиях повышенных температур;
- частый контакт с агрессивными химическими веществами или холодной водой;
- заусеницы (у детей – привычка грызть ногти и кожу вокруг них);
- травмирование во время маникюра или педикюра;
- наращивание ногтей;
- неграмотный уход за кожей рук, в результате которого появляются трещины;
- слабый иммунитет;
- недостаточная гигиена;
- неподходящая или некачественная обувь, а также пользование чужой обувью;
- тромбоз, тромбофлебит и другие заболевания, при которых нарушается циркуляция крови в стопах;
- нехватка витаминов, неправильное питание;
- стресс;
- болезни эндокринной системы, особенно сахарный диабет.
Причины дистрофических изменений ногтя
Выделяют следующие причины появления дистрофических изменений ногтя:
некачественный маникюр, чрезмерное увлечение наращиванием, покрытиями;
травмы ногтевой пластины;
авитаминоз, несбалансированное питание
воздействие экологии;
длительный контакт с химическими веществами;
нервно-психические расстройства;
нарушение работы желудочно-кишечного тракта
заболевания щитовидной железы;
инфекционные заболевания, особенно перенесенные в тяжелой форме;
- патология сердечно-сосудистой системы
обострение экземы и псориаза.
Независимо от причины возникновения дистрофических изменений ногтевой пластины, необходимо обратиться к квалифицированному специалисту, который назначит обследование и комплексное лечение, поскольку самолечение не всегда дает эффективный результат.
Симптомы онихокриптоза
При онихокриптозе боковая часть ногтя упирается в околоногтевой валик и продолжает свой рост внутрь него. Сначала пациент чувствует общий дискомфорт, наблюдается покраснение кожи вокруг ногтя. Также возможно изменение формы ногтя. Постепенно меняются предпочтения в обуви, выбор отдается открытым вариантам, ношение тесной, узкой, а со временем и любой закрытой обуви становится затруднительным. В случае бездействия симптомы заболевания становятся более выраженными, появляются осложнения, со временем хирургическое вмешательство становится неизбежным.
К основным симптомам вросшей ногтевой пластинки относят:
·болезненные ощущения в области пальца, появившиеся в результате травмирования, после ношения обуви или без видимой причины
·отек и гиперемия (переполнение кровью сосудов кровеносной системы какой-либо области тела) околоногтевого валика
·образование гноя в области ногтевой пластинки
·образование избыточной соединительной ткани, выступающей из раны, визуально напоминающей сырое мясо
В медицине развитие онихокриптоза характеризуется тремя основными стадиями – легкая, умеренная и тяжелая.
Стадии онихокриптоза
Первая (легкая) стадия характеризуется покраснением околоногтевого валика и умеренным отеком. На данной стадии ногтевая пластина не имеет визуальных изменений, а болезненные симптомы проявляются, как правило, во время ходьбы в обуви.
Вторая (умеренная) стадия сопровождается признаками воспалительных процессов: околоногтевой валик становится красным, появляются гнойные выделения, в некоторых случаях наблюдается болезненная пульсация. Ноготь становится более плотный и тусклый.
Третья (тяжелая) стадия обусловлена гиперемией (повышенное кровенаполнение) околоногтевых валиков, образованием гипергрануляции (нарастание ткани в местах воспаления), увеличением объема фаланги, наличием гнойных выделений. Ноготь становится ломким и подвижным, кожа вокруг визуально напоминает сырое мясо (такой симптом в медицине называют «дикое мясо»).
Осложнения онихокриптоза
Затягивание болезни приводит к развитию инфекций, что, безусловно, усугубляет ситуацию. Открытые длительное время незаживающие раны – это отличная среда для размножения бактерий. Инфицированная рана заживает медленно, организм же пытается залечить пораженный участок, в результате на месте врастания ногтя образуется ярко-красная грануляционная ткань. Если не начать лечение или начать неправильное лечение, грануляция становится плотной, фаланга меняет форму, решить проблему консервативными методами становится невозможно. Кроме того, вероятно развитие воспаления мягких тканей не только пальцев, но и всей стопы, которое в случае бездействия может распространиться на кости и привести к остеомиелиту.
Осложнения онихокриптоза связаны в основном с развитием инфекционно-воспалительных процессов и включают:
·абсцесс (ограниченный воспалительный гнойный очаг, вызывающий интоксикацию) пальцев. Характеризуется наличием выраженного отека и покраснением кожного покрова. Требуется хирургическое вмешательство.
·лимфангит (острое или хроническое воспаление лимфатических стволов и капилляров, возникающее вторично, на фоне гнойно-воспалительных процессов). Характеризуется распространением инфекции по всей лимфосистеме, поражает сосуды. Требуется комплексное лечение, включающее противовоспалительную и антибактериальную терапию.
·гангрена (отмирание живой ткани) пальца. Характеризуется процессами, приводящими к необратимому омертвению мягких тканей. Требуется ампутация пораженной фаланги либо всего пальца.
·остеомиелит (гнойно – воспалительный процесс, развивающийся в кости, в костном мозге и в окружающих мягких тканях) пальца. Инфекция поражает кости. Требуется медикаментозная терапия. Возможна ампутация фаланги пальца, если пациент обратился слишком поздно.
Риск развития осложнений увеличивается при наличии сопутствующих заболеваний, связанных с нарушением работы кровеносных сосудов, например, сахарный диабет и атеросклероз. В группу риска также входят люди с лишним весом и в возрасте после 60 лет.
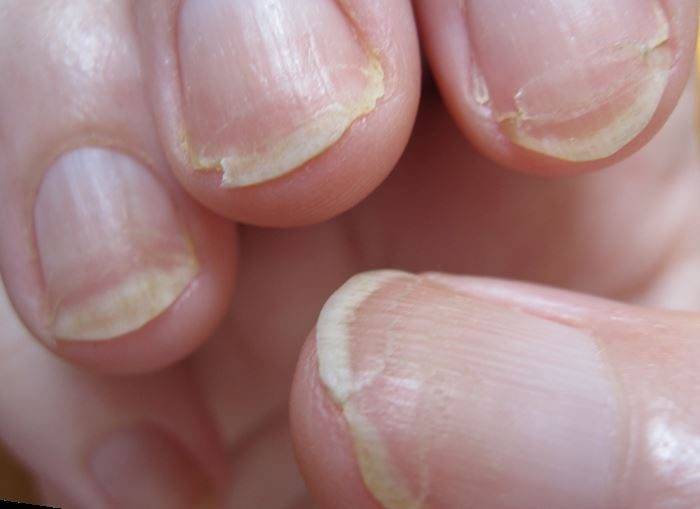
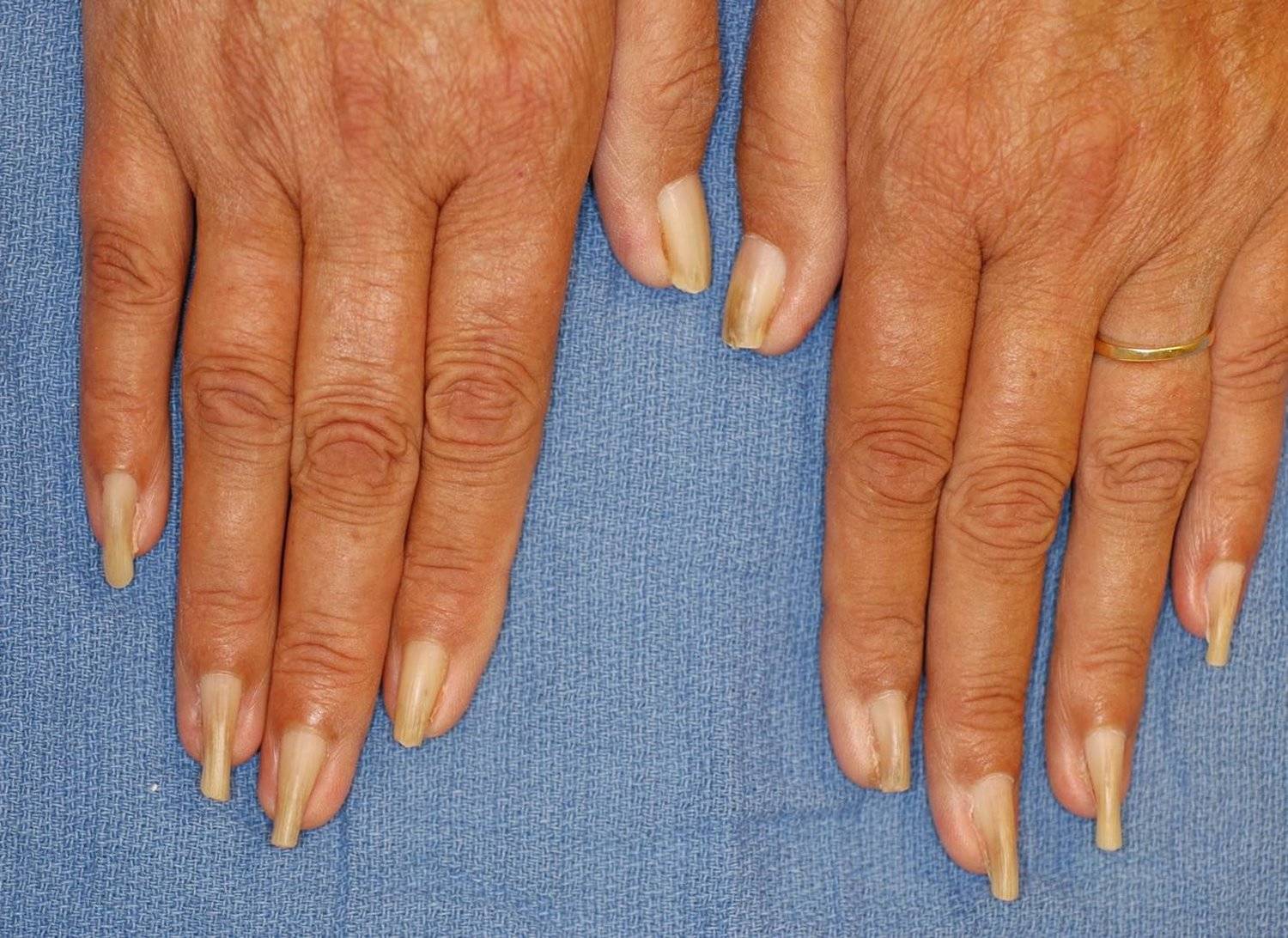
Что такое дистрофия ногтя?
Крайне редко дистрофия является врожденным заболеванием, чаще оно становится следствием разного рода воздействия на ногтевую пластину или сигналом о других болезнях. Дистрофия ногтей – это нарушение в процессах кровообращения, поступления питательных веществ, механических повреждениях ногтевой пластины
Важно помнить, что очень редко это заболевание не связано с другим, поэтому при дистрофических изменениях ногтевой пластины необходимо пройти полное обследование.
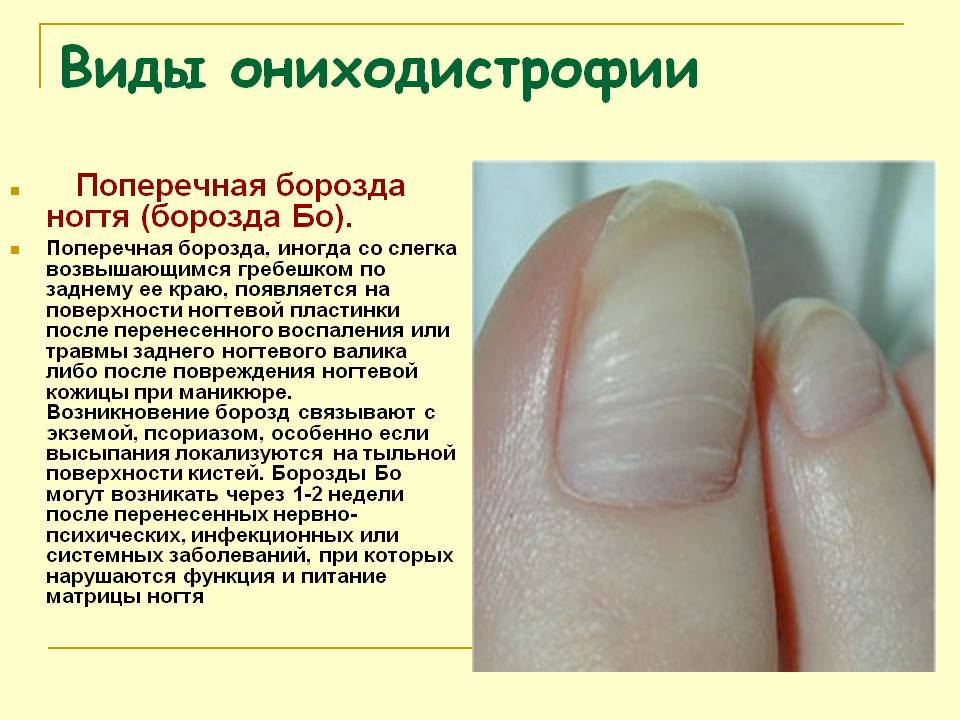
Существуют разновидности дистрофии ногтей:
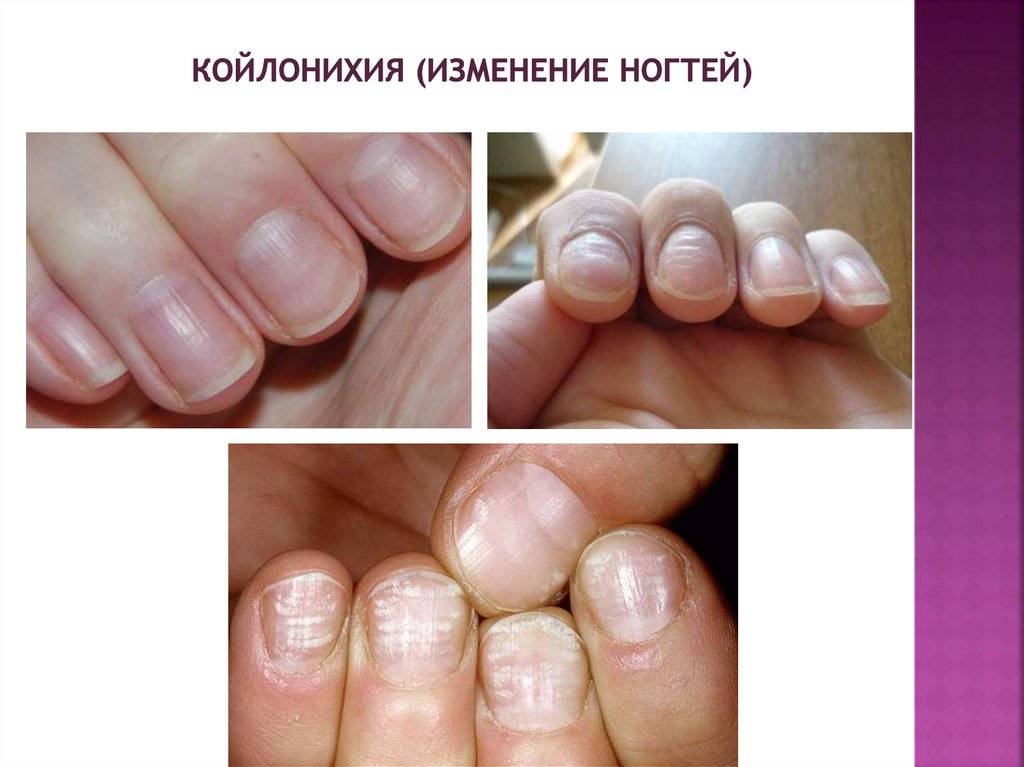
Поперечная борозда ногтя (борозда Бо) – дугообразная борозда, пересекающая поверхность ногтевой пластины от одного бокового валика до другого, — один из самых частых видов дистрофии ногтя.Онихорексис – расщепление ногтевой пластины в продольном направленииОнихошизис – дистрофия ногтей в виде их расщепления в поперечном направлении, параллельно свободному краю ногтя. Ломкость ногтей – чаще всего возникает при долгом контакте с химическими веществами, пересушивании или переохлаждении.Онихолизис – отслоение ногтя от ногтевого ложа, как правило, бывает частичным, в тяжелых формах – ноготь отслаивается полностью, что приводит к его потере. Может возникнуть вследствие травмы, эндокринных нарушениях, болезней сердца и пищеварительного тракта, венерических заболеваний, грибковых поражениях ногтя. Онихомадезис – относительно редко встречающийся вид ониходистрофии, который характеризуется отделением от ложа всей ногтевой пластины не со свободного края, как при онихолизисе, а с проксимального отдела.Койлонихия – характеризуется образованием более или менее глубокого блюдцеобразного вдавления на поверхности ногтевой пластины.
Срединная каналиформная дистрофия –глубокая каналообразная борозда шириной 4–5 мм в центральной части ногтевой пластины, берущая начало у корня ногтя, постепенно продвигающаяся к свободному краю и разделяющая его на две равные части. Гапалонихия – размягчение ногтевой пластины.Трахионихия – ноготь становится нездорового цвета, шелушится, могут отслаиваться чешуйки.Анонихия – отсутствие ногтевой пластины, является врожденным дефектом.