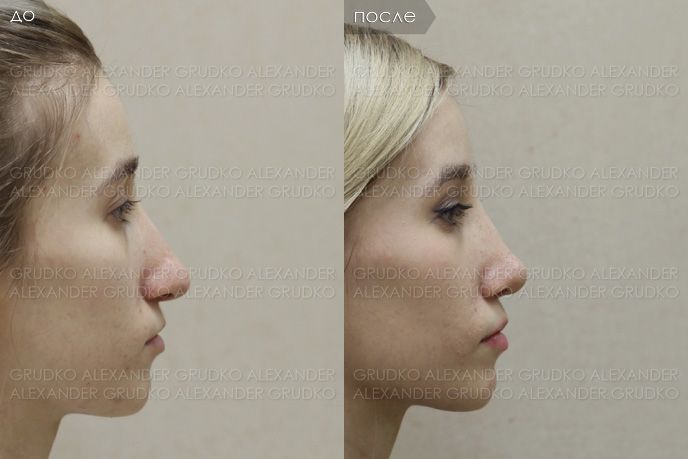
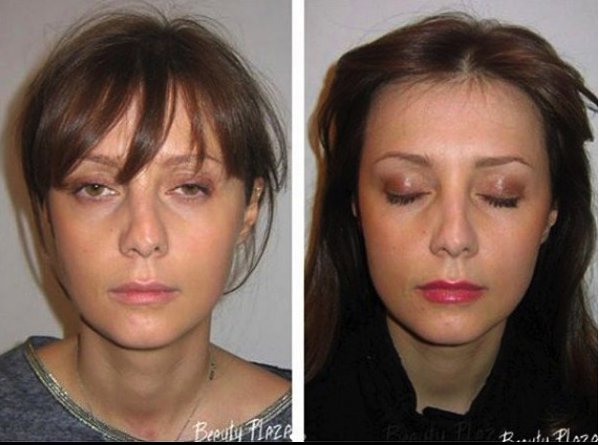
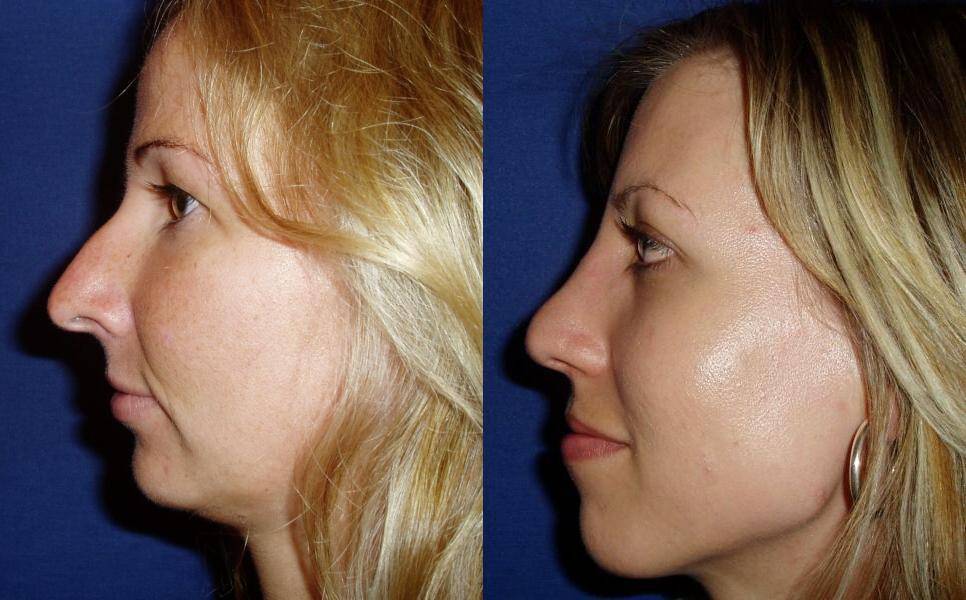
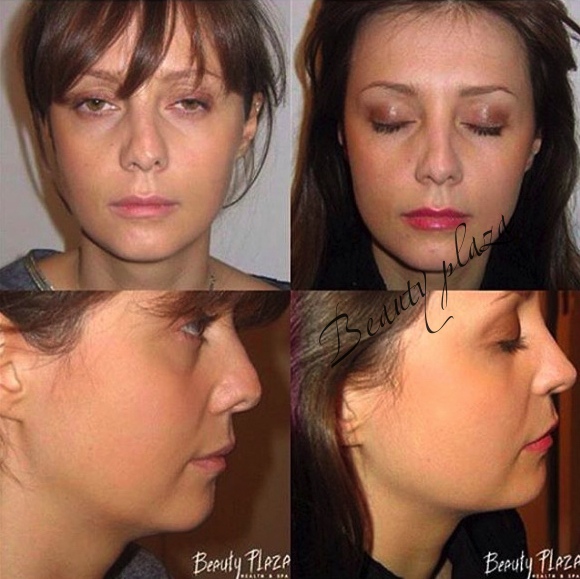
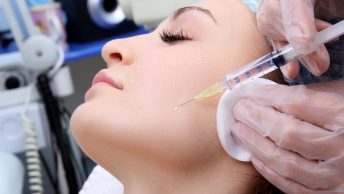
Эффективное лечение замедленной консолидации кости
Перелом является болезненным состоянием во время которого нарушается целостность кости, она может возникнуть из-за травмирования.
Переломы подразделяются на несколько типов: открытий и закрытый, также смещенный и не смещенный. После того как произошло травмирование начинается процесс срастания кости, развития костной мозоли. Данная патология называется консолидация перелома, он разделяется на быстрый и медленный. Быстрая консолидация является полноценным срастанием, развитием костной мозоли и восстановлением кровоснабжения. Замедленная консолидация кости является сбоем в сращивании кости и образовании костной мозоли. Как результат происходит неправильное сращивание и доставление человеку множества дискомфортных ощущений. Причины проявления могут быть двух характеров: общего и локального. К ним стоит отнести тяжелые формы патологий; пагубную привычку; изнурение организма; возрастную категорию 60+; переизбыток переломов; дисменорею у женского пола; попадание различного рода инфекций или инородного тела в рану; существенное повреждение мягкой ткани; нарушенное кровоснабжение; недостаточный уровень кальция.
Как проявляется болезнь?
При болезни проявляются следующие симптомы: неприродные движения костного отломка в районе травмы; болевые ощущения; на рентген снимке виден пустой промежуток меж элементами кости. Диагностируется замедленная консолидация кости во время осмотра врача (при сгибании и сильном надавливании можно определить есть ли болевые ощущения, сформировались ли упругость и пружинность в области травмы); рентгена.
На длительность консолидации оказывает влияние его локализация: более быстрее процессу заживления поддаются ребра, пястные кости и фаланги на пальцах (3 недели); перелом ключицы (4 недели); запястье, предплюсны и плюсны, кости предплечья (2,5 месяца); голень, плече и бедро (3, 4 месяца); перелом шейки бедра (около 6 месяцев). Помимо этого, на протяжении нескольких лет формируется костная мозоль, активно продолжают работать клетки, которые рассасывают костные ткани, устраняют излишки костных мозолей и отломков.
Как лечить заболевание?
Под адекватным лечением болезни подразумевается выявление и устранение причин его развития. Методы лечения разделяются на два вида: консервативный и оперативный. Первый вид является продлением срока лечения для его срастания. В него могут входить стимулирующие костеобразование препараты, вводукрепляющие и тонизирующие уколы. Также для того, чтобы ускорить процесс регенерации может назначаться физиотерапия, лечебная физкультура, лечение грязью, укрепляющие медикаменты; изменятся рацион питания, в который должны быть включены творог, молочные продукты, твердый сыр, треска, лосось, фасоль, печень, злаковые. Этапы лечения болезни не подлежит нарушению, так как существует риск осложнений. Чтобы консолидация проходила более эффективно нужно следовать ряду правил: полностью сопоставить отломки; плотно зафиксировать поврежденную зону; восстановить кровообращение в области перелома.
Для улучшения обменных процессов применяется ударно-волновая терапия (УВТ). Благодаря процедурам нарастают новые сосуды и сформируются новые костные ткани. Настоятельно рекомендовано комбинировать процедуры УВТ с другими способами восстановления, благодаря этому сокращается время сращивания. Три процедуры УВТ приведут к тому, что образуется костная мозоль. Сеансы УВТ не вызывают болевые ощущения и не предполагают какие-либо подготовительные действия. В центре ударно-волновой терапии замедленная консолидация кости может и лечится, так и УВТ могут использовать в профилактических целях. Квалифицированный работник нашего центра определяет количество необходимых процедур, для того, чтобы полностью ликвидировать все симптомы заболевания. Лечение проводится на качественном оборудовании из Швейцарии. Наш адрес улица Пушкинская 80, с услугами возможно ознакомится на сайте, и задать вопросы или записаться на прием, возможно, набрав один из указанных номеров. В нашем центре работает опытная команда врачей, которые эффективно вылечат этот недуг.
Альтернатива
Если ЛОР-врач или пластический хирург говорит, что вопрос решить сложно, то лучше не вмешиваться. На сегодняшний день альтернативой становится инъекционная косметология. Эта история управляемая — лекарственный препарат вводят, и его можно потом убрать — поставить шприц и вытянуть лекарство обратно. Инъекционная косметология хорошо убирает вмятины, выправляет бугорки. Да, приходится делать периодически, но этот интервал не раз в две недели или в месяц, а это раз в полгода или в год. Такая мера избавляет от скальпеля, психологических травм, всегда можно корректировать по ходу.
И еще важно помнить, что такая операция не может быть дешевой, так как она кропотливая. У ЛОР-хирурга, обладающего необходимой квалификацией, она оценивается от 300 тысяч рублей. Соответственно, если предлагают сделать ее за 18 или даже 25 тысяч рублей, тут стоит задуматься
Ведь вернуть все как было уже вряд ли получится
Соответственно, если предлагают сделать ее за 18 или даже 25 тысяч рублей, тут стоит задуматься. Ведь вернуть все как было уже вряд ли получится.
Имеются противопоказания, необходимо проконсультироваться с врачом
Источник https://rhinoplastika.ru/articles/2184-chem-opasna-rinoplastika.html
Источник https://medaboutme.ru/articles/10_faktov_kotorye_nuzhno_znat_prezhde_chem_reshitsya_na_rinoplastiku/
Источник https://aif.ru/health/secrets/ostatsya_s_nosom_podvohi_rinoplastiki_o_kotoryh_luchshe_znat_zaranee
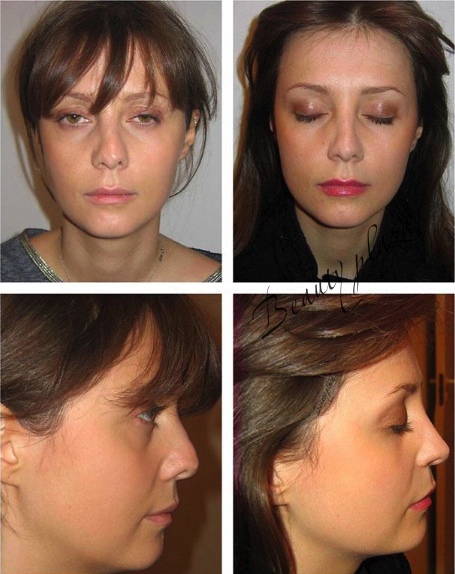
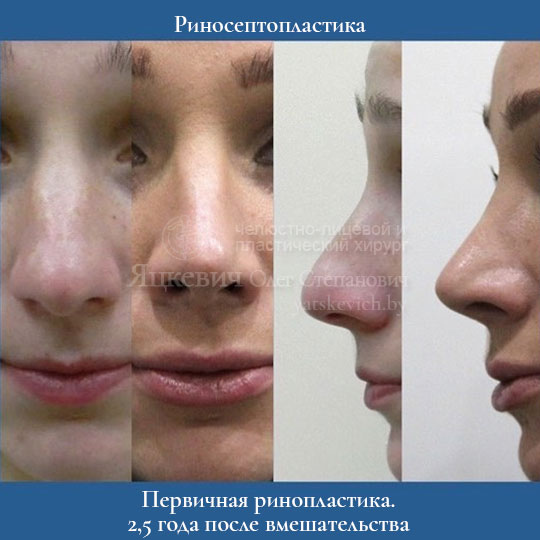
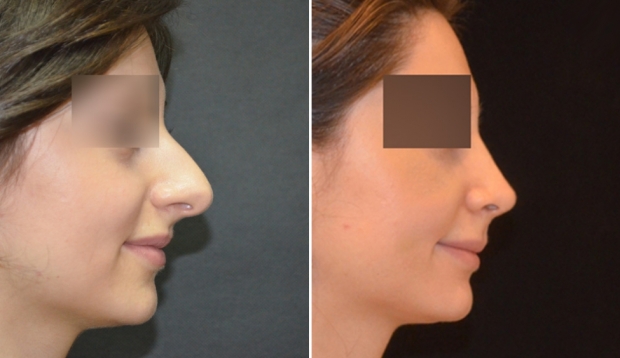
Пластика спинки и кончика носа без остеотомии
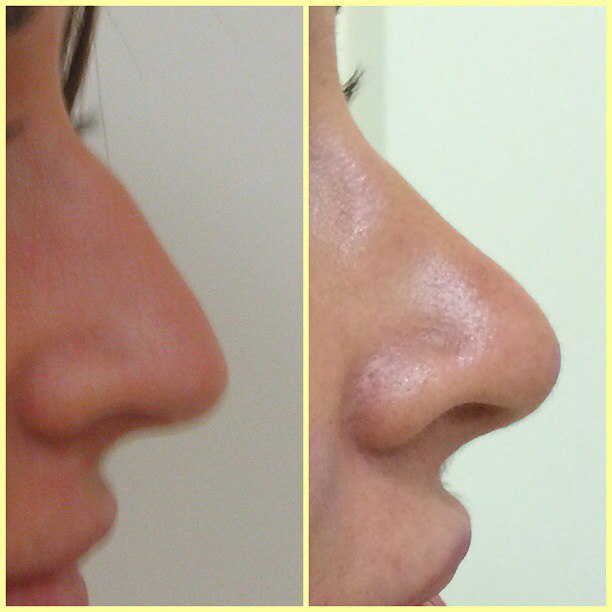
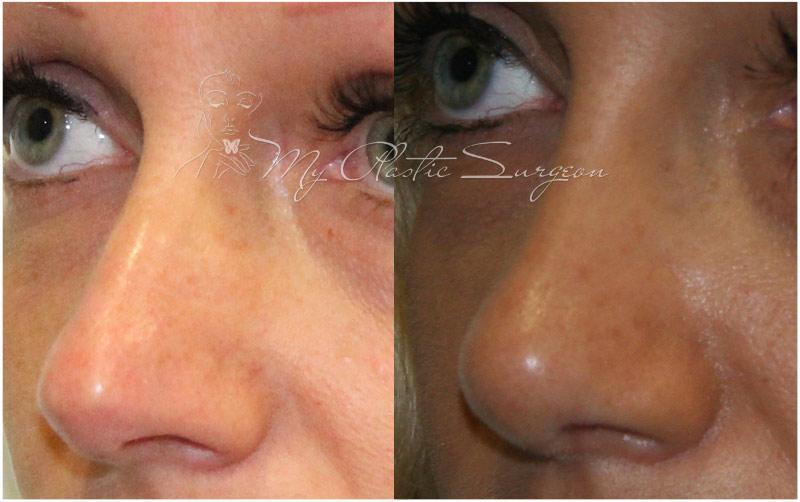
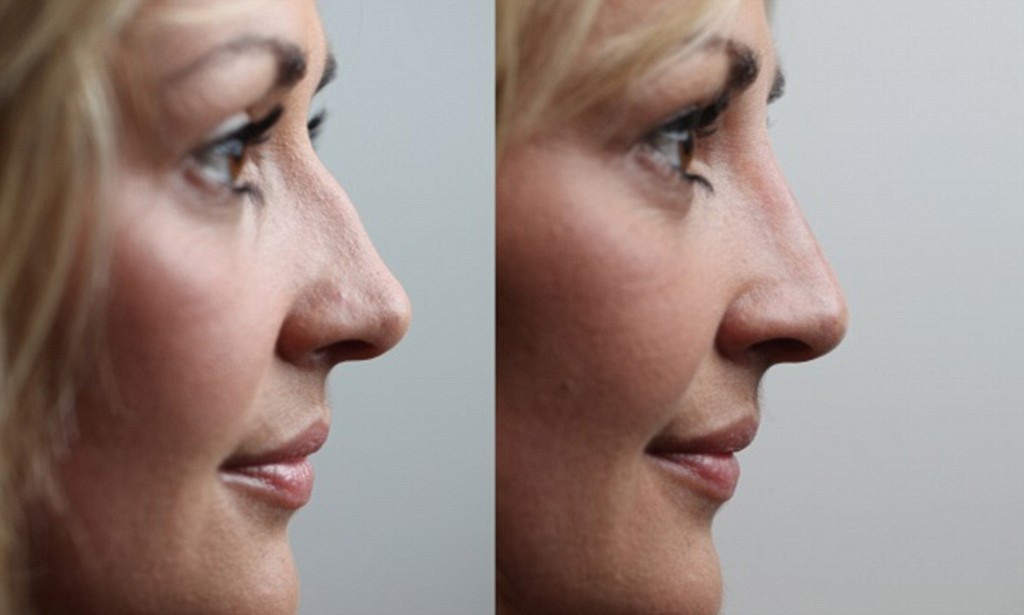
Если вы желаете скорректировать кончик и спинку вашего носа, но при этом не хотите сделать спинку тоньше и деформация имеет не выраженный характер, вам проведут операцию без остеотомии (без хирургического рассечения костных структур). Коррекция носа в данном случае будет осуществлена путем воздействия на хрящи пациента.
Коррекция спинки носа показана пациентам с наличием горбинки, широкой спинки, искривлением спинки, связанных с анатомическими особенностями или травмой. Часто сопровождается с коррекцией кончика носа, крыльев носа, а также при выполнении риносептопластики (коррекция перегородки носа).
Часто коррекция спинки проводится с септопластикой. Когда пациент испытывает затруднение с дыханием, связанное, по большей мере, не с эстетической проблемой, а с тем, что искривление спинки сопровождается проблемами перегородки носа. Внешне нос может немного «уходить» в правую или левую сторону и доставлять психологическое неудовлетворение внешним видом. При этом искривленная перегородка не позволяет пациенту полноценно дышать. Недостаток кислорода для организма является серьезной проблемой. Человек чаще страдает головными болями, недостаточное количество кислорода влияет на все системы организма, но самое главное – на сердце и мозг. Коррекция кончика носа и коррекция крыльев носа можно сочетать с другими манипуляциями. Так, без оперативного вмешательства можно избавиться от целого комплекса проблем.
Как проводится операция в нашей клинике? При проведении ринопластики мы используем закрытый способ без остеотомии. Используем уникальный ультразвукой аппарат – пьезонож (часто операцию называют пьезоринопластика). Данный метод позволяет сделать операцию не просто малотравматичной, но и ювелирной. Когда работа хирурга чёткая, точная и совпадает с компьютерным моделированием до 95%. Это очень высокий процент в пластике носа, так как ткани, анатомические особенности пациентов разные, а результат всегда желаемый и безупречный.
После коррекции спинки носа накладывается гипс. На данный момент в обычном представлении гипс не соответствует тому, что было 10-15 лет назад. Это специальная накладка телесного цвета, плотно фиксируется на нос. Ношение гипса обязательно и составляет от 10 до 14 дней, в единичных случаях при сложных ринопластиках и реконструкциях носа, гипс может сниматься на 21 -23 сутки после операции.
После операции важно соблюдать все рекомендации врача. Стабильный и желаемый результат можно достичь только при совместной работе пластического хирурга и пациента
Мы круглосуточно находимся на связи со своими пациентами, проводим необходимые процедуры для лучшего заживления и сокращения отёков. Внешние отёки уходят в течение 3-4 недель, внутренние могут сохраняться до нескольких месяцев. Результат после операции следует оценивать только спустя 1 год, но это не значит, что пациент не увидит эффекта сразу. Важно понимать, что ткани и организм человека – сложная система и любое хирургическое вмешательство требует терпения. Ринопластика является одной из самых сложных пластических операций. Поэтому доверяйтесь только профессионалам и берегите своё здоровье.
Последствия
Врачи выделяют несколько основных типов проблем, с которыми может столкнуться пациент, сделавший ринопластику:
- Эстетические.
Если угрозы для здоровья и жизни пациента нет, но, тем не менее, что-то пошло не так, это относится к эстетической стороне вопроса. Если нос после ринопластики стал больше, или после операции осталась горбинка – проблема однозначно эстетическая. - Функциональные.
Иногда их путают с эстетическими потому, что выглядят они не очень привлекательно. Но есть и отличие: при функциональных проблемах человек не может дышать носом или испытывает определенные трудности при определении запахов. - Инфекционные.
Покраснения разной степени тяжести, припухлости. Встречаются не так часто, но могут сопровождаться высокой температурой и тяжелым состоянием пациента. - Психологические.
Обычно появляются в комплексе с другими проблемами, но бывают случаи, когда плохое эмоциональное состояние пациента ничем не обусловлено. Люди боятся того, как их новая внешность будет воспринята окружающими. - Специфические.
Связаны с индивидуальными особенностями организма пациента и не всегда могут быть предугаданы.
Если говорить о серьезных последствиях, которые могут навредить здоровью пациента, следует выделить следующие ситуации:
- Повреждение хрящей
или кожи. - Повреждение костей.
- Кровотечение
во время или после ринопластики.
В первом случае после операции высока вероятность появления рубцов и спаек, устранение которых потребует дополнительного оперативного вмешательства после заживления носа. Во втором: нос может сместиться или искривиться в сторону, исправляющее оперативное вмешательство обычно требуется чаще.
В третьем проблема купируется с помощью медикаментов и ватных тампонов.
Удаление спиц и проволоки после остеосинтеза надколенника по Веберу
При переломах надколенника (коленной чашечки) со смещением отломков выполняется операция остеосинтеза, т.е. скрепление костных фрагментов для восстановления целостности кости и соответственно функции коленного сустава. Так как при отказе от операции пациент рискует остаться инвалидом.
Для остеосинтеза надколенника в подавляющем большинстве случаев используется методика Вебера. Когда костные отломки скрепляются двумя титановыми спицами Киршнера и дополнительно стягиваются титановой проволокой 8 образно
Это позволяет быстро и очень эффективно восстановить поврежденную кость и что немаловажно металлоконструкция минимальна по стоимости. Но у нее есть один большой минус. Очень часто пациенты испытывают дискомфорт и боль в области мпиц и проволоки, так как она находится правктичекски сразу под кожей
Поэтому часто выполняется удаление металлоконструкции из надколенника
Очень часто пациенты испытывают дискомфорт и боль в области мпиц и проволоки, так как она находится правктичекски сразу под кожей. Поэтому часто выполняется удаление металлоконструкции из надколенника.
После того как кость срослась и металлоконструкция выполнила свою функцию ее можно удалить. Полное сращение кости происходит за 6- 8 месяцев, в некоторых случая 1 год. Именно спустя этот срок можно удалять металл.
Перед данной операцией нужно выполнить стандартные анализы крови; список можно посмотреть здесь.
Операция зачастую выполняется в условиях дневного стационара, т.е. через несколько часов после операции пациент может уйти домой. Анестезия местная, проводниковая либо наркоз. Непосредственно сама операция по времени занимает 30 минут. Найти проволку и спицы, как правило, не представляет труда для хирурга. После того как металлоконструкция удалена проводится зашивание раны и наложение асептической повязки. Пациент приходит на перевязки в первые сутки, далее можно перевязываться самостоятельно либо в лечебном учреждении рядом с домом. Швы необходимо снять через 14 дней после операции. В раннем послеоперационном периоде назначаются обезболивающие и антибактериальные препараты.
Примерно через 1 месяц после операции по удалению металлоконструкции из надколенника можно постепенно увеличивать нагрузку и возвращаться в свой обычный ритм жизни.
Осложнения после ринопластики
Многие послеоперационные осложнения ожидаемы и естественны.
Отеки
Отеки на лице после ринопластики – самые частые последствия операции: они будут держаться около 10 дней, а неявно выраженные внутренние отеки — и до полугода. Если нос после ринопластики не дышит, нарушено обоняние, это также свидетельствует об отечности. Когда спадет отек, дыхание восстановится.
Чтобы уменьшить первичный отек, сразу после ринопластики врач закрепляет на лице пациента поддерживающую повязку из гипса. Чтобы ускорить восстановление после ее снятия, хирург порекомендует, например, ограничить соль в рационе или прикладывать к носу лед и охлаждающие компрессы.
Синяки и гематомы
Синяки после ринопластики тоже вероятны. Гематомы синеватого оттенка появляются около переносицы, на спинке носа, в местах, где повязка была наложена слишком плотно. Они сойдут приблизительно через месяц после операции вместе с явно выраженными отеками.
Температура
Немного повышенная температура после ринопластики — до 37-38 градусов, также нормальна. Если температура выше 38 и держится долго, лучше обратиться к своему хирургу.
Осложнения, которые возникают не сразу, а в течение периода восстановления, часто связаны с эстетикой.
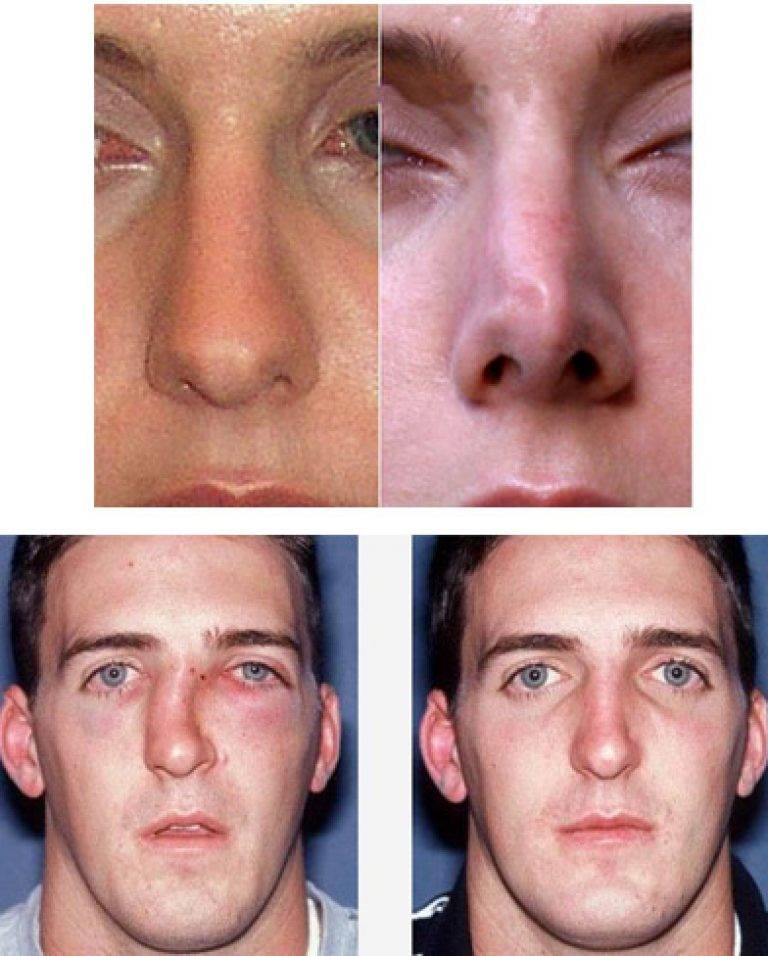
Горбинка на носу
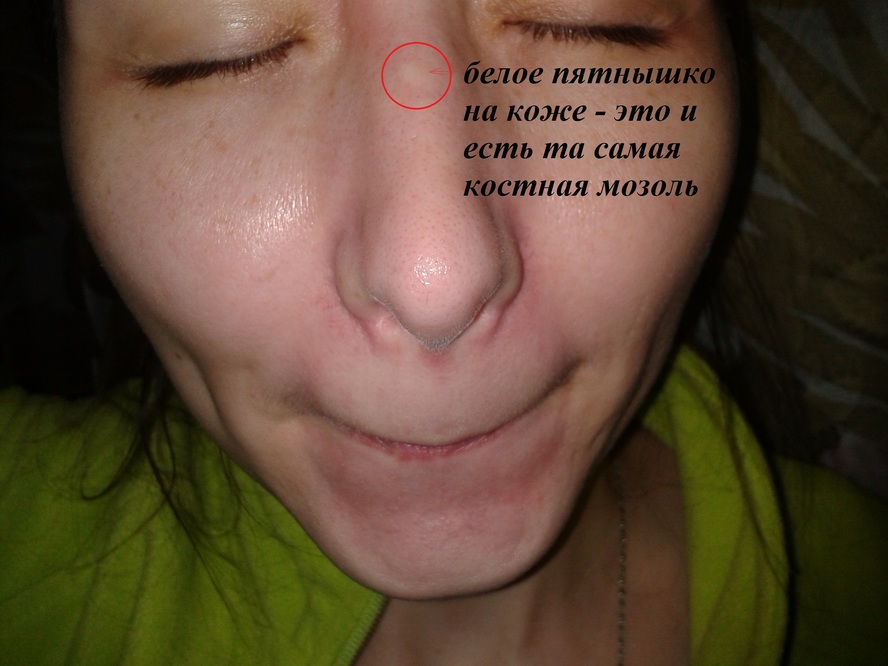
Например, горбинка, которая была удалена, опять становится заметной через несколько месяцев после ринопластики. Чаще всего, дело в индивидуальных особенностях организма: на месте травмированной ткани усилился рост новой соединительной, разрослись избыточные костные волокна — так называемая «костная мозоль». Чтобы предотвратить появление горбинки на начальном этапе, нужно в назначенное время обязательно проходить осмотр у своего хирурга. Врач назначит лечение, и повторную операцию по удалению горбинки делать не придется.
Ассиметрия или искривление
Под «кривым носом» после ринопластики часто имеют в виду искривление носа на одну сторону. Такое может случиться, если после снятия повязки хрящи еще не закрепились и один из них изменил положение. В результате спинка носа может стать неровной. Смещение может произойти и при травме уже прооперированного носа. Кроме того, легкая асимметрия после ринопластики, например, разные по размеру ноздри, возможны из-за неравномерного отека тканей. Нужно дождаться полного спадения отеков — это займет от полугода до года — и проконсультироваться с хирургом, если заметная асимметрия и искривление сохранились.
Опустился кончик носа
Опущение кончика носа — естественный процесс в период реабилитации. Ткани приживаются в новом положении, и в среднем кончик носа после любой ринопластики опускается до 3 мм. В течение 2-3 месяцев после того, как спадет отек, нос станет тоньше, и кончик его тоже изменит свое положение. Если кончик опустился слишком сильно, хирург может посоветовать дополнительную корректирующую пластику.
Швы
Часто вызывает беспокойство заживление швов после ринопластики. Когда края ран стягиваются, корочки исчезают, хирург может порекомендовать специальные ухаживающие мази и гели, чтобы облегчить процесс рубцевания. Рубцы после ринопластики — следы от соединительной ткани, остающиеся на месте разрезов, обычно слабые и незаметные. А правильный уход поможет им быстрее рассосаться, предотвратит появление шрамов и фиброза — разрастания соединительной ткани.
Профилактика
Превентивные меры против образования костной мозоли после ринопластики:
Выполнение назначений врача на время реабилитации.
Срочное обращение к наблюдающему специалисту при появлении первых признаков патологии.
Тщательный выбор клиники и хирурга для проведения операции
Поскольку ринопластика – распространенная процедура и имеет доступную стоимость, важно проанализировать все предложения и выбрать из них наиболее проверенный, с хорошей репутацией, не соблазняясь на низкие цены и сомнительные отзывы.. Костная мозоль после ринопластики не опасна для жизни, но ее нужно убрать, так как она способна вызывать хронический болевой синдром и другие осложнения, о которых мы расскажем далее
Костная мозоль после ринопластики не опасна для жизни, но ее нужно убрать, так как она способна вызывать хронический болевой синдром и другие осложнения, о которых мы расскажем далее.
Чтобы сформировался такой дефект, нужно около года. Это результат стандартного процесса регенерации тканей после коррекции, если в ходе нее затрагивалась кость. Если хирург не проводил манипуляций с костным остовом, то и мозоль не появится. Структура такого дефекта – соединительная ткань, нарастающая в месте состыковки костей. Процесс нарастания проходит в три этапа:
- формируется провизорная мозоль;
- появляется остеоидная ткань;
- вместо костных волокон появляются соединительнотканные.
Иногда сначала формируется хрящ, а из него образуется кость.
Чтобы такой дефект не появился, после ринопластики нужно точно следовать рекомендациям хирурга. При этом гипермозолям более подвержены молодые люди в возрасте 17-18 лет, потому что в этом периоде ростковая область наиболее активна, а процессы регенерации интенсивнее. Поэтому и рекомендуется делать ринопластику, когда развитие хрящей и костей окончено, то есть после 25 лет.
Самостоятельно массировать или пытаться убрать другими способами костную мозоль на переносице после ринопластики нельзя, потому что можно сделать только хуже.
Гипс или другие материалы?
Использование гипса немного уменьшилось с появлением стекловолоконных и полиуретановых лент и шин. Но гипс имеет определенные технические преимущества перед синтетикой, его можно клеить, гипс требует меньшего напряжения. Гипс впитывает жидкости, включая гной, кровь и пот.
Лонгет-фиксатор для фиксации и иммобилизации верхней конечности
Чтобы удалить гипс, даже если пилы для гипса нет рядом, шину можно снять, намочив и размотав повязку или используя простые ручные режущие инструменты.
По сравнению со стекловолокном, гипс труднее поддерживать в присутствии влаги и труднее обеспечивать его чистоту. Производные гипса тяжелее стекловолокна и считаются более ограничительными и менее удобными. Однако при всех своих достоинствах и стоимости гипс остается для иммобилизации в некоторых состояниях материалом первой линии.
Как избежать патологических образований при восстановлении
Соблюдение основных принципов восстановительного периода, рекомендованных пациенту хирургом — залог успешного выздоровления после переломов.
- Неукоснительное выполнение всех рекомендаций и назначений медиков.
- Фиксация поврежденной кости в неподвижном положении на установленный врачом срок. Нельзя самостоятельно снимать гипс или фиксировать кость дольше периода, согласованного с хирургом.
- Отказ от повышенных физических нагрузок, особенно если они каким-либо образом отражаются на состоянии поврежденной области тела.
- Переход на питание, способствующее регенерации костей. Для повышения скорости восстановительных процессов больному назначают витаминно-минеральные комплексы.
- Посещение физиотерапевтических процедур.
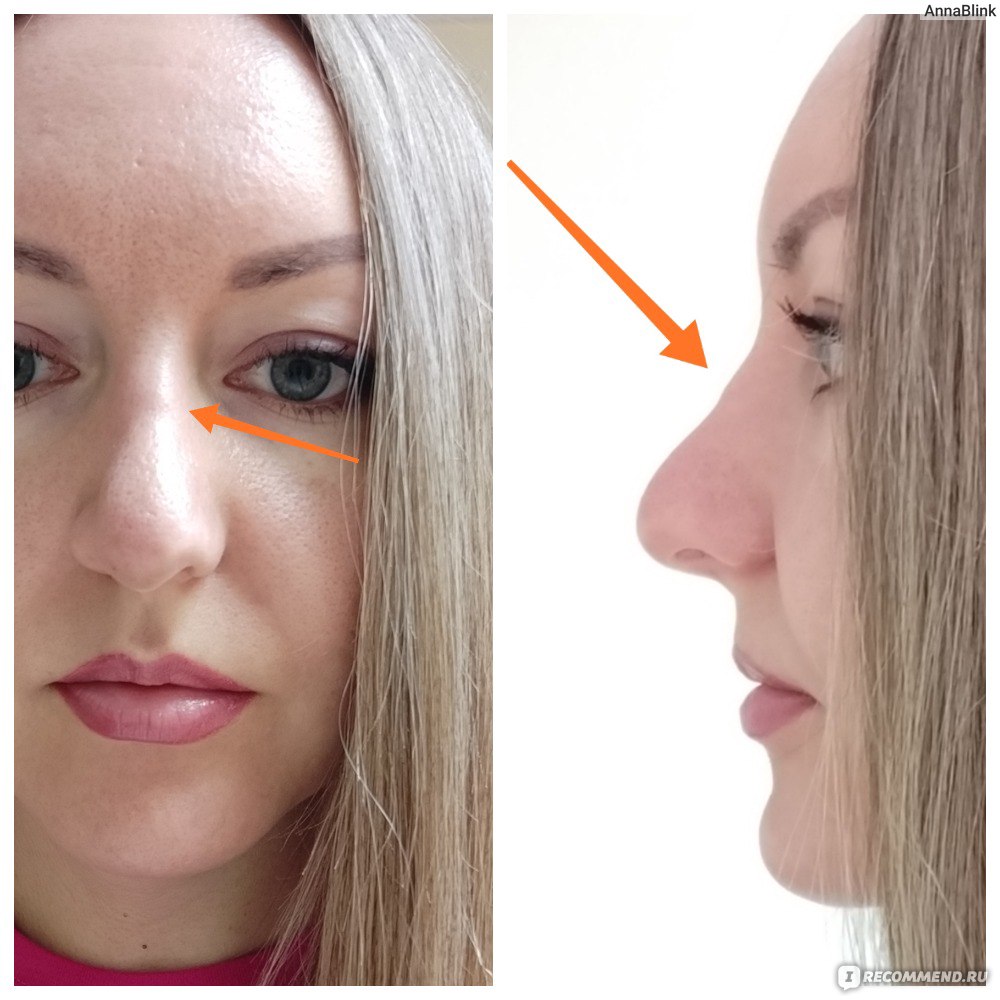
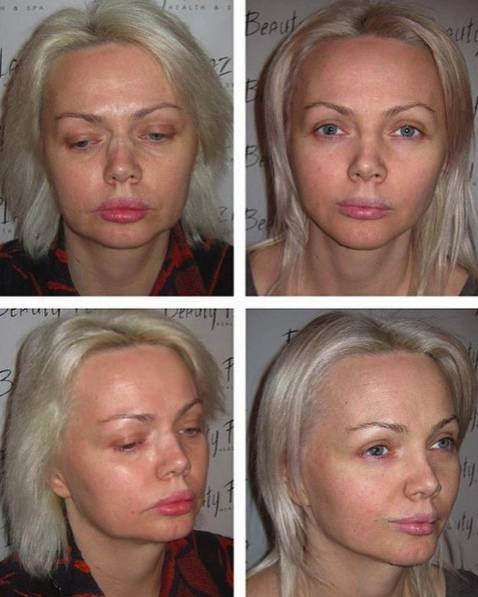
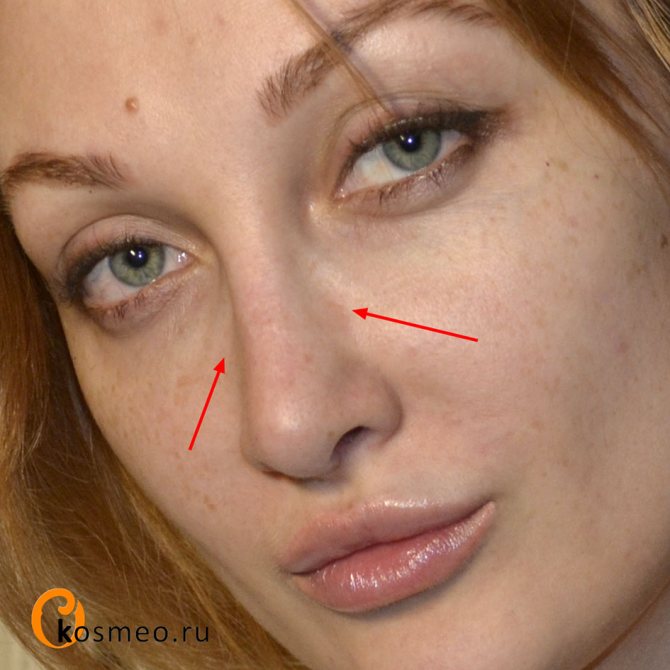
Причины возникновения костной мозоли после ринопластики
Каркас носа состоит из костной и хрящевой части. Операция ринопластики – изменение формы носа – может потребовать хирургического удаления части той или другой ткани. Пластическая операция – всегда повреждение ткани, и если дело касается костей носа, то реакции на повреждение следует ждать такой, которая присуща всем костям человеческого организма.
Для костной ткани характерен свой собственный, отличный от других тканей способ заживления. Состоит он из трех этапов: вначале вокруг области перелома образуется так называемая костная мозоль – мягкая соединительная ткань. Затем происходит образование молодых тонких волокон костной ткани. И третьим этапом идет кальцификация и уплотнение этих волокон.
Поскольку костная ткань постепенно замещает соединительную, то получается, что кость не просто срастается, но и покрывается небольшим наростом. По этому наросту опытные рентгенологи даже через десятки лет могут найти признаки перенесенного когда-то перелома.
Если во время ринопластики хирург стачивает или удаляет часть костной ткани, то заживление после операции обязательно сопровождается образованием костной мозоли. Ее размеры определяются как глубиной травматизации самой кости и окружающих тканей, так и склонностью организма каждого конкретного человека к чрезмерным восстановительным реакциям.
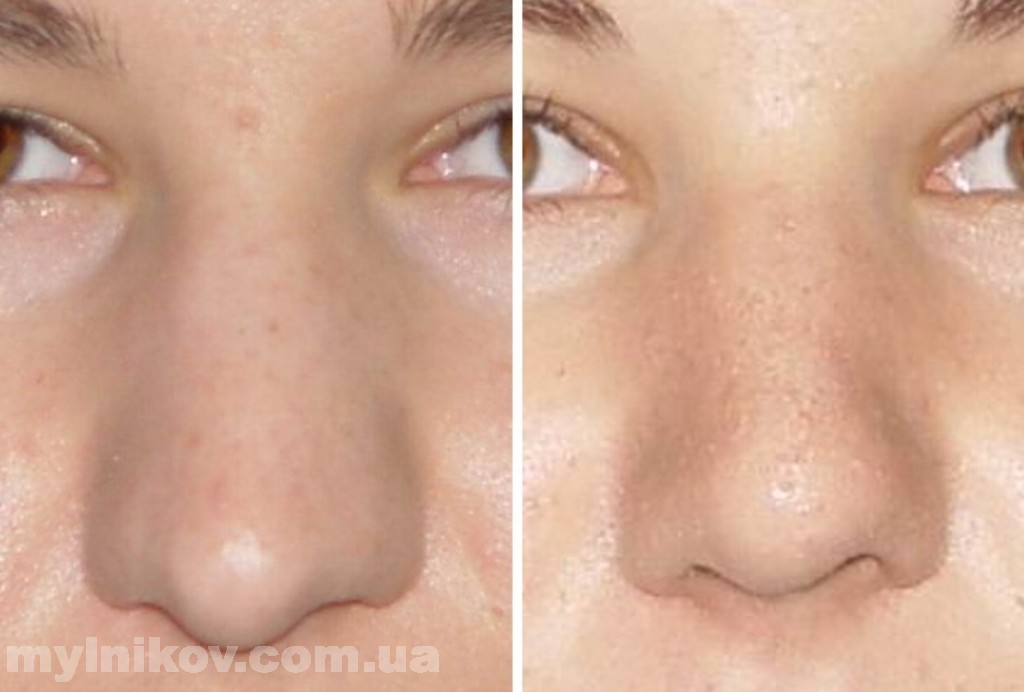
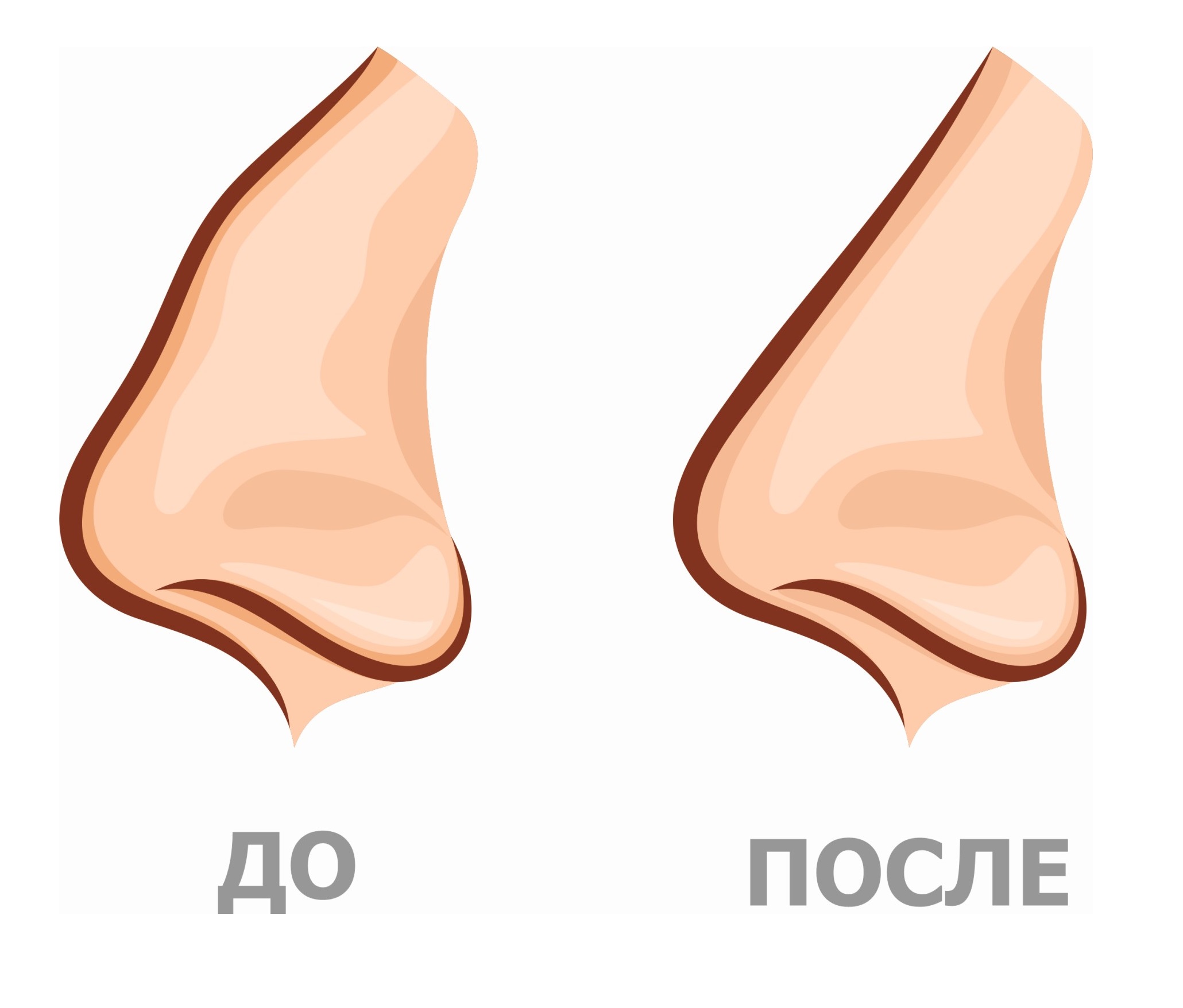
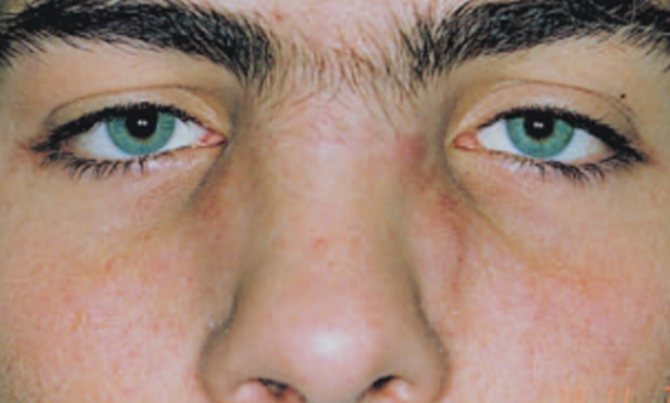
Что такое костная мозоль и как она образуется после ринопластики
Костная мозоль после коррекции носа — разрастание соединительной ткани в месте нарушения целостности кости после оперативного вмешательства. Нарост образуется на переносице как компенсаторный механизм для повышения прочности кости. Никакой угрозы жизни она не несет, но относится к эстетическим дефектам.
Для здоровья костная мозоль не опасна, однако может вызывать боль и разные осложнения. Обычно костная ткань после операции восстанавливается в течение года. При ринопластике может появиться только в том случае, если во время оперативного вмешательства затрагивается кость и нарушается ее целостность.
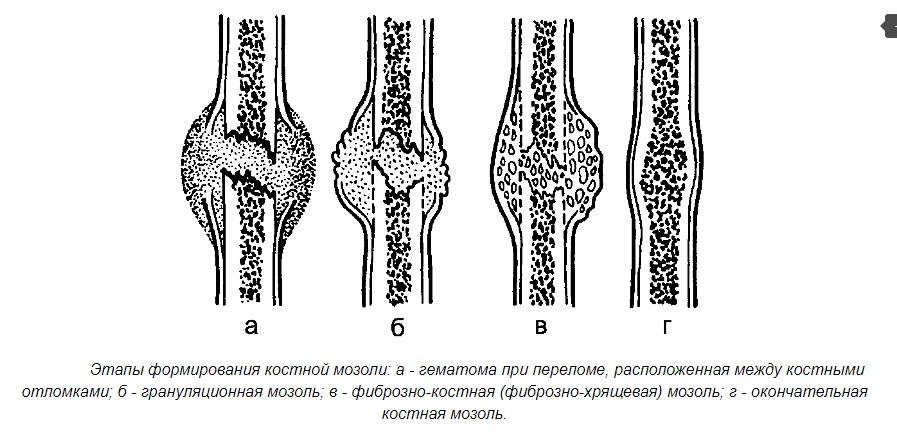
Этапы формирования мозоли
Выделяют три этапа процесса образования нароста на кости носа:
- Формирование провизорной мозоли — в месте нарушения целостности образуется первичная мозоль из грануляционной ткани. Это происходит в первые 7-10 дней после ринопластики. В этот период отмечается расхождение костей в месте перелома и преобразование грануляционных клеток в соединительные.
- Образование костной ткани — происходит на 10-30 день после коррекции. В этот период соединительная ткань трансформируется в костные клетки — остеобласты, между которыми находятся коллагеновые волокна. Формируется костная мозоль.
- Замещение остеоидной ткани соединительнотканными волокнами. В норме через месяц костная ткань начинает количество остеобластов возрастает, после чего на 24 неделе кость формируется полностью. Однако иногда соединительная ткань в течение продолжает разрастаться, образуя гиперпластическую мозоль.
Вероятность такой патологии выше в молодом возрасте, когда костные структуры еще полностью не сформированы, а ростковая зона и процессы регенерации чрезвычайно активны. Поэтому пластику носа рекомендуется после окончательного формирования костной и хрящевой ткани, не ранее 25 лет.
Виды костных мозолей
Формирование костной мозоли зависит от многих факторов, к которым можно отнести соматическое здоровье, возраст, объем оперативного вмешательства и индивидуальные особенности организма. Различают в ринопластике три основных разновидности формирования мозоли кости:
- Периостальная — формируется с внешней стороны, возникает в точке срастания костей носа. Не относится к патологическим процессам. При образовании активно образуются остеобласты — клетки кости.
- Интермедиальная — промежуточная мозоль, которая разрастается между внешней и внутренней частью перелома. Такая мозоль соединяет разрозненные фрагменты кости, восстанавливает ее целостность. Если гипсовая лангета после ринопластики наложена правильно, плотно прилегает к кости, не дает смещаться костным фрагментам, то образование мозоли проходит правильно. Если есть смещение, то возникает вероятность образование нароста.
- Эндостальная — внутренняя костная мозоль, образующаяся со стороны эндоста. На этой части кости отсутствуют сосуды, поэтому мозоль постепенно разрастается и выпирает.
Первыми образуются внешняя и внутренняя мозоли. Они временно соединяют фрагменты и создают условия для последующего сращения кости. Они рассасываются постепенно, замещаясь образующейся надкостницей и тканями кости. Интермедиарная мозоль формируется позже, она прочно соединяет части кости. Это нормальный процесс. При нарушении процесса регенерации соединительная ткань разрастается чрезмерно и выходит за пределы костных фрагментов.
Причины
Разрастание соединительной и костной ткани происходит в результате неправильного срастания костей носа. Причиной может быть неправильная репозиция костных фрагментов во время оперативного вмешательства, но чаще всего это результат механической травмы в период регенерации, которая повлекла смещение костей или повреждение мягких тканей носа вокруг оперируемых органов, например, питающих кость сосудов.
Для фиксации фрагментов кости носа хирурги накладывают ринологические шины и лангеты (гипсовые повязки). Чем надежнее зафиксированы кости, тем успешнее проходит регенерация. В период восстановления эта часть лица очень уязвима, и малейшее механическое воздействие может привести к нарушению восстановительных процессов.
На формирование костной ткани влияют и состояние самого организма, разных его систем. На процессы восстановления влияет гормональный статус, состояние иммунной и сосудистой систем, активность обменных процессов, а также склонность к образованию келоидной ткани.
Диагностика
Диагностика костной мозоли основывается на данных осмотра и рентгенографии. На рентгеновском снимке нарост выглядит оболочкой, окружающей зону повреждения кости. Снимок помогает определить точную локализацию нароста, его размеры, выработать тактику лечения.
Сохраняется ли результат на всю жизнь?
В большинстве случаев — да. В редких случаях перегородка может сдвигаться и блокировать дыхательные пути. Тогда приходится прибегать к хирургическому вмешательству повторно.
Почему перегородка может вернуться в прежнее положение?
«В некоторых случаях после септопластики перегородка может вернуться в прежнее положение, тогда человеку потребуется ресептопластика, то есть повторная септопластика. Причин, по которым улучшений после операции не наблюдается или перегородка вовсе возвращается к дооперационному виду, может быть несколько. Главным показанием к ресептопластике являются травмы носа, в результате которых деформируется перегородка. Также повторная операция может понадобиться при неправильно подобранном хирургическом подходе и возникновении осложнений
Для того чтобы минимизировать риски развития осложнений, необходимо с особым вниманием подойти к выбору хирурга-оториноларинголога и медицинского центра, где будет проводиться септопластика»
эксперт
Больница 83 ФНКЦ ФМБА России, пластический хирург
Убирать или оставлять
Существует ряд мифов, которые не всегда соответствуют действительности:
- Рубцы рано или поздно исчезнут сами по себе. Это мнение ошибочно: не все дефекты становятся незаметными. Если в процессе их формирования были какие-то нарушения и площадь поражения очень большая, то видимое повреждение может остаться и заметно отличаться от окружающих тканей.
- Следы, остающиеся после заживления прыщей, не вредят здоровью. Можно оставить их без коррекции. Это не совсем верно: защитная функция кожи тоже страдает. В частности, вероятность повторного возникновения того же акне даже увеличивается.
- Можно позагорать (например, в солярии), и это будет решением вопроса, как избавиться от темных шрамов. На самом деле загар не только не маскирует дефекты, но и может вызвать дополнительные повреждения в виде гиперпигментации. Более темные участки будут устойчивыми, и вам придется решать уже две проблемы.
- Чтобы исправить положение, придется идти на операцию, нередко болезненную и долгую, других вариантов нет. Это в корне ошибочно. Некоторые дефекты можно скорректировать действительно лишь у хирурга, но далеко не все. Ряд проблем поддаются консервативному лечению, для этого есть варианты физиотерапии, препараты, щадящие методы.
Так что вопрос, можно ли избавиться от старых шрамов, чтобы не подвергать свою внешность дополнительным рискам, не должен вас пугать. Рекомендуем вам обратиться к врачу и узнать, какие методы могут помочь именно вам избавиться от повреждений.
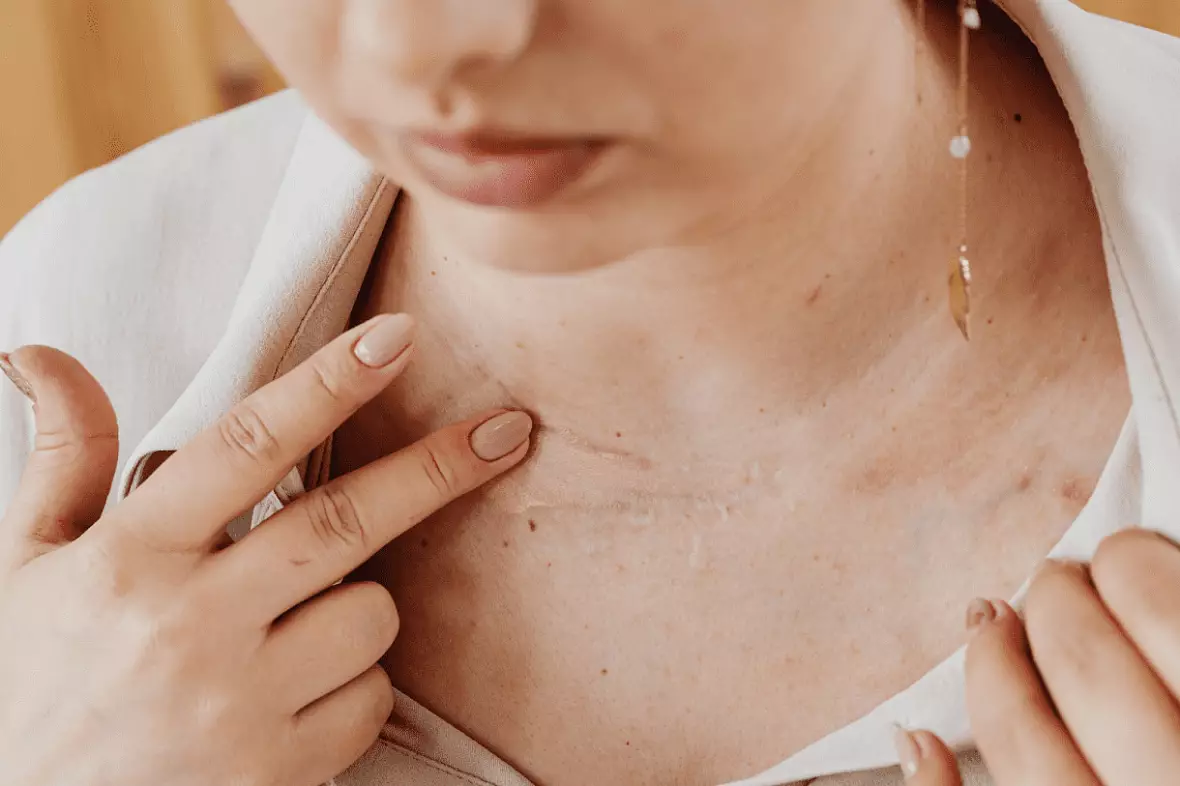
Эстетический дискомфорт
Современная медицина считает, что борьба с дефектами кожи не относится только к терапевтической или косметологической области. В литературе можно встретить мнение, что этим вопросом могут заниматься специалисты нескольких направлений: косметологи, дерматологи, хирурги, врачи реабилитационной медицины, а также медицинские психологи. Ведь проблемы доставляют настоящее эстетическое страдание, снижают качество жизни, заставляют постоянно думать о том, как можно избавиться от шрамов. В итоге это может привести даже к неврозам.
Отдельно надо сказать о стриях (растяжках), которые часто появляются у юношей и девушек в период полового созревания. Изменения внешнего вида накладываются на непростой подростковый период, и это вызывает особые проблемы.
Физический
Рубцы доставляют многим пациентам не только психологический дискомфорт, но и болезненные ощущения. Ведь на этом участке формируются не обычные клетки кожи, а плотная ткань, а значит, человек испытывает неприятные чувства.
- зуд;
- ощущение стянутости;
- боль, вызванная тем, что заживление произошло на месте прохождения нерва;
- нарушение чувствительности тканей.

Причины появления
Формирование таких наростов происходит при сращивании костей после переломов. Частые физические нагрузки также могут провоцировать патологию. На возникновение данных образований может влиять неудачная ринопластика (пластическая операция в области носа).
Факторами развития костных мозолей являются:
- неправильное сращивание тканей костей;
- ранние сроки нагрузок на место перелома;
- нарушение правил реабилитационных действий;
- ослабленная иммунная система;
- эндокринологические заболевания;
- возраст;
- степень тяжести переломов и их количество.
- воспаление, сопровождающееся гнойным процессом в сломанном участке;
- плохое кровоснабжение кости;
- неправильное лечение перелома.
Данная патология может появляться после переломов костей таких отделов организма человека:
Специалисты различают несколько этапов развития наростов на костных тканях:
- Образование провизорного нароста (в первую неделю после травмы).
- Превращение рубца в хрящевую ткань (этот этап длиться около месяца).
- Хрящ постепенно окостеневает (до полугода).
- Формирование нароста на кости (через год после перелома).
Костные мозоли являются этапом сращивания костей. Но если этот процесс происходит неправильно, тогда такое образование приводит к нежелательным последствиям. В таких случаях от излишней соединительной ткани необходимо избавиться.
Нам постоянно пишут письма читатели, с вопросами «Как бороться с грибком ног? Что делать с неприятным запахом ног? и другие острые вопросы наших читателей» Наш ответ прост, есть много народных средств. Но есть и более действенные средство от грибка ARGO DERM, которые сейчас разработали врачи. Собственно, относительно данного средства давал интервью А. Мясников, советуем ознакомиться.