Диагностика
При диагностике врач должен дифференцировать острый панкреатит от аппендицита, холецистита, прободной язвы желудка, острой кишечной непроходимости, острого ишемического абдоминального синдрома и других острых состояний с похожими симптомами.
Вв международной клинике Медика24 проводится полный комплекс диагностических обследований при остром воспалении поджелудочной железы.
- Общее и биохимическое исследование крови. Общий и биохимический анализы крови при остром панкреатите показывают повышение уровня лейкоцитов, СОЭ, пониженный гематокрит (объем кровяных телец), повышение уровня амилазы, липазы, глюкозы, снижение уровня общего белка, альбуминов, глобулинов, повышение уровня С-реактивного белка, мочевины.
- Биохимический анализ мочи. Исследование мочи показывает повышение уровня амилазы, наличие эритроцитов, лейкоцитов, белков.
- Ионограмма. Это исследование показывает снижение уровней кальция, натрия, калия в крови в результате неукротимой рвоты и обезвоживания организма.
- УЗИ поджелудочной железы и органов брюшной полости. Ультразвуковое исследование показывает увеличение поджелудочной железы, участки неоднородности ее ткани, изменение формы, неровность ее контуров, наличие жидкости в брюшной полости, забрюшинном пространстве.
- Рентген. Рентгенография живота и нижней части легких показывает вздутие кишечника, наличие плеврального выпота.
- Лапароскопия. Это визуальный метод обследования. Через прокол в брюшной стенке внутрь вводится миниатюрная видеокамера с подсветкой, изображение с которой поступает на монитор компьютера. С его помощью врач может установить причину закупорки протока поджелудочной железы, исследовать очаг воспаления, обнаружить геморрагический экссудат, участки некроза ткани, кровоизлияния и другие характерные признаки заболевания.
- КТ. Компьютерная томография помогает обнаружить участки некроза ткани поджелудочной железы, псевдокисты, подробно исследовать структуру органа.
- МРТ. Магнитно-резонансная томография может быть использована для получения дополнительных диагностических данных.
Осложнения
Не все люди знают, как начинается гайморит, поэтому многие принимают симптомы за тяжелую простуду и лечатся самостоятельно. Это может привести к определенным осложнениям, отдаленным последствиям. Среди ключевых осложнений можно выделить поражения бронхов и распространение инфекции на легкие, развитие отитов (поражение среднего уха), переход болезни в хроническую форму.
Тяжелый и запущенный, своевременно не вылеченный гайморит может привести к воспалению внутренних органов – сердца, глаз, почек, поражению суставов и мозга, его оболочек. Если образуются гнойные полости в гайморовых пазухах, возможен прорыв гноя в кровь (возникает сепсис), проникновение его в соседние пазухи с развитием пансинусита, воспаление мозговых оболочек с явлениями менингита. Всех этих осложнений можно избежать при полноценном лечении гайморита под руководством лор-врача.
Дополнительные методы лечения: за и против
Очищение пазух носа помогает уменьшить скопление слизи и гноя, улучшает их отток. Применяют различные виды препаратов – разжижающих слизь, увлажняющих, противовоспалительных и рефлекторных. Они помогают сделать слизь более жидкой, уменьшить отек слизистой и расширить устье гайморовой пазухи, чтобы секрет быстрее выводился.
Прогревания в острой стадии болезни не применяют потому, что они могут усилить отек, образование гноя и воспаление. Физиотерапевтические и тепловые методики допустимы в стадии выздоровления или при лечении хронического процесса вне обострения. В домашних условиях, без согласования с врачом их лучше не использовать.
Лечение
Лечение болезни длительное, занимает до 5 – 6 месяцев. Подбирается индивидуально с учетом причины. За помощью надо обратиться к дерматологу, подологу, микологу. Чем большая площадь отслоилась, тем более долгим будет восстановление.
Лечение онихолизиса ногтей включает:
- зачистку или удаление отслоившейся части ногтевой пластины;
- борьбу с грибковой инфекцией, если она была обнаружена;
- защиту оголенной зоны мягких тканей;
- профилактике инфекционных осложнений;
- стимуляцию роста ногтя;
- коррекцию косметического дефекта.
Обратиться к врачу рекомендуется сразу. Применение для лечения онихолизиса народных средств и методов без консультации чревато осложнениями
Очень важно не пускать проблему на самотек. Чем больше времени упущено, тем меньше будут шансы, что ноготь прирастет
При образовании полости между ногтем и ногтевым ложе кожа со временем становится твердой и уже не сможет прирасти к ногтю.
Главное, что нужно сделать для эффективного лечения онихолизиса ногтей – это прекратить влияние травмирующего фактора. Если отслойка возникла из-за аллергии на стиральный порошок или чистящее средство, необходимо сменить их на другие, использовать плотные резиновые перчатки.
Если причина в инфекции – необходимы меры по уничтожению возбудителя. Для борьбы с грибком используют лаки, местные мази, крема. При тяжелой форме подключают противогрибковые препараты для приема внутрь. Курс лечения и конкретные препараты назначает врач. При бактериальной инфекции назначают мази с антибиотиками.
Если отслойка ногтевой пластины случилась из-за травмы ногтя, для коррекции косметического дефекта применяют протезирование специальным медицинским гелем. Он отличается от стандартных гелей, которые используются для наращивания. Изготовлен из гипоаллергенных компонентов, не вызывает аллергической реакции или ожога. Протезирование гелем при онихолизисе помогает закрыть мягкие ткани, минимизировать риски травмирования ногтевого ложа, предотвратить попадание инфекции. Материалы для протезирования содержат противогрибковые и антисептические добавки. Но использовать этот метод можно только при отсутствии инфекции.
Чтобы ускорить рост ногтя назначают витамины, препараты железа, кальция. Также применяют местные средства (масла, крема для кутикулы), массаж пальцев для улучшения кровообращения.
Виды и причины неровностей
На ногтевой пластине могут появляться горизонтальные или вертикальные бороздки и полосы
Обратите внимание на эти дефекты.
Вертикальная полоса, которая тянется через весь ноготь — от кутикулы до кончика — может возникнуть из-за травмирования ногтевой пластины. К таким последствиям могут привести удары, защемления, длительно воздействие химии. Если вы недавно делали маникюр, возможно вам не подходят используемые мастером составы или сама процедура была сделана непрофессионально.
Появление бугорков и горизонтальных полос говорит о более серьезных причинах. Это нарушение обмена веществ, неправильное питание, заболевания ЖКТ, авитаминоз. Бугристые ногти могут появляться и вследствие плохого маникюра, в этом случае остается ждать, когда ногтевая пластина отрастет заново. Еще одна причина, почему ноготь стал неровный — серьезное повреждение с затрагиванием тканей ногтевой пластины. В этом случае есть риск, что деформация останется навсегда.
Изогнутая вверх ногтевая пластина может развиться из-за генетических заболеваний, при анемии, гормональных нарушениях из-за заболеваний щитовидной железы и ряде других заболеваний.
Если ноготь загибается вниз, причина кроется в механическом воздействии на пластину (тесная обувь, перчатки)
Реже это происходит из-за наследственности, однако советуем обратить внимание, есть ли такой же дефект у родственников. Загибание вниз свободного края ногтя также может возникнуть из-за гормональных нарушений в организме и из-за авитаминоза
В последнем случае ногтевая пластина будет не только изогнутой вниз, но еще и ломкой или расслаивающейся.
Мелкие углубления на ногте, словно его кололи иголкой, у дерматологов так и называются “наперстковая истыканность ногтя”. Данное состояние сопровождает людей с псориазом, красным плоским лишаем, алопецией.
Борозда Бо — это медицинский термин, которым называют продольную борозду от одного ногтевого валика до другого. Наиболее часто дефект возникает из-за неправильного ухода за ногтями, из-за непрофессионального маникюра, при котором был серьезно поврежден ноготь, а также это симптом грибкового заболевания. Появление такой неровности на ногте также говорит о нарушениях сердечно-сосудистой системы или наличии в организме серьезной инфекции.
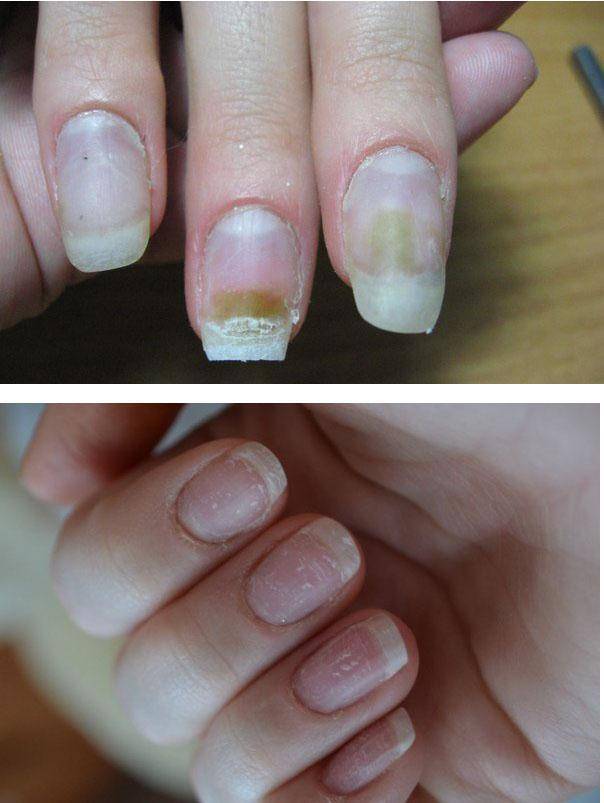
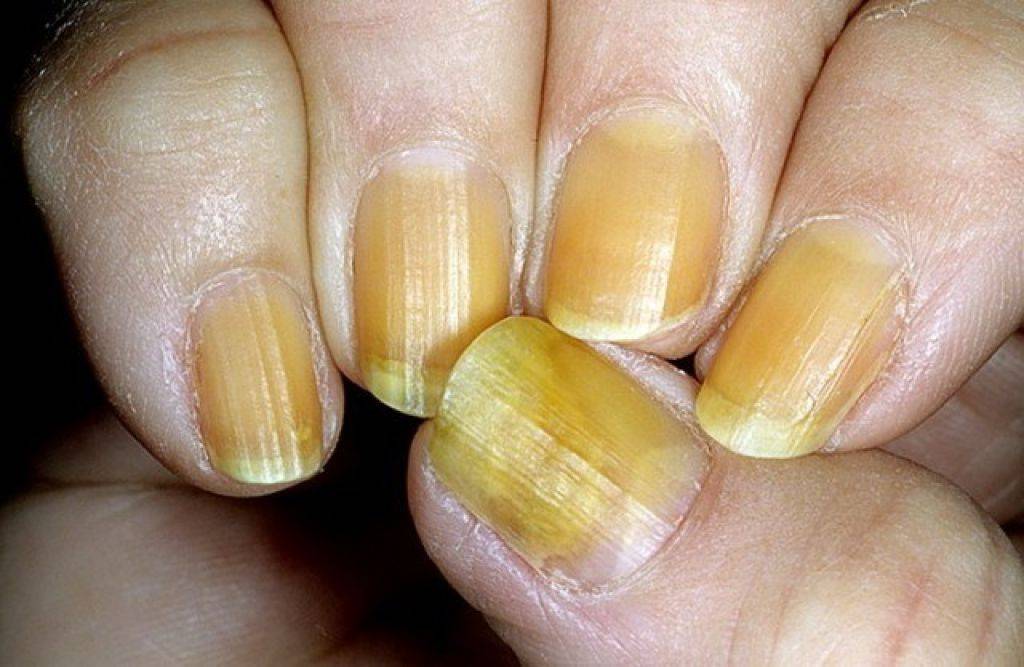
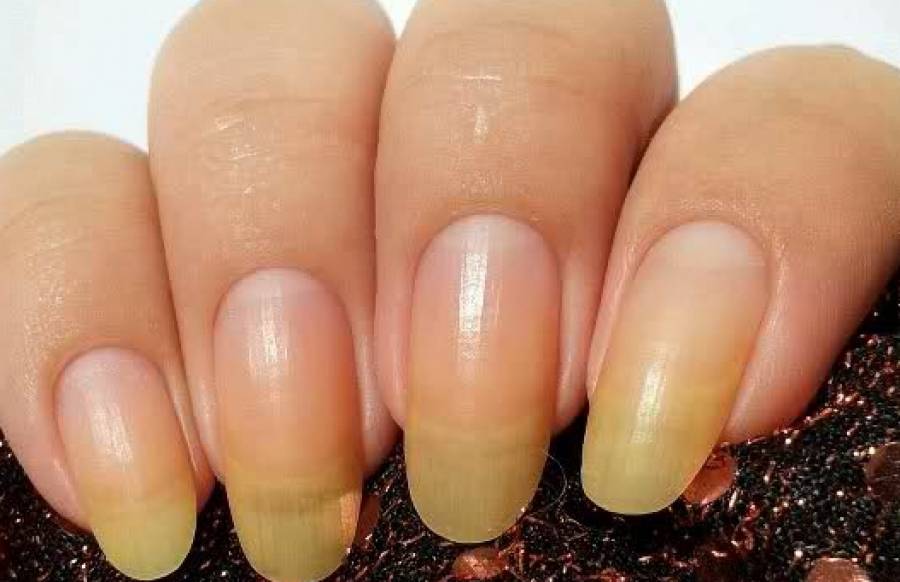
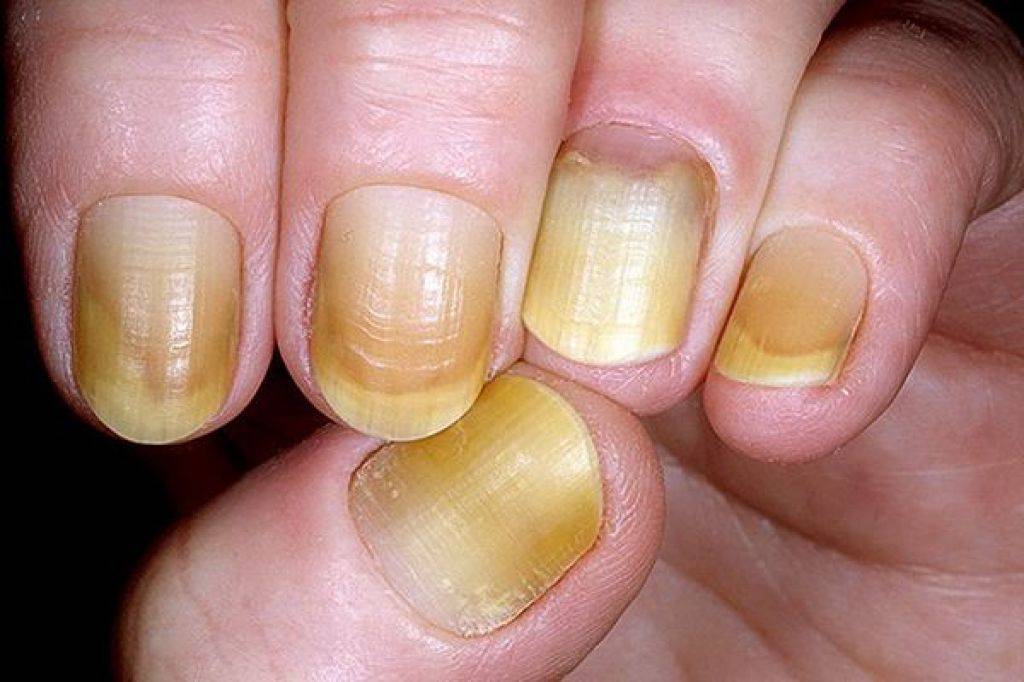
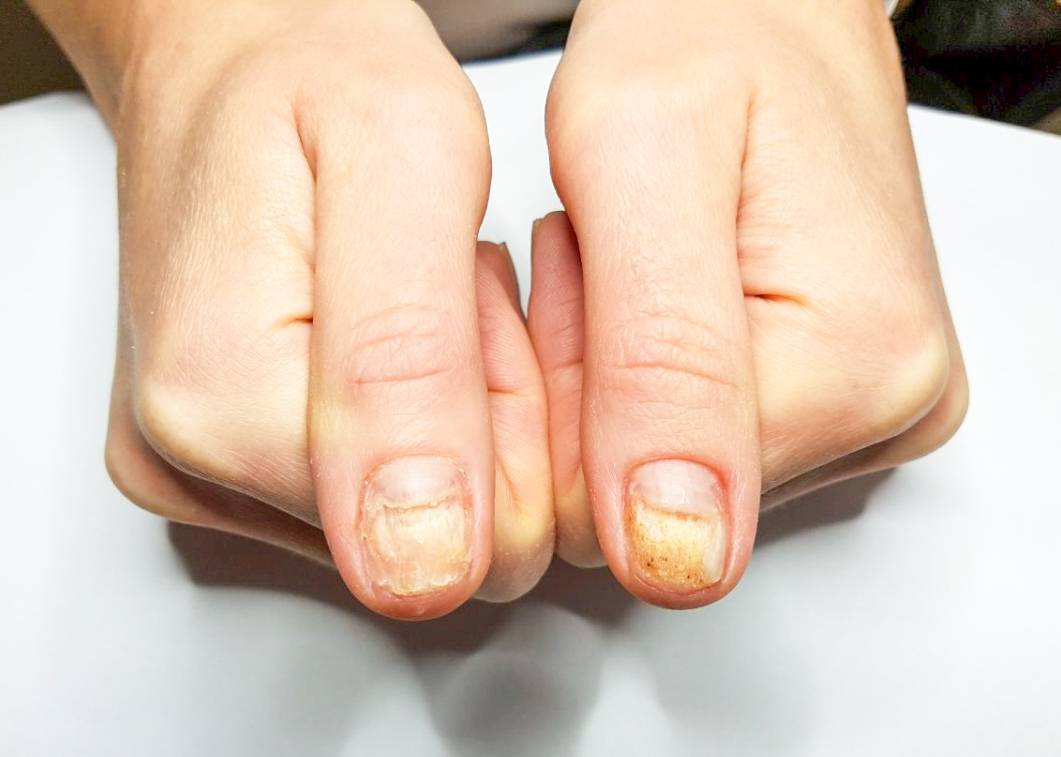
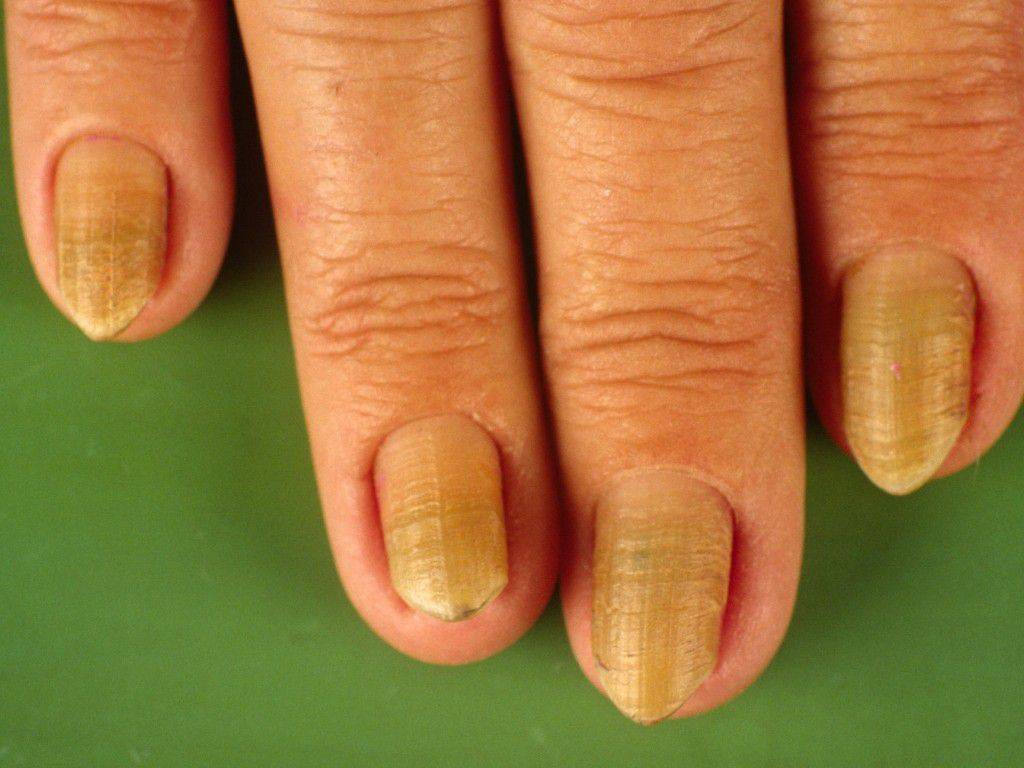
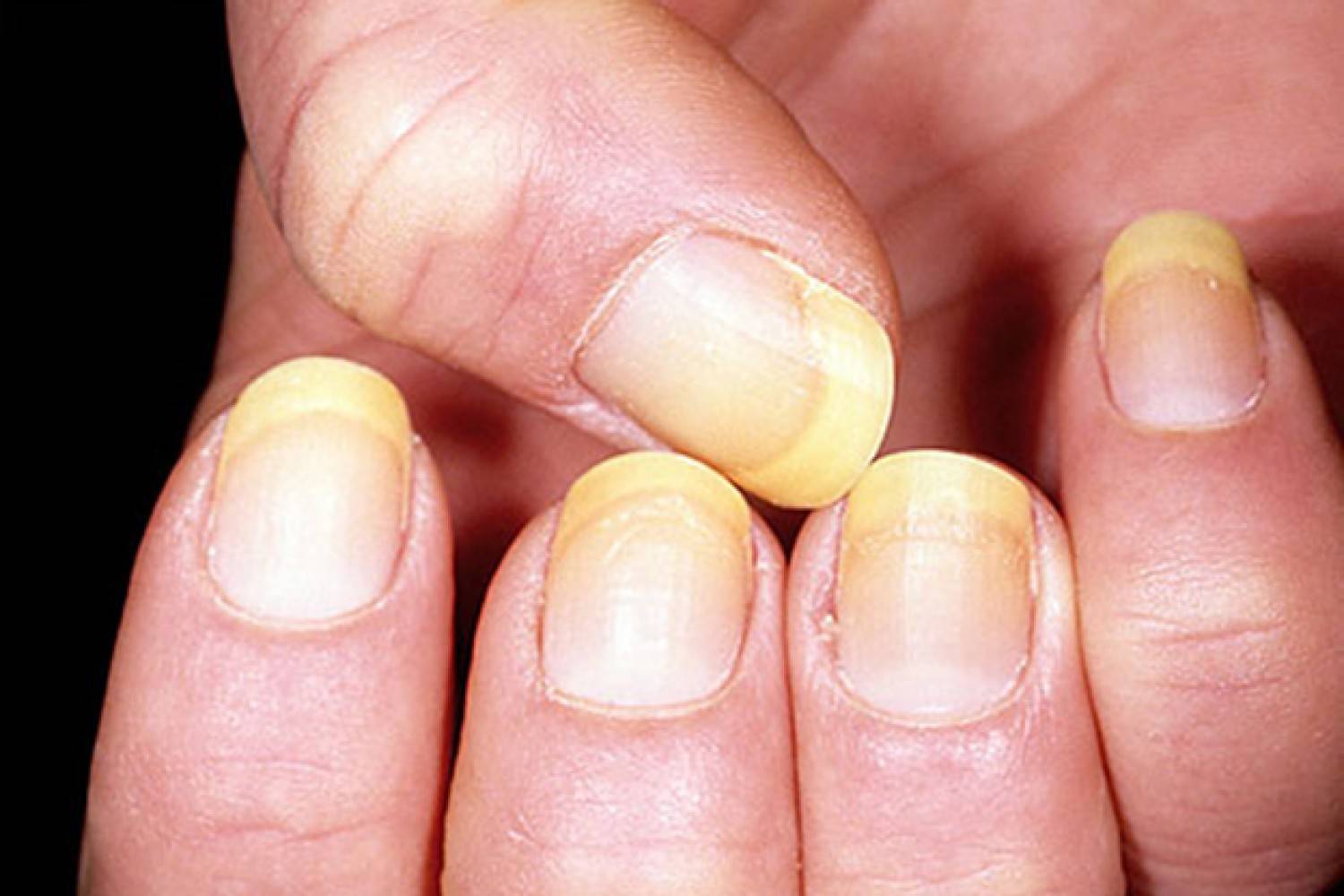
Утолщение ногтя (полностью или частичное) — косметический дефект, который может быть как наследственным, так и приобретенным. Среди приобретенных причин, почему ноготь стал толще, лидирует грибок. Грибковая инфекция поселяется у кожных валиков. Наличие заусенцев, ранок облегчает заражение и создает для инфекции благоприятную среду. В этом случае вы можете сначала заметить что ноготь на руке или на ноге стал толще, потом грибок приведет к изменению цвета, ногтевая пластина станет ломкой, начнет слоиться/крошиться, появится неприятный зуд, могут воспалиться ткани вокруг.
Внимательно относясь к внешнему виду своих ногтей, вы можете сохранить их здоровый вид и вовремя узнать о нарушениях в организме.
Признаки, указывающие на проблему
Первыми сигналами инфицирования слизистой оболочки ротовой полости являются болезненность и дискомфорт во время приемов пищи. Свищ на челюсти – вовсе не безобидное явление. Клинические симптомы патологии:
- Привкус горечи.
- Неприятные ощущения при употреблении холодных и горячих продуктов.
- Жгучая пульсирующая боль.
- Асимметрия лица.
- Дискомфорт при пальпации.
- Опухла, воспалилась десна, при надавливании идет гной, кровь, неприятный запах из свища.
- Опухание щеки.
- Отек.
- Изменение натурального оттенка зубов.
Образование фистулы на челюсти говорит о скрытом течении патологического процесса в организме. Больная единица, возле которой расположен нарыв, чаще всего покрыта налетом или поражена кариесом. При игнорировании симптоматики состояние будет ухудшаться. Возможно повышение температуры тела, слабость, мигрень, увеличение подчелюстных лимфоузлов. При появлении любого из перечисленных симптомов следует обратиться за квалифицированной медицинской помощью.

Состояние, когда образовался гной в десне, называется абсцессом. Прогрессирование патологии приводит к нарушению зубодесневого аппарата, увеличению подвижности единиц и их утрате. При воспалении надкостницы верхней челюсти нарастает отечность губы и лицевая зона под глазом. При поражении нижних рядов наблюдается припухлость подбородка и области щеки. Отек может оставаться в течение двух-пяти суток после проведенного лечения.
Ногтевая пластина состоит из трех слоев:
- Дорсальный слой – ороговевший кератин
- Промежуточный слой – мягкий кератин
- Вентральный слой – кератин ногтевого ложа
Процесс роста ногтевой пластины, образующейся в области матрикса, является не прерывным.
Постоянный рост ногтей значительно облегчает систематическое наблюдение и уход за ними в отличие от волос, рост которых происходит в определенные периоды.Строение ногтей на руках
Рисунок: Ноготь. Поперечный разрезОбозначения:
а – свободный край ногтя
а1 – дорсальный слой
а2 – промежуточный слой
а3 – вентральный слой
b – эпонихий
с – ногтевая пластина
d – лунка
е – кутикула
f – ногтевой сгибДополнительные сведения о ногтях
Ноготь представляет собой твердую пластину, состоящую из многочисленных ороговевших слоев. Нижний слой – это ороговевшие клетки эпидермиса ногтевой пластины. Кератин верхнего слоя является особенно прочным и устойчивым благодаря структурной специфике. Границей матрикса называется лунка, четкий белый полумесяц у основания ногтевой пластины. Белый цвет лунки обусловлен более слабым кровообращением в области матрикса в результате давления на него растущего ногтя. Ногтевой валик в «U»-форме представляет собой кожную складку вокруг ногтя. Между ногтевым валиком и ногтевой пластиной находится ногтевой изгиб, окружающий ноготь и защищающий, с помощью кутикулы, ногтевое ложе от попадания грязи и бактерий. Кутикула растет из ногтевого валика, покрывая ногтевой изгиб и ноготь в форме полукруга.
Рост ногтей отличается от роста волос тем, что волосы растут в определенные периоды, а ногти постоянно. В длину ногти растут из матрикса, в ширину – из ногтевого ложа. С возрастом рост ногтей замедляется. Ежемесячный рост ногтей на руках составляет от 2 до 4,5 мм в зависимости от возраста,
кровообращения и физических нагрузок.
Термины, используемые в разделе «Ногти».
| Эпонихий | Кожица под свободным краем ногтя, состоящая из безъядровых неравномерно распределенных клеток |
| Кутикула | Кожица у ногтевого изгиба |
| Лунка | Полумесяц у основания ногтя более светлый в результате:
|
| Матрикс | Область роста ногтей, аканчивающаяся у лунки. Сравним с волосяным матриксом: Stratum dranulosum и Lucidium отсутствуют |
| Ногтевое ложе | Ткань под ногтевой пластиной, отвечающая за сцепление основы и ногтевой пластины |
| Ногтевой кератин | Кератин, отличающийся от кератина эпидермиса. Часто содержится в безъядровых клетках |
| Ногтевая пластина | Содержит ядровые клетки. При потере влажности ногтя возникают одиночные пластинчатые ороговевшие слои. То есть, ногтевая пластина состоит из тонких ороговевших клеток, эластично и прочно связанных между собой при помощи тонофибрилл. |
| Ногтевой валик | Переонихий и кутикула |
| Онихия | Воспаление ногтевого ложа |
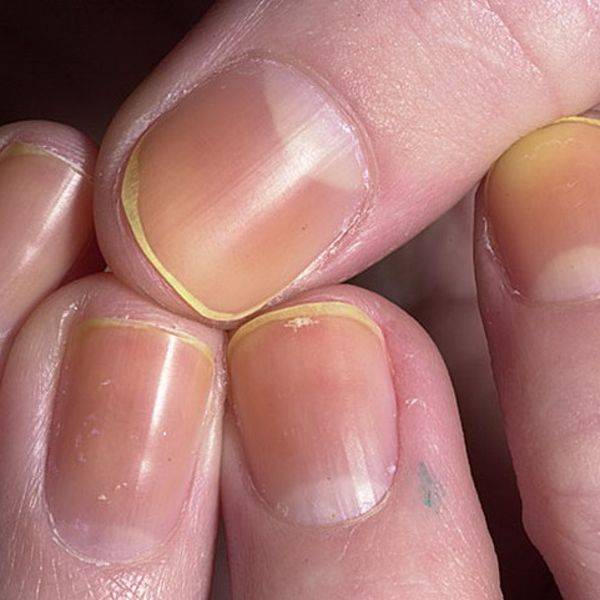
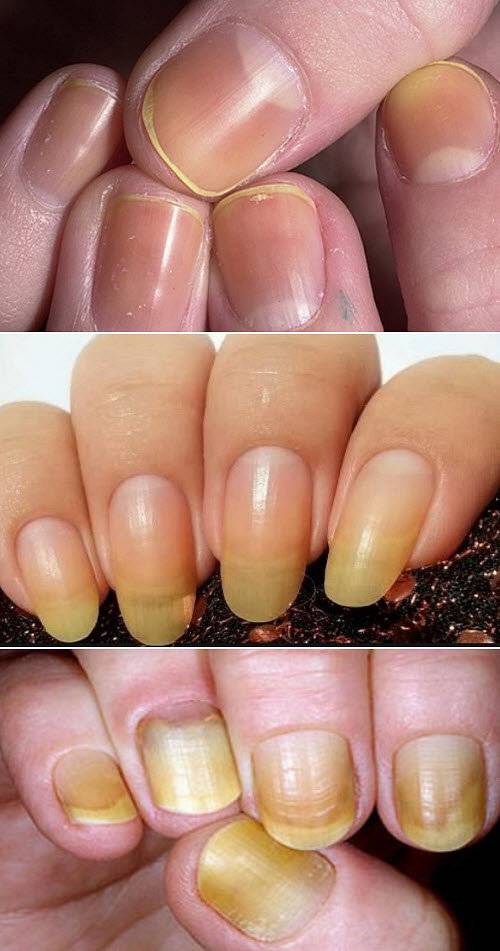
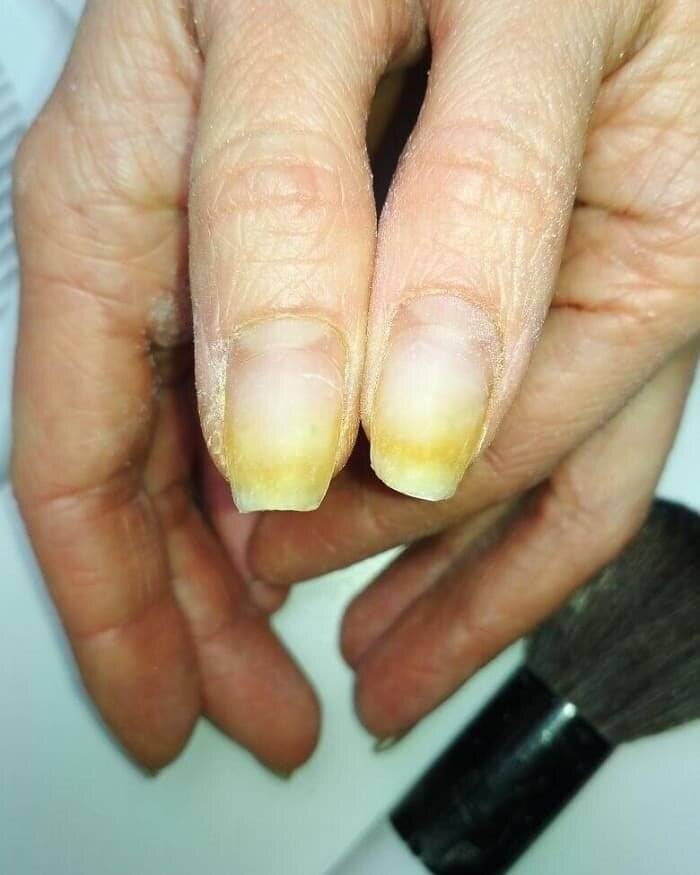
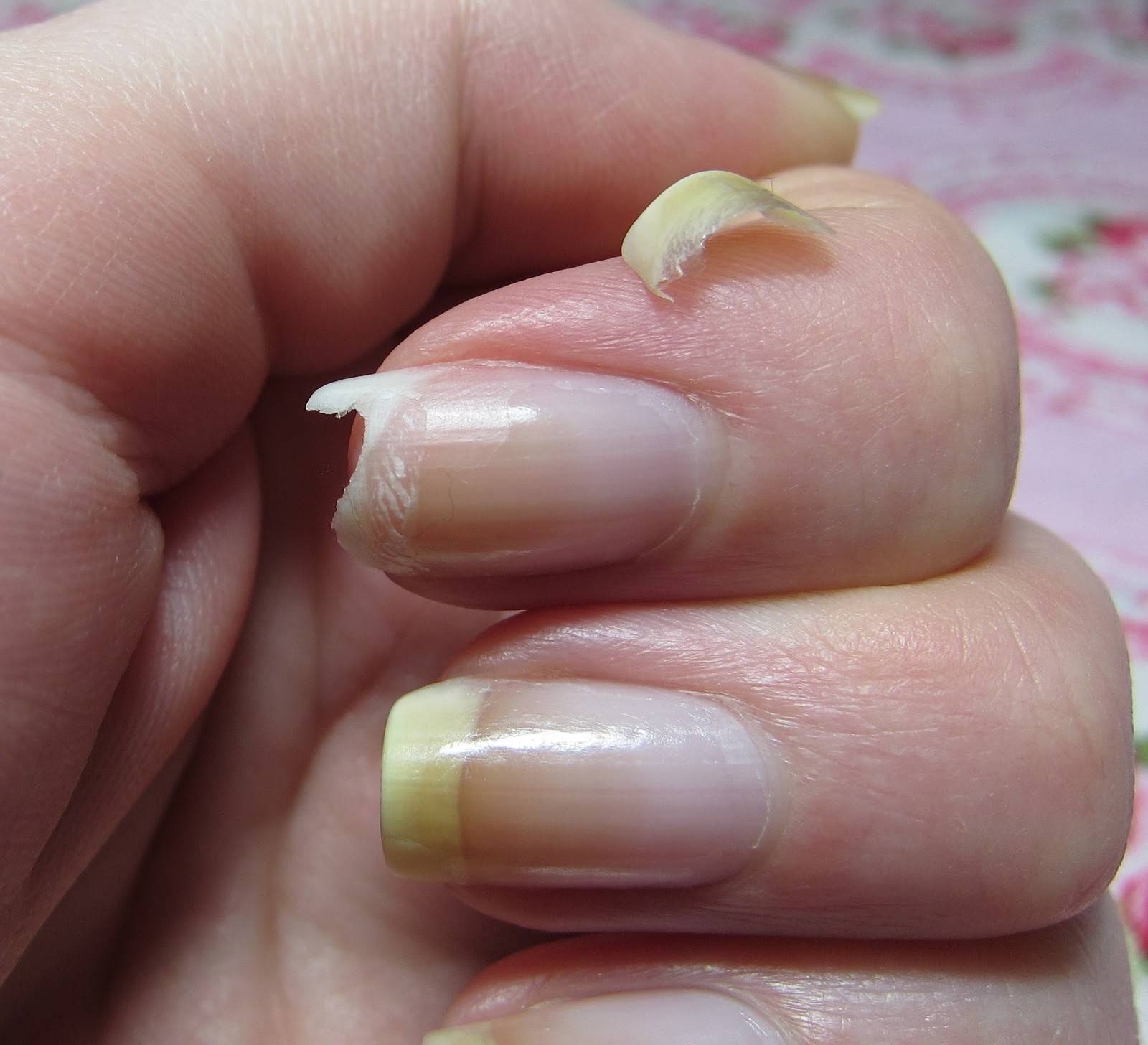
| Онихолиз | Отслоение ногтевой пластины от ногтевого ложа |
| Онихомикоз | Грибковое заболевание ногтевой пластины |
| Субунгуальный | Подногтевой |
Возможные причины отслаивания нарощенных ногтей
Очень часто в том, что искусственные ногти начинают отслаиваться, обвиняют мастера, который некачественно выполнил процедуру. Неопытным специалистам, конечно, приходится брать вину на себя, но это не совсем правильное решение проблемы. Так почему отслаиваются нарощенные ногти и кто в этом виноват? Рассмотрим самые основные причины, по которым происходит отслаивание нарощенных ногтей.
Ошибки мастера ногтевого сервиса
- Возможно, мастер недостаточно тщательно подготовил ногтевую пластину: остались частички кожи или старого лака в районе кутикулы, плохо отшлифована поверхность ногтя (остался блеск). Вследствие таких недочетов может произойти плохое сцепление материала с поверхностью и дальнейшее отслаивание нарощенных ногтей.
- Также негативно может отразиться на нарощенных ногтях неправильная обработка ногтя обезжиривающими составами и антисептиками, или даже полное отсутствие такой обработки.
- Чересчур интенсивное опиливание грубыми пилками повреждает нежную кожу у основания ногтя, может возникнуть гематома, которая не позволит сделать правильную выкладку геля.
- Если при выкладывании материала для наращивания ногтей излишки попадают на кутикулу, это может привести к попаданию воздуха между искусственным и натуральным ногтем, что рано или поздно приведет к отслаиванию.
- Неопытность мастера или незнание свойств и особенностей различных материалов для наращивания ногтей, скорее всего, обязательно скажется на качестве работы.
Физиология и небрежность
Как ни странно, но ответ на вопрос — почему отслаиваются нарощенные ногти, может быть и такой: плохое самочувствие женщины во время создания маникюра. Повлиять на результат наращивания может прием лекарственных препаратов, особенно антибиотиков и гормональных средств. Также нельзя предсказать длительность беспроблемного ношения искусственных ногтей во время беременности или кормления грудью. Общий гормональный фон организма женщины изменяется и во время менструации, так что критические дни – не лучший период для маникюра и наращивания ногтей.
Часто встречаются противопоказания для процедуры наращивания из-за слишком тонкой ногтевой пластины. В этом случае природное основание ногтя излишне подвижное и гибкое, поэтому искусственный ноготь не будет достаточно крепко и долго держаться.
Повышенная потливость рук тоже не способствует долгой службе нарощенных ноготков. Но не стоит расстраиваться, если природа распорядилась таким образом, что щеголять искусственными ногтями не получиться. Может быть, стоит узнать, как сделать маникюр в домашних условиях и тем самым существенно сэкономить средства? Заодно и научиться ухаживать за своими натуральными ноготками, укрепляя их при помощи различных средств и ванночек.
Делая красивый маникюр, не надо забывать и о том, как правильно делать педикюр самостоятельно. В этом вам может помочь сайт 6tu4ka.ru. Леди должна быть безупречна во всем, до кончиков ногтей (да, и на ножках тоже :). Красота – это повседневный труд каждой женщины, так что будем трудиться на благо себе!
Автор — Татьяна Зинкевич
Симптомы и диагностика
Конечно, при развитии гайморита нужно немедленно обращаться к врачу, но как понять, что гайморит начался? Начальные признаки неспецифичные – это повышение температуры от незначительной до высокой, сильная слабость, заложенность носа или обильные густые выделения, болезненность в проекции пазух или в области лица.
Боль при гайморите может быть различной – от тупой, давящей до сильной, мучительной. Она локализуется в подглазничной области, может отдавать в область переносицы, лобную зону или верхние зубы. При надавливании на область пазух или наклонах головы вперед она усиливается, распространяясь по подглазничной области. Могут краснеть и отекать веки.
Врачи отмечают некоторые особенности того, как проявляется болезнь в определенных возрастных группах. Так, у взрослых самым ключевым признаком могут быть болевые ощущения, головная боль, нарушение восприятия запахов. Может меняться голос, он становится гнусавым, нос сильно заложен, выделяется полупрозрачная или желто-зеленая слизь. Высокая лихорадка типична для острой формы, при хроническом или аллергическом гайморите болезнь может протекать без температуры.
На фоне поражения пазух возможно слезотечение, неприятный привкус во рту, слабость, постоянное утомление, нарушения аппетита, расстройства сна, ознобы и приступы кашля.
Заразен ли гайморит? Само по себе воспаление – это результат влияния патогенных факторов, и это не заразно. Бактерии или вирусы, которые спровоцировали заболевание, могут передаваться от человека к человеку, но не обязательно вызовут поражение пазух.
Диагноз гайморита ставит лор-врач после проведения ряда тестов и осмотра пациента
Важно подробно рассказать, как началось заболевание, какие жалобы были ранее и имеются в данный момент. Врач осмотрит полость носа и глотку, прощупает проекцию пазух, определяя болезненность
Дополнительно могут понадобиться КТ или МРТ придаточных пазух, рентгенограмма, УЗИ исследование, эндоскопия носоглотки, при необходимости – биопсия полипозных образований. Назначаются анализы крови, посевы отделяемой из носа слизи для определения флоры, чтобы подобрать необходимые препараты.
Причины
Придаточные пазухи, включая гайморовы, созданы как естественный барьер на пути инфекций, фильтр для различных опасных веществ в воздухе. Они помогают согревать воздух, увлажнять его и очищать от примесей перед попаданием в гортань, и ниже по респираторному тракту. Основная причина воспаления и появления признаков гайморита – это проникновение бактерий, грибков или вирусов, аллергенов. Реже инфекция попадает с током крови из других, отдаленных очагов.
Нарушать работу пазух могут патологии иммунной системы, частые ОРВИ, респираторная форма аллергии, носительство патогенных бактерий в носоглотке (стафило-, стрепто- или менингококк).
Среди ключевых причин, которые могут привести к развитию гайморита, можно выделить:
- травматические воздействия, при которых повреждается слизистая пазух;
- неполноценное лечение насморка, простуды;
- заражение различными патогенными бактериями, вирусными, грибковыми инфекциями;
- ожоги слизистой носоглотки и пазух химическими соединениями, горячим воздухом;
- чрезмерная сухость воздуха при нахождении в помещениях;
- последствия тяжелых ОРВИ или гриппа;
- аномалии строения пазух и носоглотки;
- травмы в области носовой перегородки, ее искривление;
- полипозные или аденоидные вегетации;
- наличие аллергии на внешние раздражители, ряд лекарств;
- патологии, снижающие иммунную защиту;
- опухолевые процессы;
- лучевое воздействие;
- нерациональное использование капель и спреев для лечения насморка, что ведет к скоплению слизи и закупорке каналов.
Симптомы
Обычно признаки паронихии выражены достаточно ярко, что позволяет поставить диагноз быстро и точно. Они выражаются в следующем:
- пациент жалуется на болезненные ощущения в районе ногтевой пластины; характер боли может быть разным: пульсирующая, постоянная, тянущая;
- происходит отек ногтевого валика, может распространиться на всю верхнюю часть пальца;
- из-за отека и болезненных ощущений тяжело сгибать пальцы, работать руками; если парохиния развилась на стопе –больно надевать обувь;
- поврежденная кожа становится красной, бордовой, темно-лиловой, а если есть нагноение, то желто-зеленой;
- если процесс затронул несколько пальцев, часто повышается температура тела, появляется болевой синдром.
Врач устанавливает наличие заболевания и определяет причину патологии: она может быть связана с профессиональной деятельностью либо с воздействием патогенных микроорганизмов. Во втором случае назначается микробиологическое исследование, чтобы определить, каким именно возбудителем спровоцировано заболевание.
Для подтверждения процесса воспаления пациент сдает общий анализ крови и мочи.
По виду возбудителя паронихия подразделяется на:
- бактериальную: в острых случаях виновником является золотистый стафилококк, а в хроническом – стрептококки и псевдомонады;
- вирусную, возбудитель которой – вирус простого герпеса;
- грибковую, при которой происходит заражение грибками рода кандида;
- неинфекционную, развивающуюся от воздействия неблагоприятных и раздражающих факторов внешней среды, а также как побочный эффект от приема некоторых лекарств; может быть связана с заболеваниями кожи.
«Лидерами» являются бактериальная и грибковая формы паронихии.
Разновидности ямок: описание и фото
Вмятины бывают:
- Поперечные. Такие углубления на ногтях выглядят как параллельные борозды глубиной от 0,5 до 2 мм, либо же в случае иных причин возникновения имеют вид широкой канавки.
- Продольные. Выражаются ровными параллельными полосами, расположенными вертикально. По сравнению с поперечными вмятинами относительно неглубокие.
- Дырочки. Такие вмятины могут быть достаточно глубокими и доходить практически до самой кожи.
- Ямки. При таких дефектах поверхность ногтя может выглядеть как наперсток. Точки бывают разбросаны хаотично по одной, либо образуют продольные ряды по нескольку штук.
Фото разновидностей ямок на ногтях:
Поперечные:
Продольные:
Большие впадины:
Ямки:
Ребристые ногти на больших пальцах рук. Причины развития и лечение рифленых ногтей
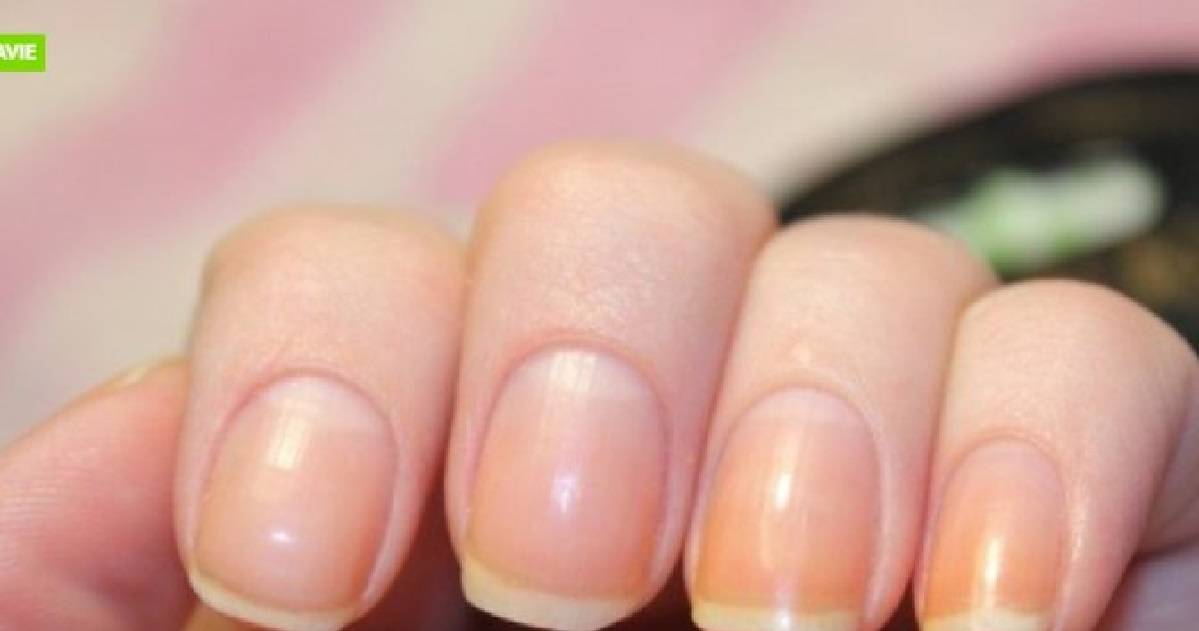
Ногти являются одним из индикаторов состояния здоровья человека. В здоровом виде они должны быть ровными и гладкими, светло-розового цвета. Если наблюдаются какие-либо изменения этих показателей, это может свидетельствовать о травме или наличии ряда заболеваний.
Рифленые ногти – одна из проблем, с которой сталкиваются многие люди. По форме они приобретают волнистый вид. В большинстве случаев, если на ногтях рук появились продолговатые рифленые полосы, это свидетельствует о травме. Однако в этом случае борозды будут заметны только на одном или нескольких поврежденных пальцах. Если же они видны на всех ногтях, это свидетельствует о другой причине.
Лучше всего рифленые ногти на ногах или руках видны сбоку. Так можно оценить не только их наличие, но и глубину. Также «индикатором» может быть яркий матовый лак.
Чаще всего, первым встречается рифленый ноготь большого пальца, так как он больше других и подвержен механическим воздействиям чаще.
Причина
Обнаружив эту проблему, естественно, нужно сразу выяснить почему ногти стали рифленые.
Среди наиболее распространенных причин можно выделить:
- механические травмы (удары и т.п.);
- неправильный уход (при грубой работе, или неправильном срезе кутикулы можно повредить саму пластину);
- воздействие бытовой химии;
- грибковые инфекции (микозы очень распространены. Подхватить такую инфекцию очень просто, особенно на ногах. При наличии грибка также будет заметно пожелтение пластины, зуд, болезненные ощущения и т.п. В этом случае нужно обратиться к врачу, так как самостоятельное лечение вряд ли будет эффективным);
- инфекции негрибковой природы (попасть под ноготь может не только грибки, но и другие микробы, которые могут вызвать такие повреждения);
- ослабленный иммунитет.
Некоторые люди страдают от таких проблем намного чаще, чем другие. Это во многом объясняется ослабленным иммунитетом, что делает организм более подверженным влиянию неблагоприятных факторов.
Эту проблему можно регулировать, изменив питание, образ жизни и построив его в соответствии со следующими принципами:
- питание должно быть полноценным и сбалансированным;
- получать регулярные физические нагрузки;
- полноценно спать и отдыхать;
- часто бывать на свежем воздухе;
- избегать стрессов и поддерживать эмоциональное равновесие.
Как избавиться от рифленых ногтей?
Убрать рифленые ногти на руках или ногах достаточно просто. Для этого, прежде всего, необходимо изменить свой режим питания так, чтобы организм получал все необходимые витамины и микроэлементы для здорового роста ногтей:
- витамин В и йод стимулируют рост;
- витамин D помогает усваиванию кальция;
- витамины С, Е, А делают пластину крепче;
- витамин Н делает ногти крепче, убирает ломкость;
- кремний делает пластину эластичной;
- железо помогает формировать правильную структуру;
- сера убирает воспалительные процессы;
- кальций является строительным материалом, делает пластину твердой.
Если причиной рифленых ногтей стало не заболевание, Вы можете использовать народные средства в домашних условиях, которые помогут решить проблему
Также важно правильно ухаживать за ногтями. Постарайтесь как можно меньше травмировать ногти
Даже интенсивное печатание может привести к тому, что пластина будет деформироваться. Чтобы этого не случилось, следует оставлять длину ногтя, удобную для работы. Удалять кутикулу нужно очень аккуратно. Лучше всего не срезать ее, а использовать специальные гели, которые могут решить проблему. Заусеницы также нужно аккуратно срезать острыми ножничками и ни в коем случае не обгрызать и не срывать.
Хороший эффект дают ванночки для ногтей с морской солью и капелькой йода. Их нужно делать регулярно, чтобы ногти получили все необходимые вещества. Хорошо восстанавливают пластину и растительные, эфирные масла.
Используйте перчатки, убирая дом и используя химические средства.
Подведем итоги
Устранить гнойное воспаление десны и вернуть хорошее самочувствие позволит своевременное обращение к квалифицированному стоматологу.
Развитию патологии подвержены люди, уделяющие мало внимания ежедневной гигиене. Бактерии и микробы с легкостью проникают сквозь повреждения в поверхности зуба, провоцируя очаг в пульпе. Поскольку в этой области находятся нервные окончания, воспалительный процесс проходит болезненно и мучительно. Заболевание отличается стремительным течением и развивается за сутки. При отсутствии грамотной терапии абсцесс грозит поражением кости челюсти, выпадением зуба и генерализацией инфекции в организме.
Чаще всего флюс выявляется у взрослых. Из-за пагубных привычек и несоблюдения правил гигиены. Загруженные работой и бытовыми проблемами люди откладывают визит в больницу на потом. Их интересует, что делать, если воспалилась, болит, опухла десна и идет гной в домашних условиях. Без профессионального лечения запущенные заболевания провоцируют воспаление прикорневых зубных тканей.
У детей младшего возраста болезнь проявляется стертой симптоматикой. Обусловлено это сниженной активностью иммунитета у малышей, которые не способны адекватно противостоять инфекции. Ребенок нуждается в лечении при начальных проявлениях флюса, иначе ослабленному организму придется столкнуться с опасными осложнениями.