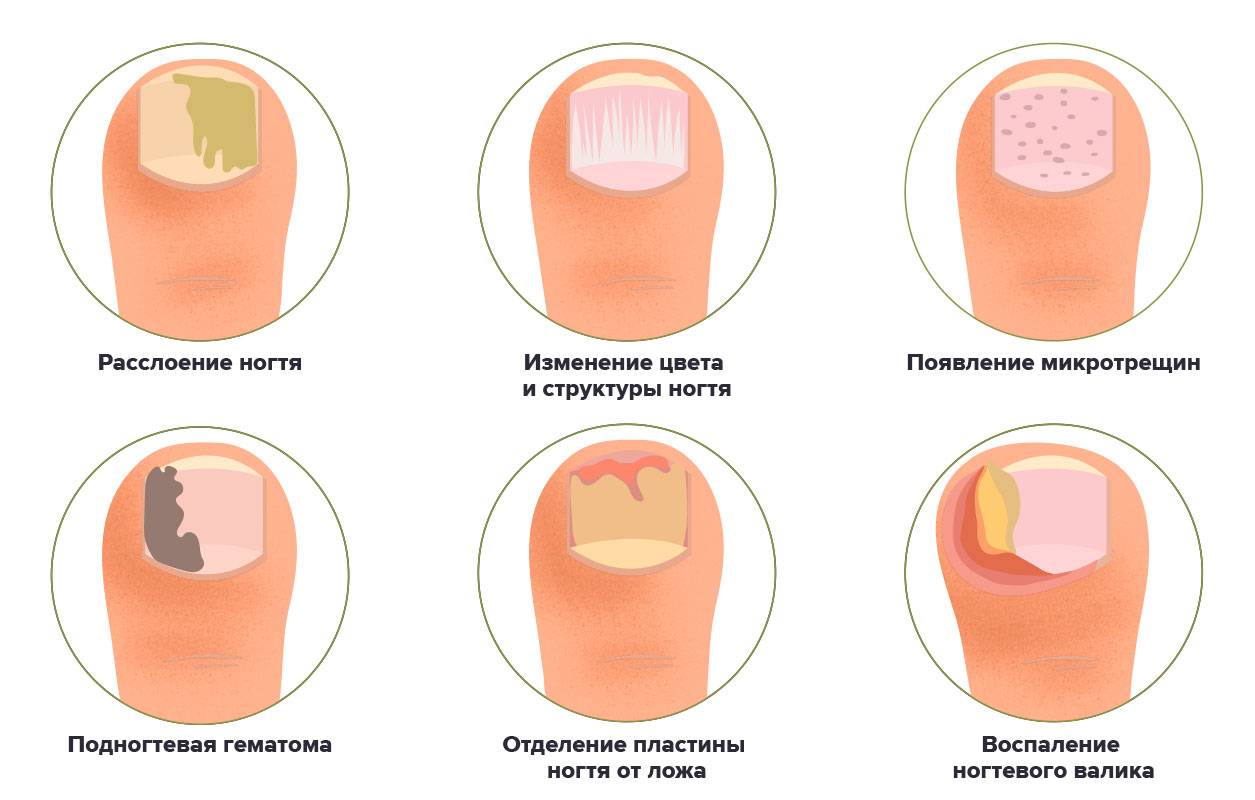
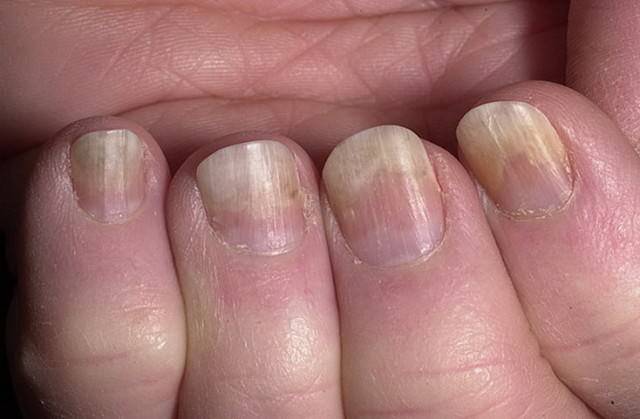
Разновидности ямок: описание и фото
Вмятины бывают:
- Поперечные. Такие углубления на ногтях выглядят как параллельные борозды глубиной от 0,5 до 2 мм, либо же в случае иных причин возникновения имеют вид широкой канавки.
- Продольные. Выражаются ровными параллельными полосами, расположенными вертикально. По сравнению с поперечными вмятинами относительно неглубокие.
- Дырочки. Такие вмятины могут быть достаточно глубокими и доходить практически до самой кожи.
- Ямки. При таких дефектах поверхность ногтя может выглядеть как наперсток. Точки бывают разбросаны хаотично по одной, либо образуют продольные ряды по нескольку штук.
Фото разновидностей ямок на ногтях:
Поперечные:
Продольные:
Большие впадины:
Ямки:
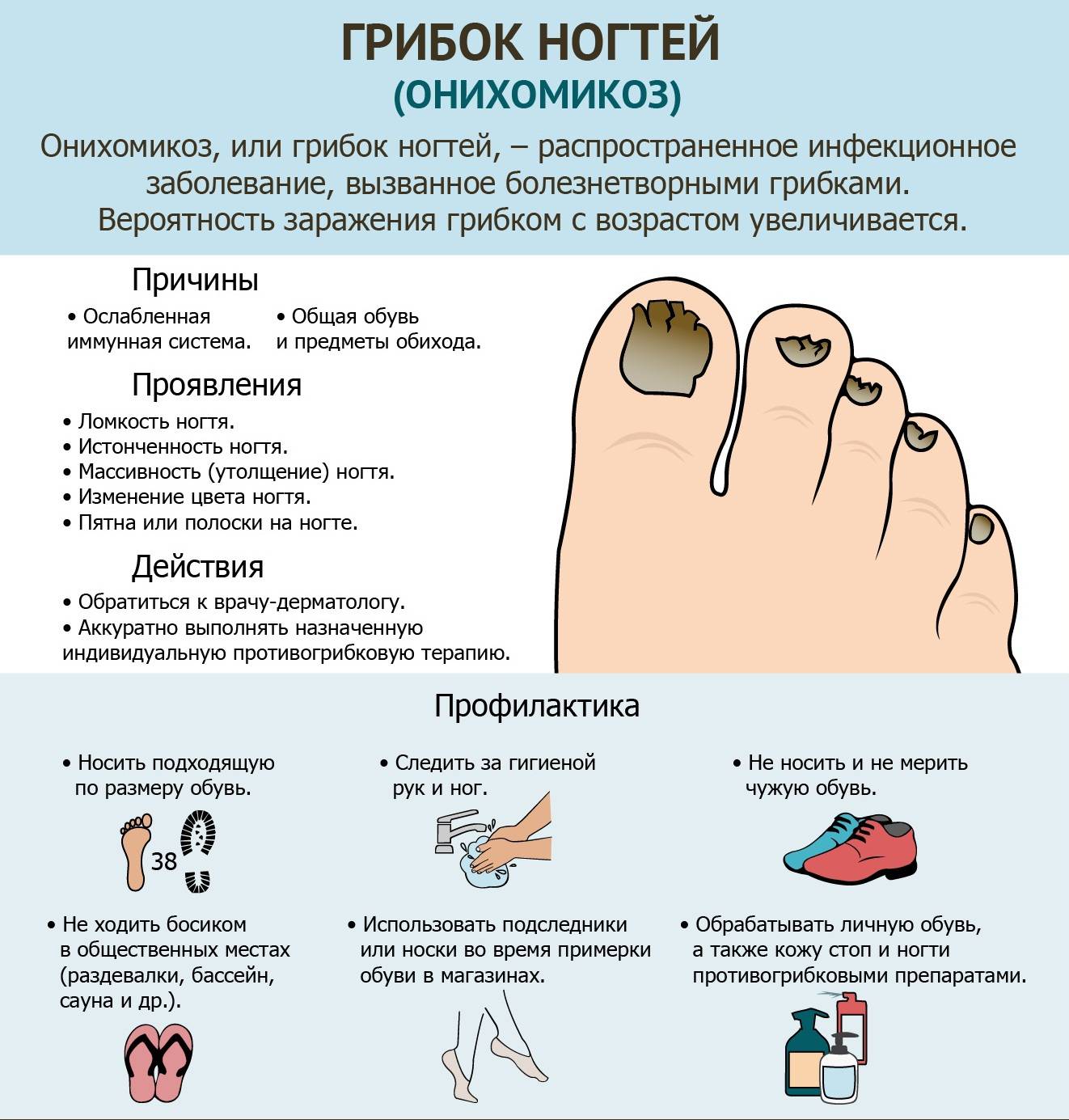
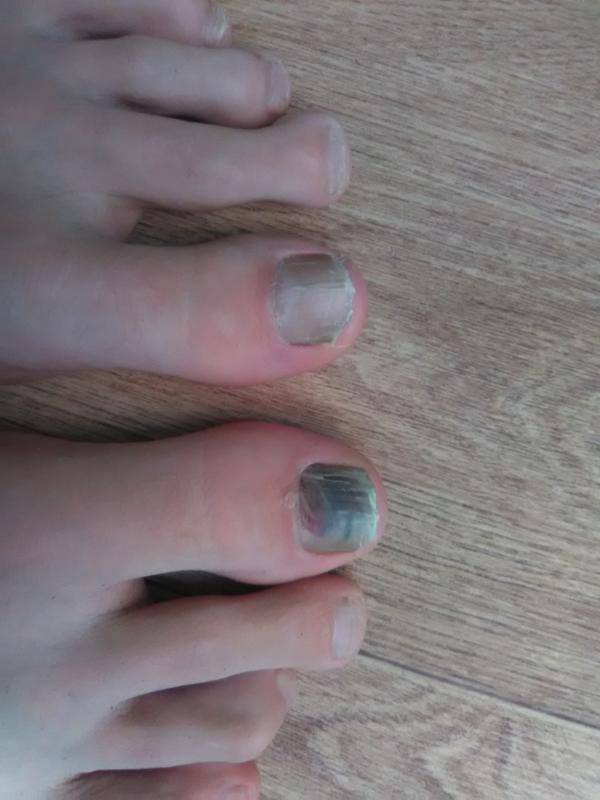
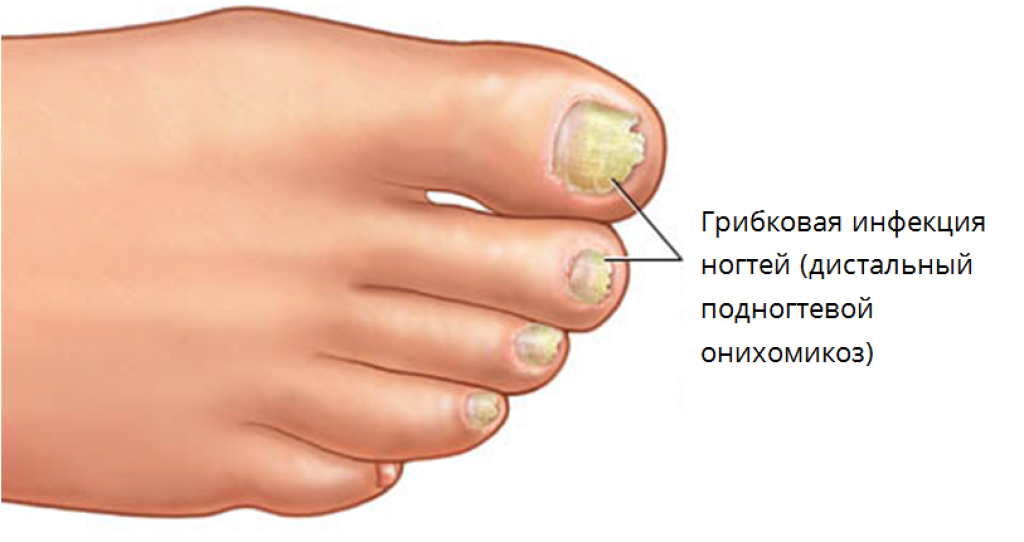
Стадии грибка ногтей на ногах и руках
В медицине формы ногтевой грибковой инфекции зачастую называют также стадиями развития этого заболевания. С 1972 года принята следующая классификация форм (стадий)³.
Дистально-латеральная
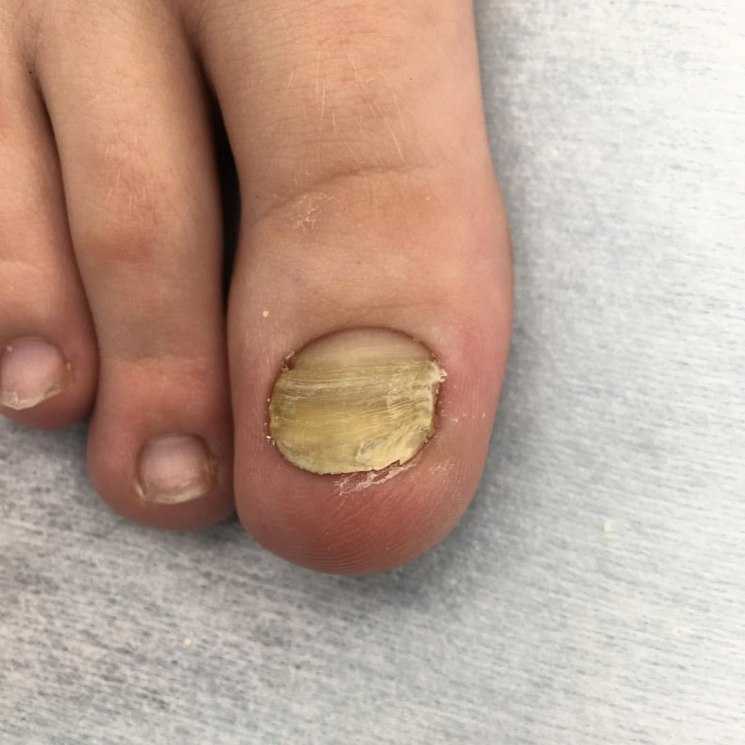
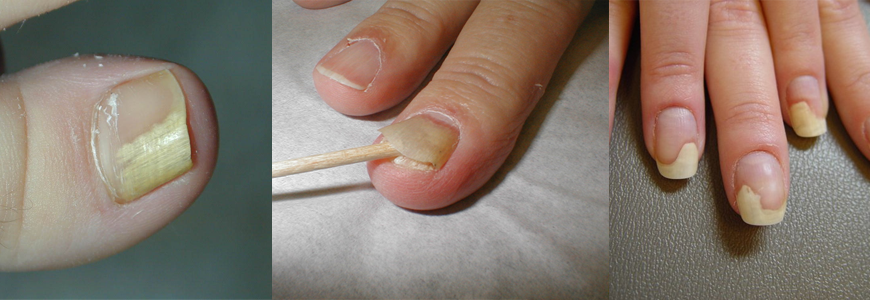
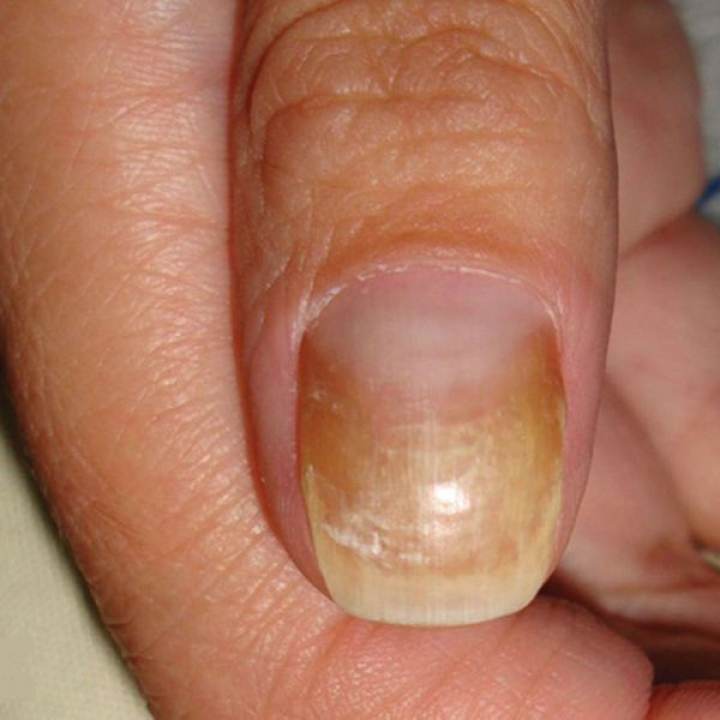
Наиболее частая форма. За счет более глубокого проникновения грибка в ткани ногтя он выглядит желтоватым. Чаще всего глубокие поражения начинаются со свободного края ногтевой пластины, постепенно в процесс включается вся поверхность — начинается дистрофия ногтя. Обычно наблюдается гиперкератоз — утолщение пластины и ороговение ложа. Ногтевые ткани становятся непрозрачными, приобретают белесый серо-желтый оттенок. Край утолщается и крошится.
Поверхностная (белая)
В подавляющем количестве случаев микроорганизмы поражают ноги. Споры покрывают часть поверхности ногтя, образуются белые пятна. Постепенно заражение охватывает всю ногтевую пластину. На ощупь она шершавая, охряно-желтого оттенка. Если ее поскоблить, то от ногтя отделяются мелкие чешуйки-пластинки. Чаще всего появляется этот грибок ногтей на ногах, в основном, поражает большие пальцы.
Проксимальная подногтевая
Эту форму, в основном, вызывают грибы Candida albicans и Trichophyton rubrum. Чаще всего появляется грибок ногтей на руках (обычно на правой). Микроорганизмы поражают околоногтевую ткань в области полулуния, что выражается в ее покраснении, изменении формы, отделении частиц кутикулы. Далее грибы медленно продвигаются через трещины пластинки или пустые каналы в ногтевом ложе. Достигнув границы матрикса, гриб получает наилучшие условия для развития и активно размножается, поражая всю зону матрикса. Дистрофия ногтя прогрессирует — он становится неровным, волнообразным, бороздчатым. Если запустить болезнь, возможно полное отторжение ногтя.
Тотальная дистрофическая
Это запущенная стадия грибка ногтя при отсутствии лечения, ей предшествуют описанные выше стадии. Патологический процесс развивается, в основном, на ногах, поражает несколько пальцев. В тканях происходят необратимые процессы. Ногти приобретают грязно-желтый оттенок, выглядят значительно утолщенными, неприятно пахнут, разрушаются по частям и в конце концов полностью отпадают. Отрастание нового ногтя затруднено, а в ряде случаев невозможно.
Чем опасна грибковая инфекция на ногтях
Болезнь снижает качество жизни человека: больно носить обувь, снижается самооценка.
Страдает эстетическое восприятие своего тела и сексуальная жизнь.
Могут возникнуть серьезные осложнения: язвы стоп, остеомиелит.
Запущенное заболевание у больных сахарным диабетом может обернуться целлюлитом, гангреной.
Грибковые антигены способствуют развитию аллергических реакций: астмы, атопического дерматита, крапивницы.
Немаловажно, что больные становятся активными разносчиками инфекции, заражая окружающих.
Лечение микоза ногтей
Врач-дерматолог в Минске может установить правильный диагноз микоза ногтей и кожи стоп на основании объективных данных, характерной клинической картины, а также результатов лабораторных анализов. Из лабораторных диагностических тестов самую большую значимость имеет выполнение соскоба чешуек кожи и ногтевой пластины с пораженных болезнью и гладких участков. После получения биоматериала проводится микроскопический анализ материала.
Другими методами для точного определения рода патогенного гриба и диагностики микозов ногтей и стоп выступают исследование в культуре ткани и молекулярно — биологический анализ.
Существуют дерматологические заболевания со схожей клинической картиной, с которыми надо проводить дифференциальную диагностику микозов ногтей и стоп. К ним относят псориаз, экзему, себорейный дерматит, плоский лишай и лимфому кожи. Поражение ногтей и кожи стоп грибами рода Кандида надо отличать от местных бактериальных инфекций и псориаза.
Современная фармакологическая индустрия выпускает множество средств для наружной терапии микозов ногтей и стоп. Различны также формы выпуска лекарственных средств:
- кремы;
- мази;
- растворы для наружного применения;
- лаки для ногтей;
- спреи;
- дермгели.
Выбор вида препарата и его терапевтической формы должен производить исключительно врач дерматолог. Часто перед нанесением лекарства требуется предварительное отслоение поверхностного рогового слоя кожи для лучшего проникновения активного вещества в очаг поражения.
При неэффективности от использования наружных лекарственных средств в терапии микоза ногтей и стоп, дерматолог назначает системные противогрибковые препараты в таблетированной форме.
Терапия микоза ногтей и стоп любой этиологии преследует своей целью полное клиническое выздоровление, а также отсутствие патогенных грибов по результатам лабораторного микроскопического анализа.
Лабораторный контроль по результатам лечения микоза ногтей и кожи стоп целесообразно проводить через 12 недель после завершения медикаментозной терапии.
Если дерматолог назначает для терапии системные противогрибковые препараты, то для контроля лечения рекомендовано выполнение биохимического анализа крови с определением уровней ферментов печени (АЛТ, АСТ, щелочной фосфатазы), билирубина, глюкозы крови.
При длительном отсутствии эффекта от противогрибковой терапии микозов ногтей и кожи стоп рекомендуется смена противогрибкового препарата на лекарство из другой фармакологической группы, желательно выполнение ультразвукового исследования сосудов нижних конечностей (как поверхностных, так и глубоких). Если форма заболевания вышла за пределы локальной зоны и приобрела распространенное течение, или при устойчивости заболевания при амбулаторной терапии, показана госпитализация в специализированное дерматологическое отделение.
При появлении изменений цвета и окраски кожи и ногтя запишитесь к врачу дерматологу, не допускайте самолечения. Терапия грибковых заболеваний специфическая и достаточно длительная. Только специалист сможет подобрать оптимальное лечение, расскажет о мерах индивидуальной защиты от повторного заражения и вовремя проведет профилактику осложнений микоза ногтей и стоп.
Симптомы и диагностика
Конечно, при развитии гайморита нужно немедленно обращаться к врачу, но как понять, что гайморит начался? Начальные признаки неспецифичные – это повышение температуры от незначительной до высокой, сильная слабость, заложенность носа или обильные густые выделения, болезненность в проекции пазух или в области лица.
Боль при гайморите может быть различной – от тупой, давящей до сильной, мучительной. Она локализуется в подглазничной области, может отдавать в область переносицы, лобную зону или верхние зубы. При надавливании на область пазух или наклонах головы вперед она усиливается, распространяясь по подглазничной области. Могут краснеть и отекать веки.
Врачи отмечают некоторые особенности того, как проявляется болезнь в определенных возрастных группах. Так, у взрослых самым ключевым признаком могут быть болевые ощущения, головная боль, нарушение восприятия запахов. Может меняться голос, он становится гнусавым, нос сильно заложен, выделяется полупрозрачная или желто-зеленая слизь. Высокая лихорадка типична для острой формы, при хроническом или аллергическом гайморите болезнь может протекать без температуры.
На фоне поражения пазух возможно слезотечение, неприятный привкус во рту, слабость, постоянное утомление, нарушения аппетита, расстройства сна, ознобы и приступы кашля.
Заразен ли гайморит? Само по себе воспаление – это результат влияния патогенных факторов, и это не заразно. Бактерии или вирусы, которые спровоцировали заболевание, могут передаваться от человека к человеку, но не обязательно вызовут поражение пазух.
Диагноз гайморита ставит лор-врач после проведения ряда тестов и осмотра пациента
Важно подробно рассказать, как началось заболевание, какие жалобы были ранее и имеются в данный момент. Врач осмотрит полость носа и глотку, прощупает проекцию пазух, определяя болезненность
Дополнительно могут понадобиться КТ или МРТ придаточных пазух, рентгенограмма, УЗИ исследование, эндоскопия носоглотки, при необходимости – биопсия полипозных образований. Назначаются анализы крови, посевы отделяемой из носа слизи для определения флоры, чтобы подобрать необходимые препараты.
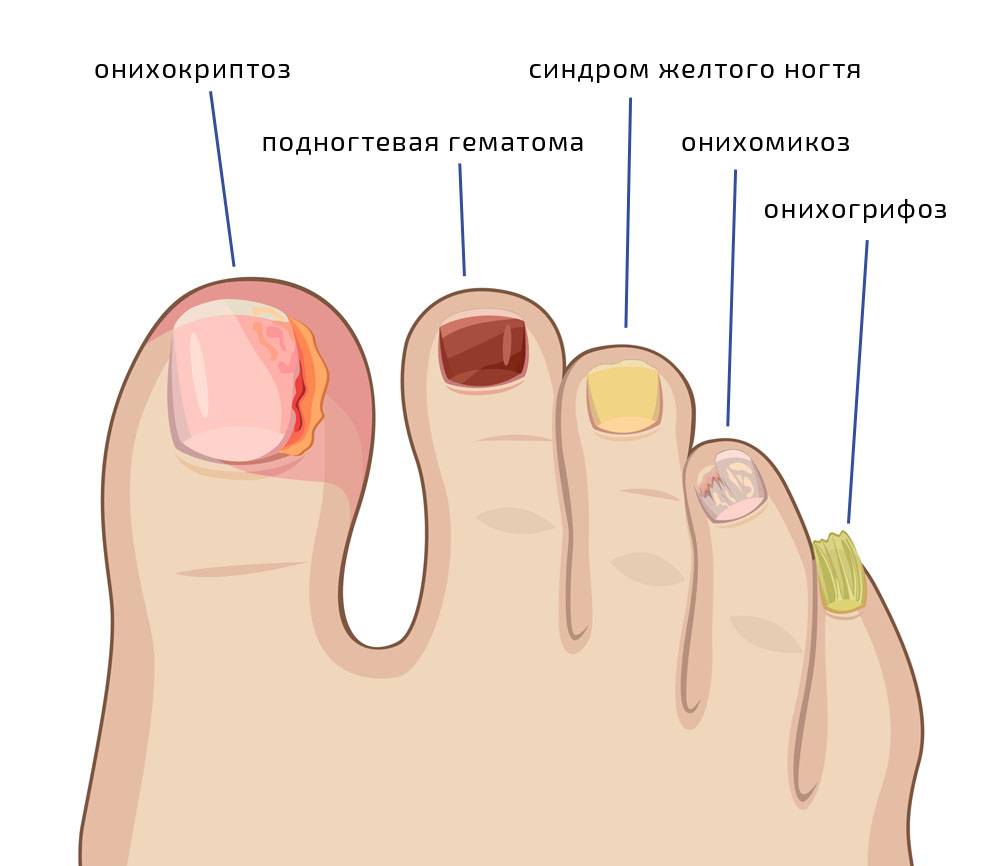
Причины врастания ногтя
К основным причинам врастания ногтевой пластины относят:
·вальгусная деформация (искривление большого пальца на уровне сустава), связанная с плоскостопием, и другие анатомические изменения стопы: неправильное расположение пальцев, их надавливание друг на друга внутри обуви может привести к врастанию ногтя
·генетическая предрасположенность: наследственная деформация ногтевой пластинки и боковых околоногтевых кожных валиков
·нарушение кровообращения, вызванное такими заболеваниями, как варикозное расширение вен, сахарный диабет и другие эндокринные нарушения: заболевания сопровождаются отеками ног, стоп, пальцев, что приводит к врастанию ногтя
·воспалительные процессы – грибковые и бактериальные заболевания: ноготь становится толще, может терять прежнюю форму, крошиться, тем самым повреждая ногтевой валик и вызывая воспаления
·неправильно подобранная обувь: узкая либо меньшего размера, сдавливающая пальцы; без задника, приводящая к упиранию пальцев в носок обуви при ходьбе; на высоком каблуке, увеличивающая нагрузку на пальцы; на жёсткой подошве, приводящая к отсутствию смягчения во время ходьбы
·неправильно проведенный педикюр: подстригание ногтей слишком коротко, срезая уголки ногтевых пластин
·травмирование пальцев ног: ушибы, приводящие к повреждению ногтя, и его дальнейший неправильный рост
·высокая нагрузка на ноги: физическая нагрузка, лишний вес, беременность, гормональные изменения
Вросший ноготь – проблема, которая вызывает боль и дискомфорт, а бездействие приводит к более тяжелым последствиям. Постоянная боль, невозможность носить любую обувь, гнойные образования и воспаления вокруг ногтевой пластинки – это только часть неприятных осложнений, связанных с онихокриптозом. Если вы заметили первые признаки врастания ногтя, обязательно запишитесь на консультацию к специалисту.
Лечение онихомикоза
Лечение онихомикоза требует комплексного подхода, ключевым моментом становится выбор оптимальной комбинации системного и наружного препаратов. При лечении требуется исключить из рациона алкоголь, сократить употребление в пищу сладкого и мучного. Питание должно содержать растительную клетчатку, белки и витамины А, Е и С.
Критерий результативности лечения – исчезновение симптомов заболевания, отрастание ногтей и 3-кратные отрицательные анализы на грибы: по окончании лечения, через 2 и 4 месяца.
Дезинфекция
Обязательным компонентом лечения онихомикоза становится дезинфекция постельного белья, обуви и мест общего пользования.
- обувь обрабатывают 25% раствором формалина: в обувь кладут ватку, смоченную раствором формалина, помещают в полиэтиленовый пакет, завязывают и оставляют на 2 недели;
- обработку тканей делают 1% хлоргексидином биглюконатом;
- туалета и ванной комнаты – раствором хлора.
Местное лечение
Местное лечение результативно, если поражен доступный снаружи маленький участок ногтя и заражение произошло не больше месяца назад. Ноготь требуется срезать или спилить мокрой пилкой в толщину. Чтобы избежать заражения ногтей на руках при этой процедуре используют медицинские перчатки. Для облегчения удаления применяют кератолитические средства, например, пластыри:
- уреапласт;
- онихопласт;
- салициловый пластырь с хинозолом.
На пораженный ноготь наносят пластырную массу и наклеивают лейкопластырь. Через 2-3 дня препарат удаляется, а размягченный ноготь удаляется. Чтобы снять толщу ногтя требуется повторить процедуру 2-3 раза. После удаления, наносят противогрибковое лекарственное средство, рекомендуются противогрибковые лаки, при использовании которых обеспечивается проникновение в ноготь:
- Лоцерил лак для ногтей (аморолфина гидрохлорид, 5% по 5 мл) применяют для смазывания ногтевых пластин 1–2 раза в неделю. Средняя продолжительность лечения — 6 месяцев для ногтей на руках и 9–12 месяцев для ногтей на ногах.
- Батрафен лак для ногтей (циклопирокс) наносят на пораженные ногти пальцев рук или ног 1 раз в день в течение 6 дней, на 7-й день лак снимают жидкостью для снятия лака и снова наносят лак. Средняя продолжительность лечения составляет 6 месяцев для ногтей на руках и 9–12 месяцев для ногтей на ногах.
Хирургический метод удаления ногтя используется если применение кератолитиков противопоказано. Недостаток метода – травматизация ногтевого ложа, а также риск того, что ноготь отрастет неправильно и будет отслаиваться. Для результативности этого способа используют клеевую массу Геволь, которая имитирует ногтевую пластину.
Профилактика у взрослых
Для предотвращения острого гайморита или развития хронического есть простые меры профилактики. Прежде всего, нужно полностью долечивать любые простуды, сопровождающиеся насморком и заложенностью носа. При затяжном насморке обязательно нужно обращаться к врачу. Также полезны следующие рекомендации:
- Регулярное посещение стоматолога, своевременное лечение кариозных поражений, болезни десен.
- Отказ от пребывания в пыльных, загазованных помещениях с сухим воздухом, наличием дыма.
- При наличии аллергии – обязательное посещение аллерголога и лора для подбора адекватных препаратов для профилактики гайморита у взрослых на фоне поллиноза или круглогодичного ринита.
- Употребление большого количества свежих плодов (сезонные овощи, различные фрукты, ягоды) для стимуляции, поддержки иммунитета.
- Разобщение с людьми, имеющими признаки различных инфекций, использование в общественных местах одноразовой защитной маски с ее регулярной сменой.
- Использование капель от насморка строго по инструкции, без злоупотреблений. Хотя капли в нос применяются для профилактики гайморита, чтобы не создавать застоя слизи, их длительный прием только ухудшает отечность.
- Употребление как можно большего количества обычной питьевой воды для увлажнения слизистых.
- Промывание полости носа растворами с содержанием морской или обычной соли или использование специальных солевых спреев.
Людям, имеющим склонность к гаймориту или риск перехода в хроническое течение, могут быть рекомендованы таблетки или капли для профилактики гайморита (на растительной основе или с синтетическими компонентами). Им нужно избегать бассейнов с хлором, увлажнять воздух в помещениях, реже бывать на холодном воздухе.
После перенесенного гайморита профилактика строится на тех же принципах. Но при развитии насморка нужно сразу активно его лечить. Промывание носа солевыми спреями, отварами лекарственных трав, прием витаминов и минеральных добавок не позволит инфекции распространяться.
Кроме того, важно немедленное обращение к врачу при наличии первых же признаков обострения воспаления или острого гайморита. Профилактика болезни всегда гораздо лучше, чем ее длительное лечение
Причины
Придаточные пазухи, включая гайморовы, созданы как естественный барьер на пути инфекций, фильтр для различных опасных веществ в воздухе. Они помогают согревать воздух, увлажнять его и очищать от примесей перед попаданием в гортань, и ниже по респираторному тракту. Основная причина воспаления и появления признаков гайморита – это проникновение бактерий, грибков или вирусов, аллергенов. Реже инфекция попадает с током крови из других, отдаленных очагов.
Нарушать работу пазух могут патологии иммунной системы, частые ОРВИ, респираторная форма аллергии, носительство патогенных бактерий в носоглотке (стафило-, стрепто- или менингококк).
Среди ключевых причин, которые могут привести к развитию гайморита, можно выделить:
- травматические воздействия, при которых повреждается слизистая пазух;
- неполноценное лечение насморка, простуды;
- заражение различными патогенными бактериями, вирусными, грибковыми инфекциями;
- ожоги слизистой носоглотки и пазух химическими соединениями, горячим воздухом;
- чрезмерная сухость воздуха при нахождении в помещениях;
- последствия тяжелых ОРВИ или гриппа;
- аномалии строения пазух и носоглотки;
- травмы в области носовой перегородки, ее искривление;
- полипозные или аденоидные вегетации;
- наличие аллергии на внешние раздражители, ряд лекарств;
- патологии, снижающие иммунную защиту;
- опухолевые процессы;
- лучевое воздействие;
- нерациональное использование капель и спреев для лечения насморка, что ведет к скоплению слизи и закупорке каналов.
Классические виды лечения онихомикоза
На текущий момент в медицине используется три основных подхода к лечению грибка ногтей:
- Системные препараты в виде таблеток или капсул. Они могут помочь, но для этого их нужно принимать длительным курсом – от 4 до 18 месяцев. Все эти медикаменты токсичны для печени, их прием может осложняться развитием поноса, кожной сыпи, изменений вкуса. Поэтому во время лечения нужно строго соблюдать лечебную диету, отказаться от приема алкоголя и периодически сдавать анализы крови – «печеночные пробы».
- Местные средства (кремы, лаки). Они не всегда хорошо проникают через ногтевую пластину. Поэтому ее нужно подготовить предварительно: срезать наросшие массы ногтя кусачками или удалить с помощью фрезы. Самостоятельно этого делать нельзя: можно повредить те клетки, которые дают начало ногтевой пластине.
- Комбинированная терапия: одновременный прием системного препарата и нанесение на пораженный ноготь местного противогрибкового средства. К нему прибегают в тяжелых случаях, чтобы немного минимизировать выраженность побочных эффектов от системных препаратов. Результативность такого лечения тоже не очень высока.
В некоторых случаях перед назначением местного лечения дерматологи удаляют пораженную ногтевую пластину. Сейчас это стараются делать все реже, ограничиваясь только спиливанием пораженного участка – во избежание инфицирования ногтевого ложа бактериями.
Казалось бы, можно не лечить онихомикоз, но на самом деле он представляет нечто большее, чем эстетический дефект. Он может привести к тяжелой смешанной (грибковой и бактериальной) инфекции стопы или кисти, в результате чего может даже развиться гангрена.
Диагностика
С онихомикозом нужно обращаться к терапевту или дерматологу. Врач проведет опрос, осмотр и анализ клинических проявлений. Точный диагноз можно поставить только после лабораторных исследований. Определение вида грибка позволит назначить наиболее эффективные препараты.
Обнаружении грибка происходит при микроскопическом исследовании патологического материала (соскоба). При наличии грибкового поражения обнаруживается мицелий гриба, напоминающий нити. Они могут быть тонкими и толстыми, ровными, разветвленными. Заметны и группы почкующихся спор или мицелий с почкованием.
Однако определить вид возбудителя можно только при выделении культуры на питательных средах. Этот процесс занимает 4-5 дней. Если необходимо идентифицировать грибок в течение суток, используется молекулярно-генетический метод — полимеразная цепная реакция (ПЦР)5.
Врач делает соскоб ногтей, чтобы при микроскопическом исследовании выявить возбудителя болезни. Фото: skvalval / Depositphotos
Как проводится перфорация?
Перед манипуляцией пораженный участок обрабатывается дезинфицирующим раствором для предотвращения заноса инфекции. Далее осуществляется перфорация ногтевой пластины с помощью стерильной инъекционной иглы. Через образовавшееся отверстие удаляется кровь путем сдавливания пальца. Полость гематомы промывается дезинфицирующим раствором и при необходимости специальным лечебным отбеливателем. После этого остаточная полость осушается. Отверстие подлежит пломбировке для предотвращения попадания инородных частиц и бактерий в подногтевое ложе. Шлифовальными насадками выравнивается ногтевая поверхность.
Прогноз лечения благоприятный: после снятия повышенного давления крови сразу снижается интенсивность боли и дискомфортных ощущений, предотвращается воспаление и появление связанных с ним осложнений, запускаются восстановительные процессы в тканях пальца.
КАК БЫСТРО ОТРАСТИТЬ НОГТИ
Длинноватые и прекрасно загнутые, обработанные украшающей росписью ногти всегда вызывают к даме завышенный интерес, говорят о ее влечении выглядеть как можно лучше и радовать находящихся вокруг собственной красой. Логично, что все чаще представительницы слабого пола задаются вопросом о том, как можно ускорить отрастание ногтей, чтоб не ожидать длительно возможности блеснуть в обществе красивым педикюром.
Однако использовать всевозможные рецепты надлежит лишь после такого, как будут полностью исключены все причины, негативно действующие на состояние ногтевых пластинок. Может быть, дама элементарно очень часто моет посуду и стирает либо, постоянно занятая на работе, ограничивает собственный рацион едой из закусочных. Схожее отношение к собственному здоровью соответственно усугубляет положение ногтей, лишает организм целого ряда витаминов и микроэлементов, нужных для их настоящего развития.
Устранение угнетающих воздействий на формирование ногтей
Итак, прежде всего нужно задуматься: не очень ли часто ногти смачиваются растворами стирального порошка, средствами для мытья посуды и вообще бытовой химией, и иными агрессивными соединениями. Невзирая на клятвенные заверения изготовителей всей этой домашней химии контакт с ней никак не проходит для рук бесследно.
В особенности сильно от щелочей и кислот страдают очень восприимчивые к химии ногтевые пластинки. Они практически разъедаются и «выгорают», становятся тонкими и ломкими, в результате их рост значительно сдерживается, а пробы придать им красивую форму либо нанести рисунок кончаются появлением заусениц и размыванием краски сообразно всей плоскости. Вот отчего пред любой работой по дому необходимо непременно одевать фирменные резиновые перчатки, которые хорошо выдержат стирку любой интенсивности и не уступят пред наиболее едкими щелочами. Если же приобрести перчатки дешевые китайские аналоги, то они совсем скоро порвутся.
А теперь можно ускорить рост ногтей
В конце концов, пора приступить конкретно к достижению установленной цели. В первую очередность надлежит придать ногтям правильную форму и вычистить из-под них грязь. Это уже даст большую долю успеха, так как аккуратненько стриженные и зачищенные от острых уголков пластинки ногтей развиваются еще лучше.
Ванночки
На водной основе. Самые действенные. Установлено, что внешний контакт с водой стимулирует рост ногтевых пластин. Однако все хорошо в меру, а потому для водных ванночек действует строгое временное ограничение – не более 30 минут
Кроме того, помимо роста важно и укрепление, а потому водные ванночки следует обогащать укрепляющими и питательными компонентами – морской солью, йодным раствором, соком лимона, эфирными маслами (чемпионы по влиянию, оказываемому на рост ногтей масло чайного дерева, цитрусовых и розмарина). Масляные
Несколько уступают в своем стимулирующем воздействии ванночкам на водной основе, но зато они отлично питают ногтевую пластину и кутикулу. В дальнейшем ногти, подпитанные масляным «эликсиром» более устойчивы к повреждениям и, соответственно, более «жизнестойки». Масляные ванночки предполагают использование в своей основе какого-либо растительного или косметического масла. Самые эффективные: оливковое, облепиховое, и миндальное масла. Такие ванночки дополнительно можно обогатить соком лимона, жидкими витаминами, раствором йода и т.п. Масляные ванночки наиболее эффективны в теплом исполнении.
Дальше необходимо обзавестись комплектом увлажняющих кремов, которые станут питать кутикулу и всю около ногтевую область естественными маслами, тем наиболее делая лучше текстуру пальцев и внедряя в их стимуляторы роста.
Позаботившись о коже, надлежит покрыть ногти прозрачным лаком, ускоряющим их формирование и усиливающим их текстуру. Найти таковой лак можно в любом косметическом салоне, время от времени его реализовывают и в аптеках. Вслед за тем же можно приобрести вещества, имеющие нужные для роста ногтей витамины А, В, С, а еще железо и кальций.
Отдав должную дань научным способам, стоит пользоваться и народными средствами. Такие как ванночки из морской воды либо раствора морской соли. Туда можно прибавлять йод, а сообразно завершении данной процедуры лучше намазать руки оливковым маслом.
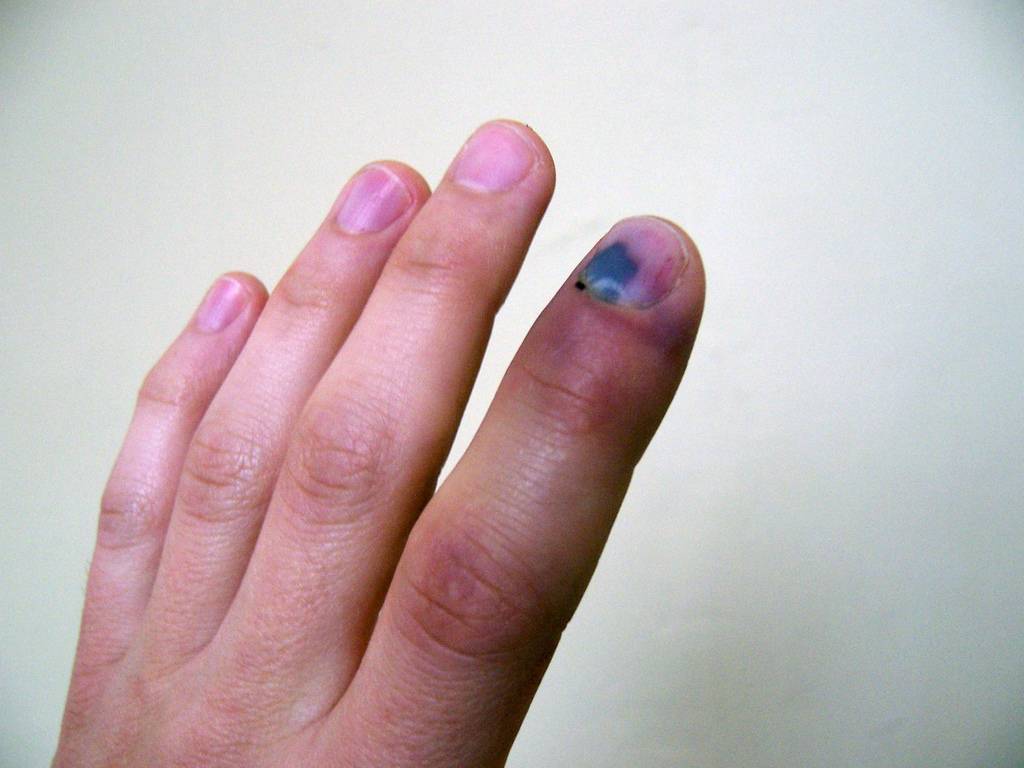
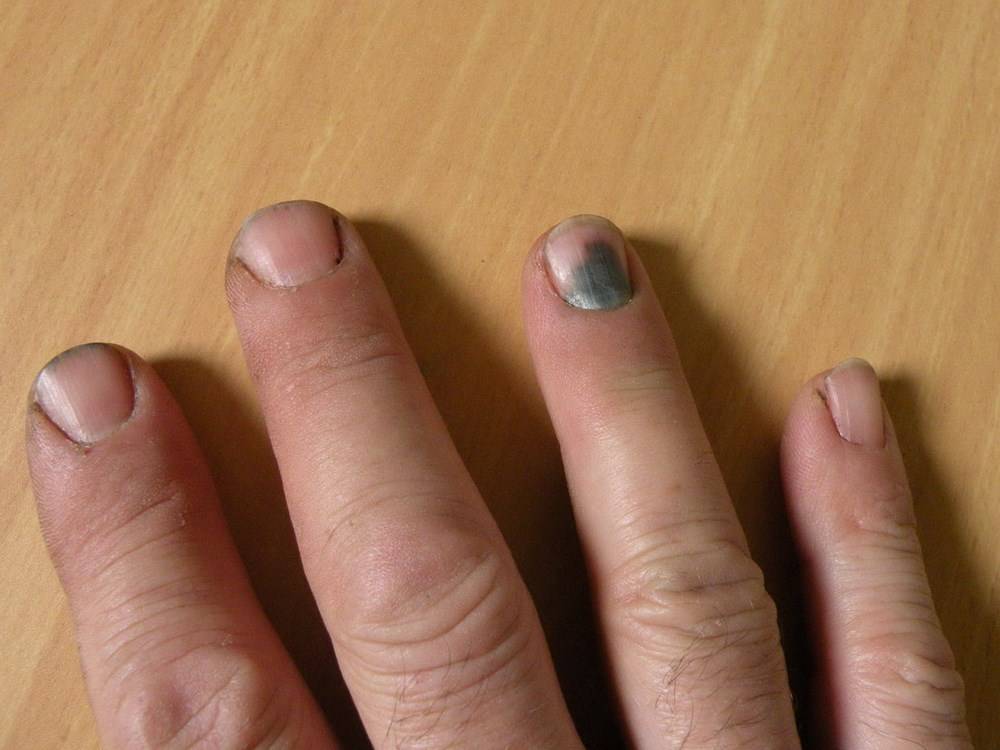
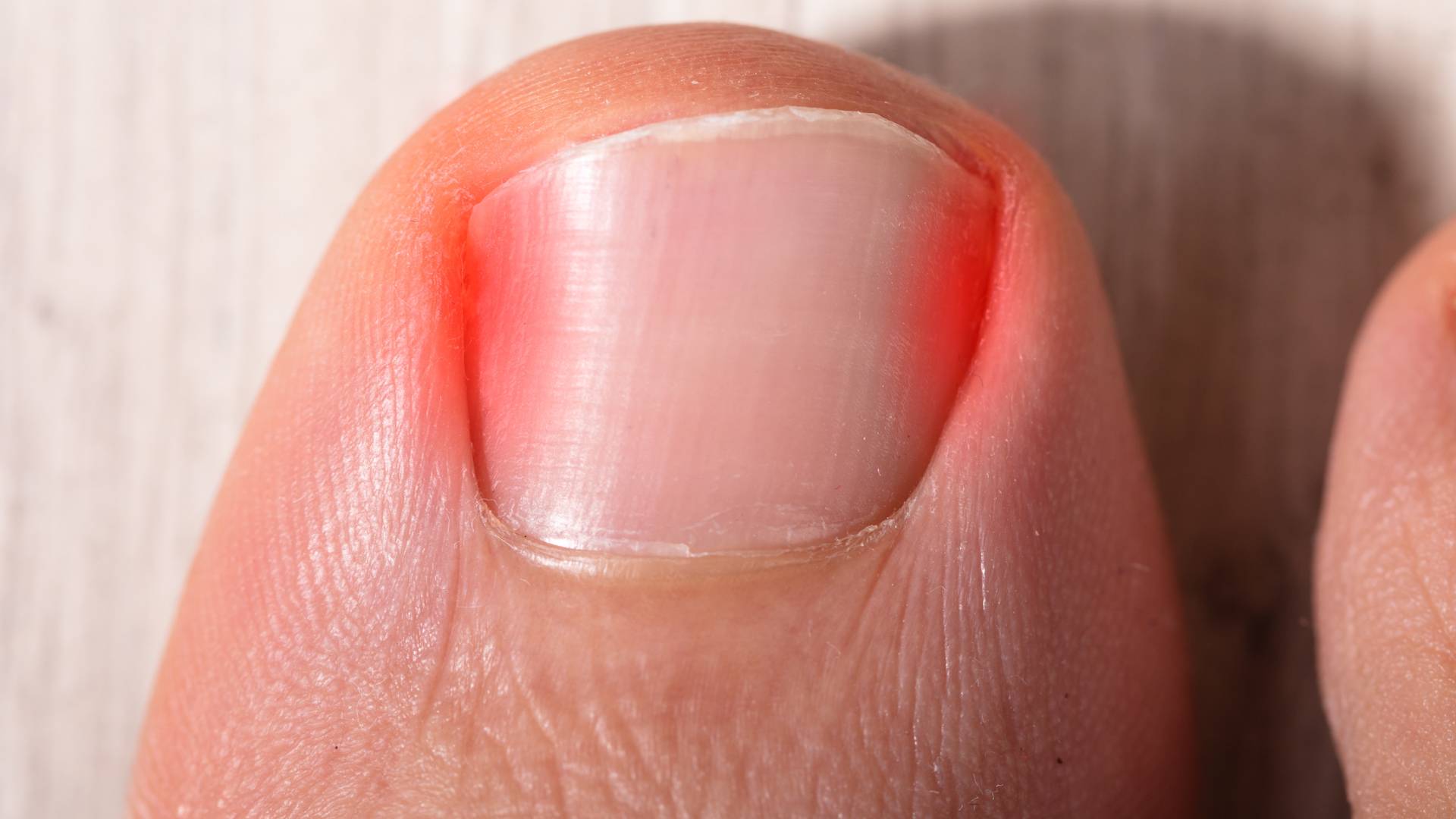
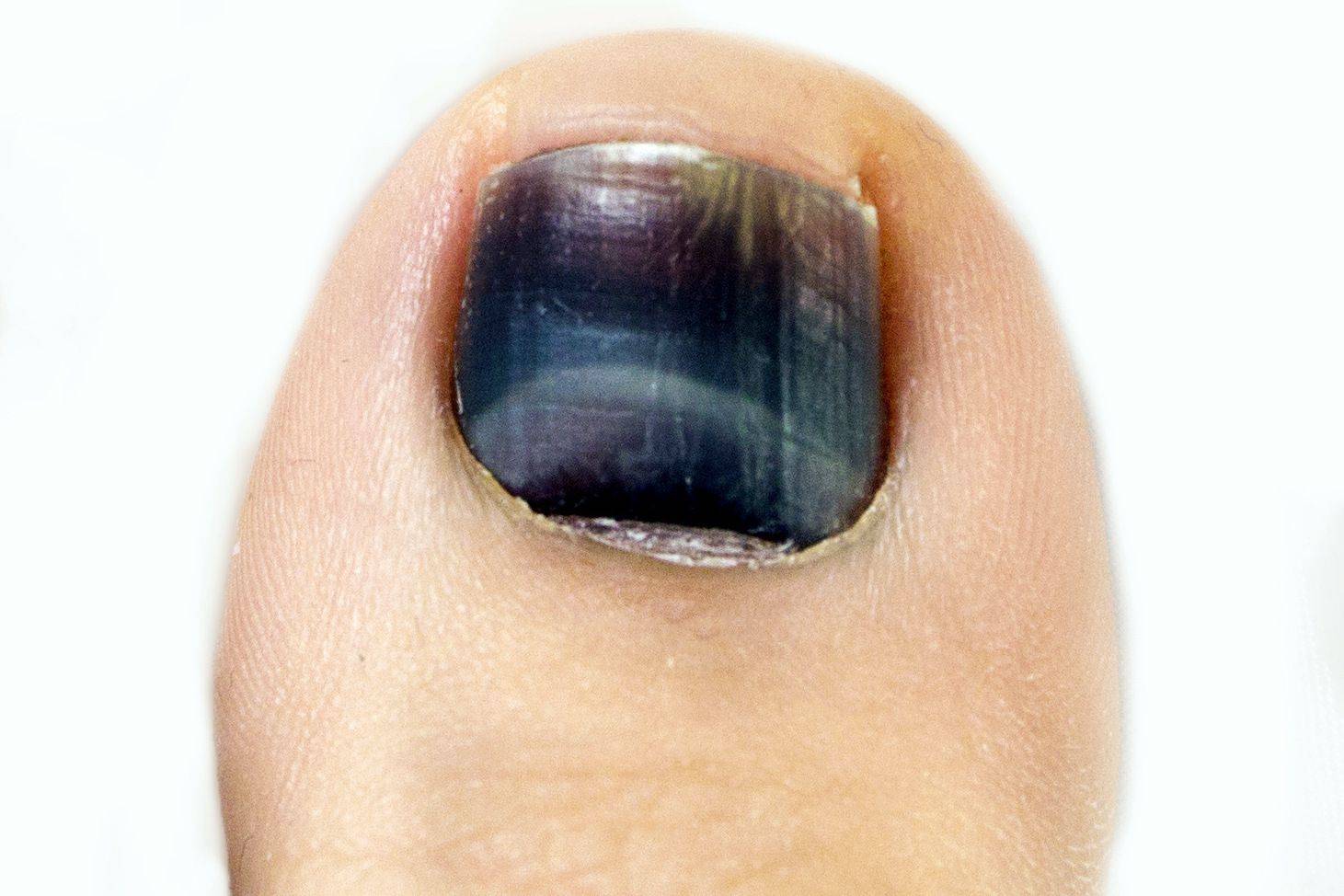
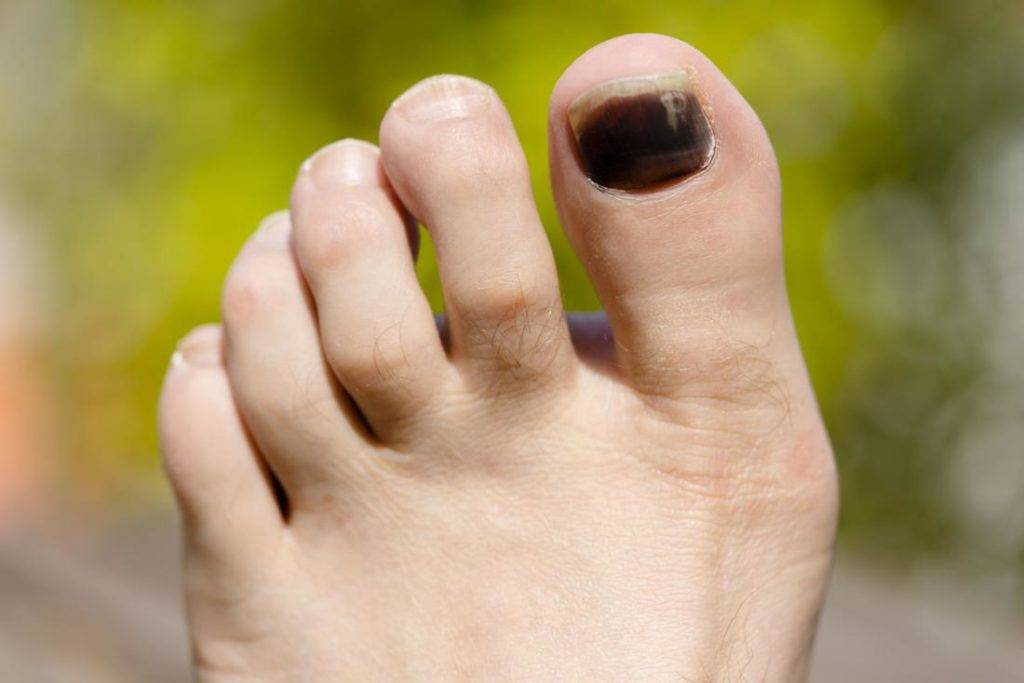
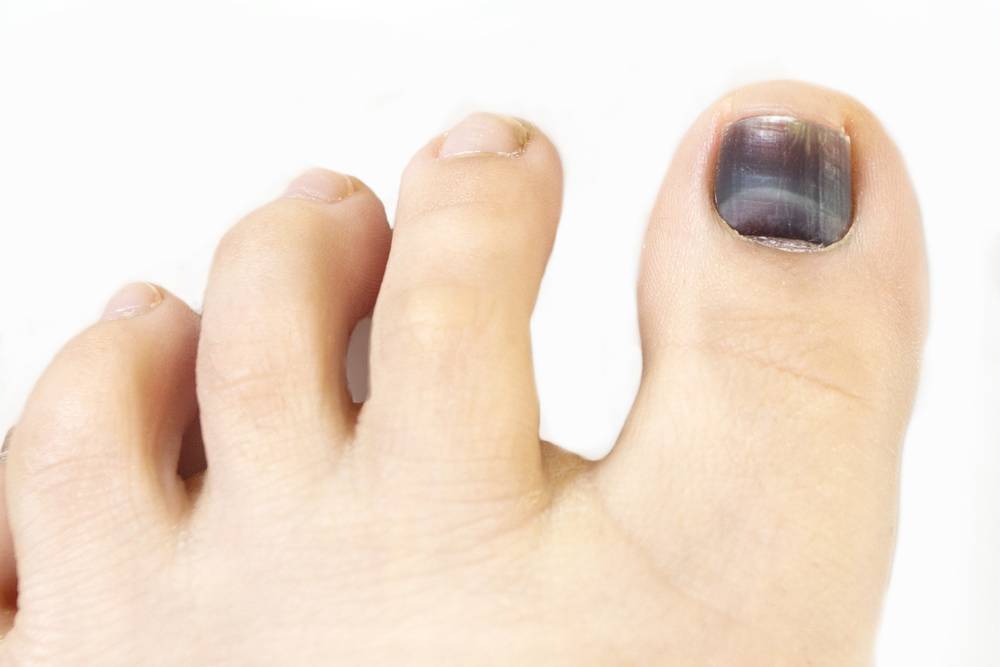
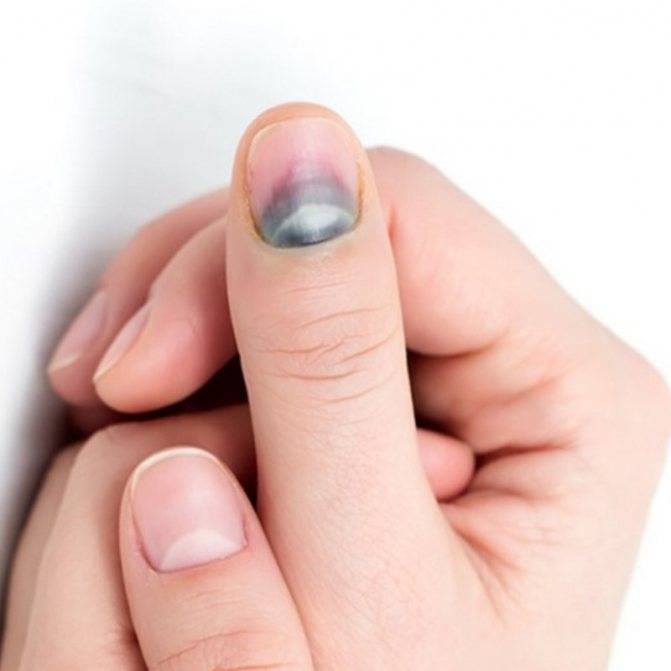
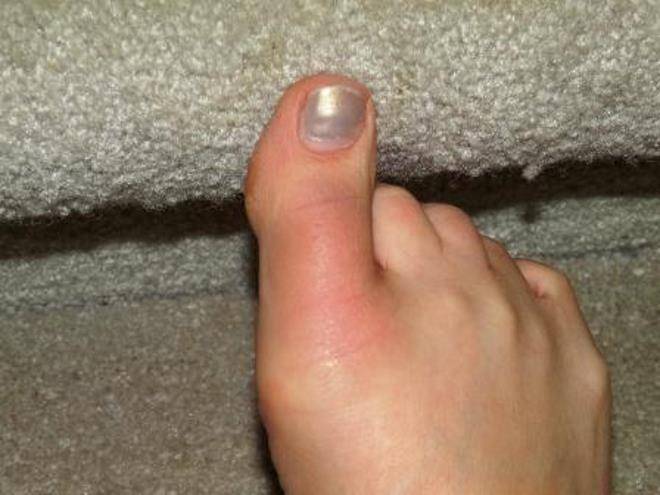
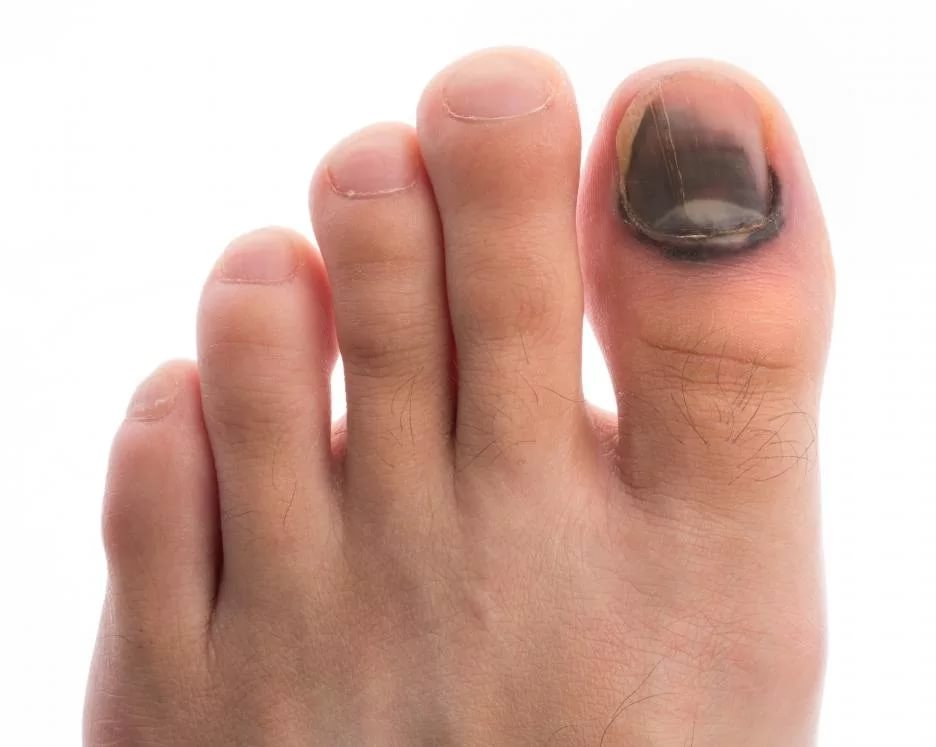
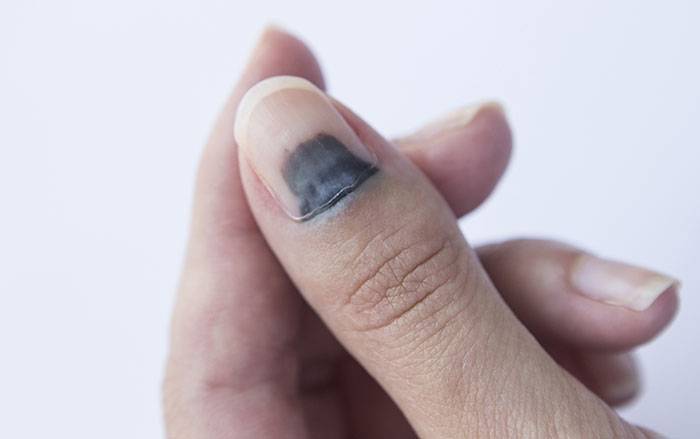
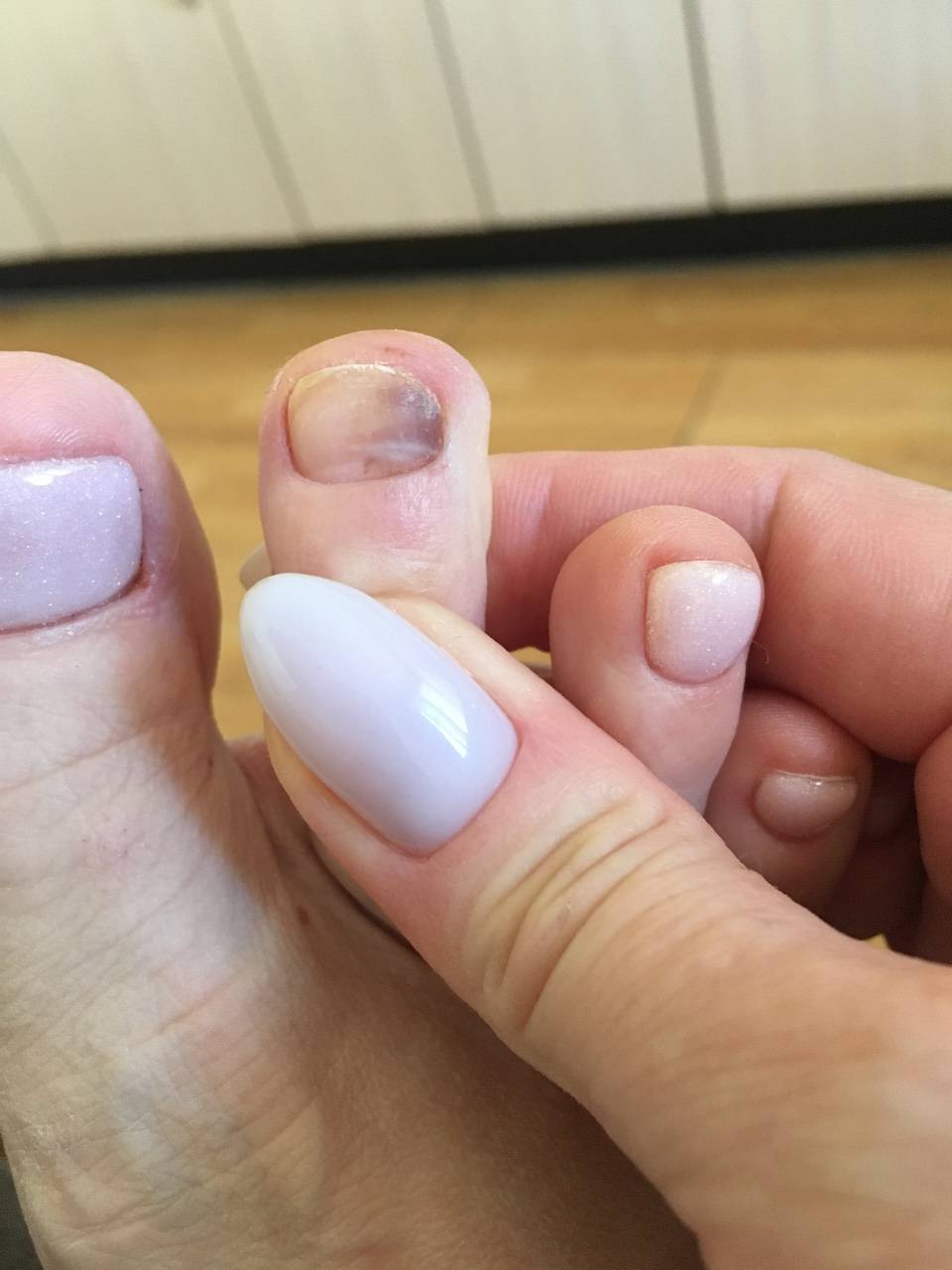
Осложнения подногтевой гематомы
При несвоевременном обращении к врачу при гематоме ногтя часто возникают нежелательные последствия и осложнения:
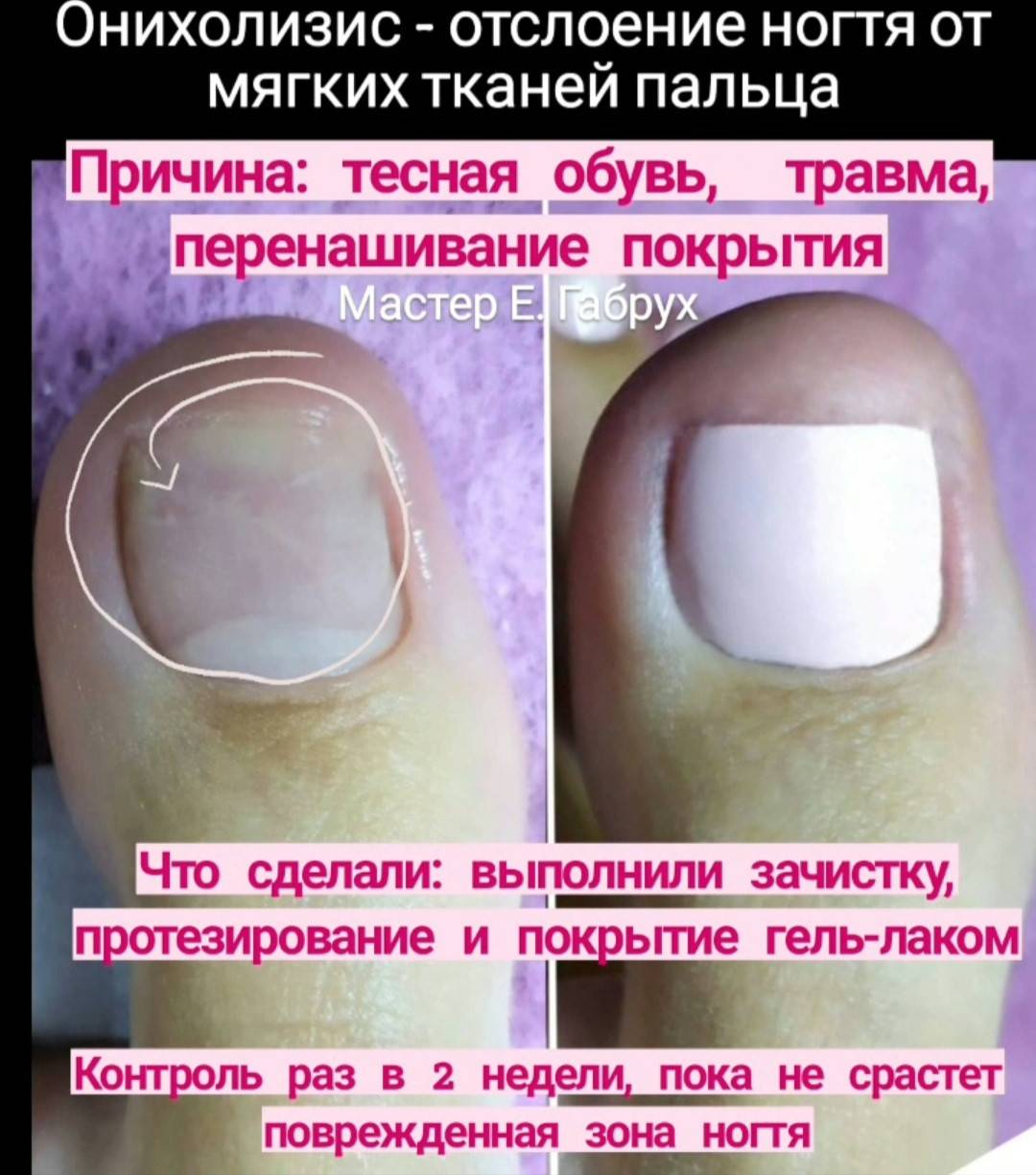
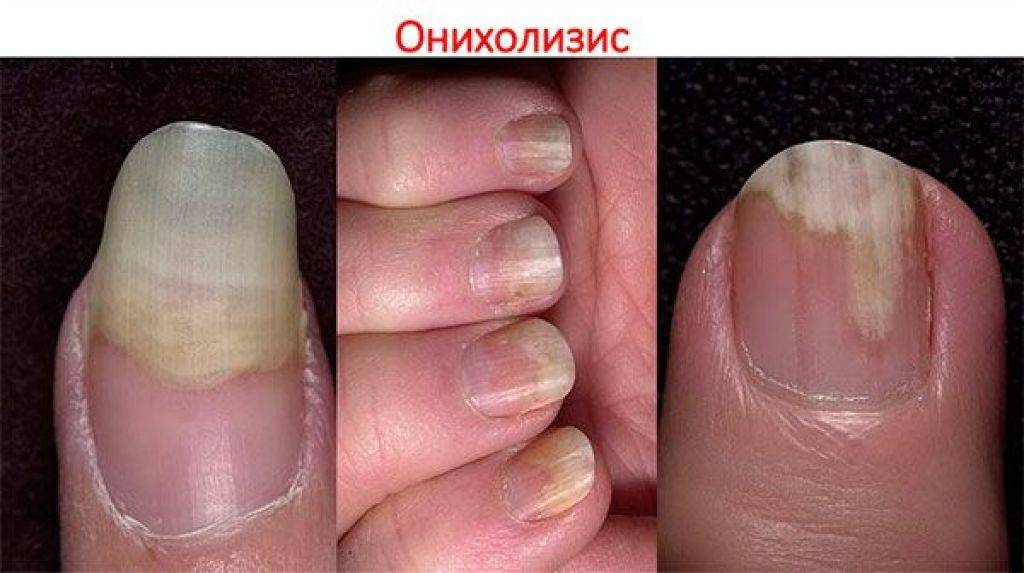
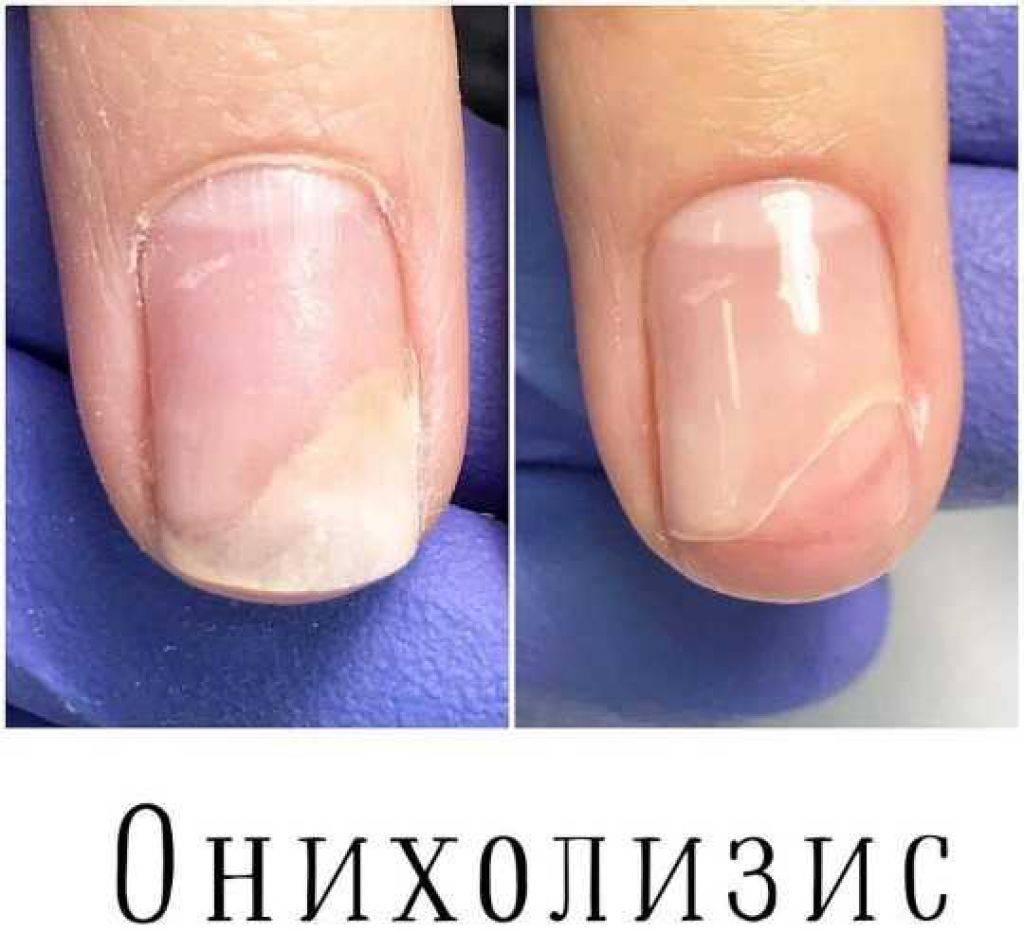
- онихолизис – отслойка пластины;
- деформация ногтя;
- вросший ноготь;
- разрыв подлежащих мягких тканей из-за избыточного объема крови;
- дистрофия ногтя вследствие ремоделирования сосудов и нарушения адекватного тока крови, разрастание соединительнотканных волокон;
- инфицирование открытой раны и гнойно-некротическое расплавление мягкотканных структур пальца.
Лечение заболеваний суставов в ОН КЛИНИК
Диагностика
Постановка диагноза «Подногтевая гематома» осуществляется на основании анамнеза (наличие травмы фаланги непосредственно перед появлением симптомов) и клинической картины, то есть характерных внешних проявлений и жалоб. В сомнительных случаях проводится дифференциальная диагностика, позволяющая исключить другие патологии. При серьезной травме требуется выполнение рентгенологического исследования пораженной конечности для исключения переломов костей.
Лечение подногтевой гематомы в ОН КЛИНИК
Центр подологии ОН КЛИНИК специализируется на диагностике и лечении болезней ногтей и подлежащих к ним структур. Предоставляются все виды диагностических и лечебных процедур при травмах ногтя. Опытные врачи-подиатры, подологи владеют уникальными консервативными и хирургическими методиками, которые успешно применяются также и в зарубежной подологической практике. Клиника оснащена современным техническим оборудованием, позволяющим минимизировать открытые вмешательства. Имеются все необходимые условия для комфорта пациента, а также гибкая ценовая политика.
Не стоит затягивать с визитом к врачу при образовании подногтевой гематомы. Обращение на ранних этапах является наиболее правильной тактикой после получения травмы. Это сокращает сроки выздоровления, минимизирует внешние изменения и предупреждает присоединение других патологий: дистрофии, онихолизиса, грибковых заболеваний
Важно обращаться в профильные подологические клиники, которые могут оказать профессиональную медицинскую помощь. Неумелое вскрытие подногтевой гематомы или нарушение ее техники может осложниться воспалительным процессом вплоть до некротических изменений тканей.
За профессиональной медицинской помощью при подногтевой гематоме обращайтесь в ОН КЛИНИК!
Автор статьи
Бисеков Саламат Хамитович
Медицинский директор холдинга, главный врач ОН КЛИНИК на Цветном, хирург, флеболог