В каких случаях необходимо обратиться к хирургу
Показанием для хирургического вмешательства является врастание ногтевой пластины в околоногтевой валик и рецидивное течение болезни. Запишитесь на консультацию к хирургу, при появлении следующих симптомов:
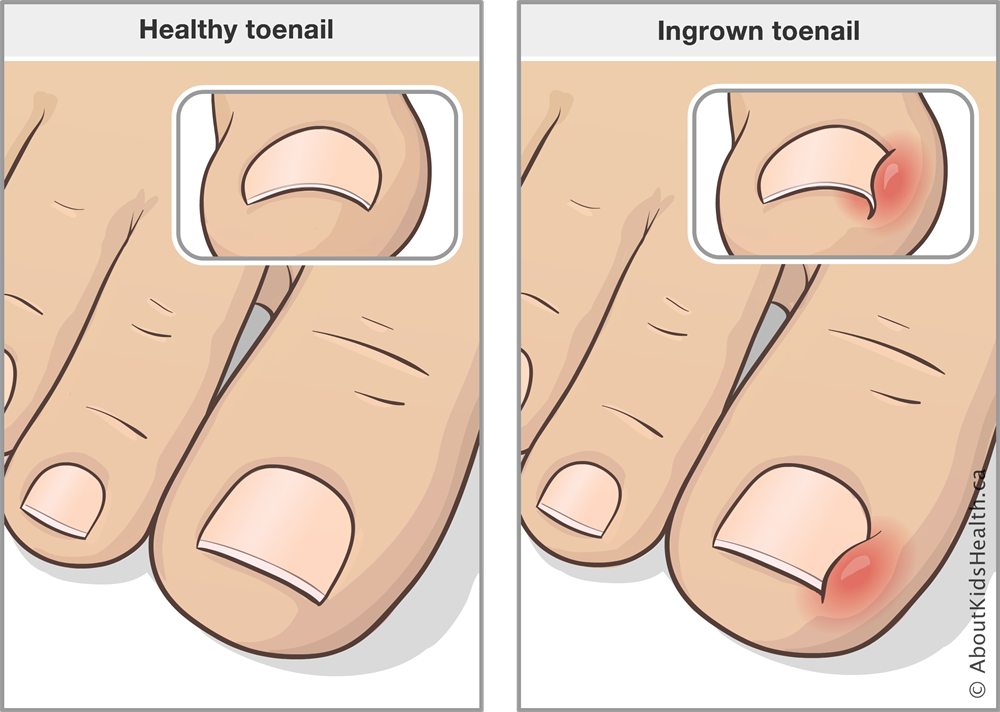
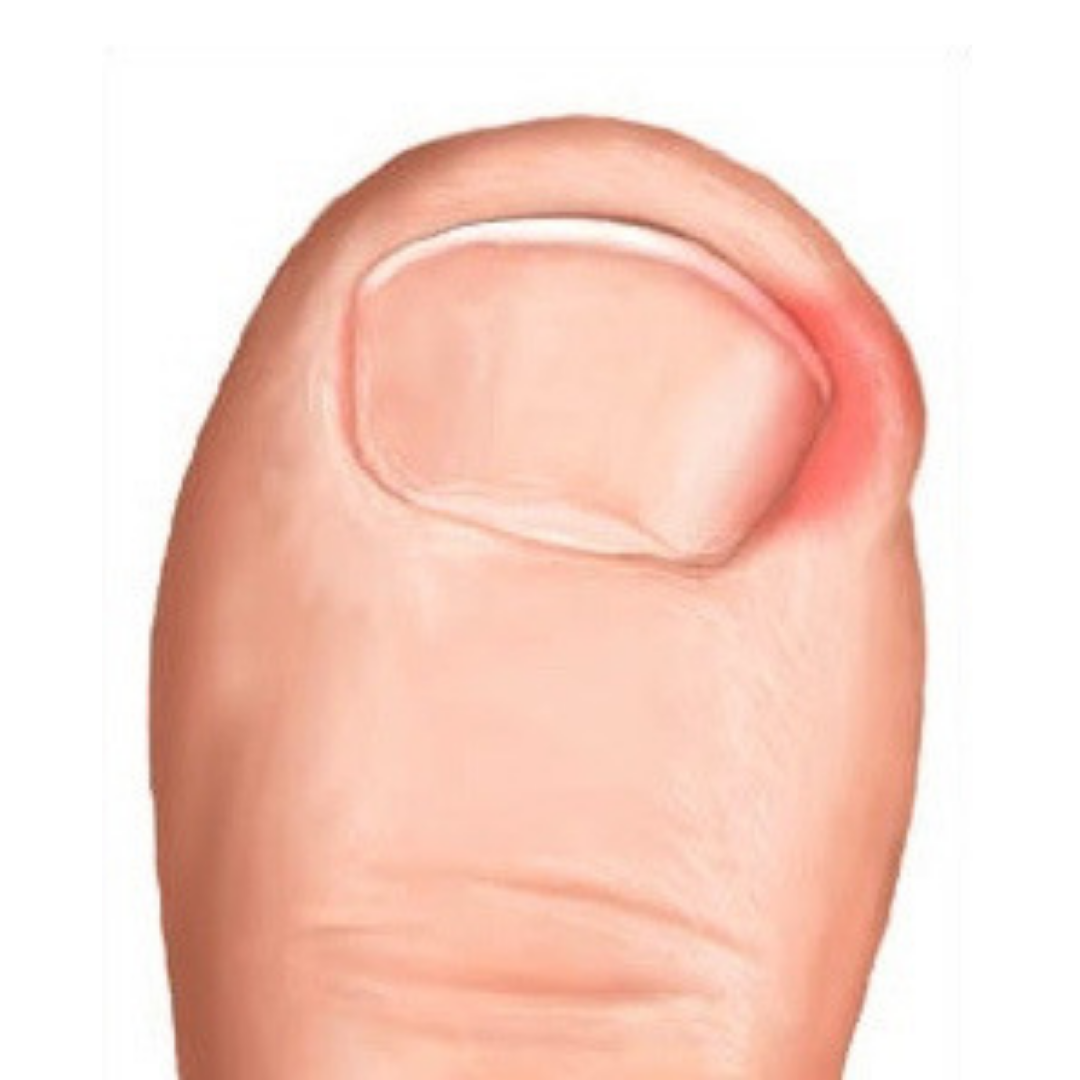
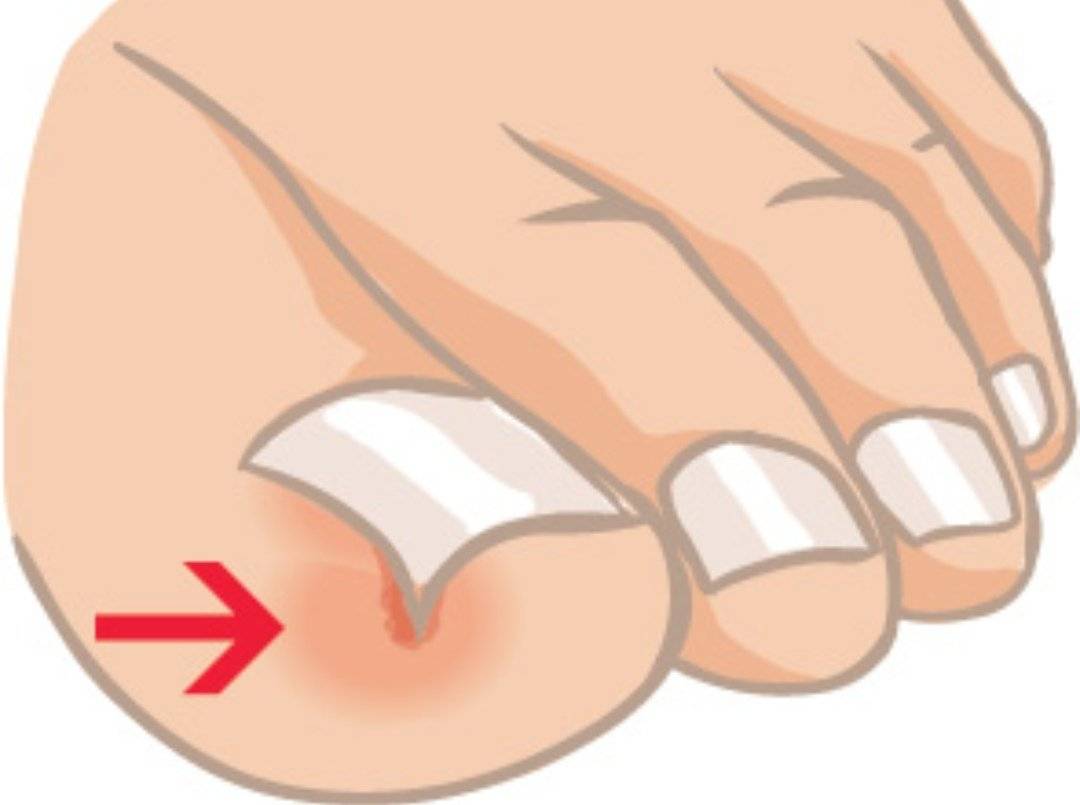
- кожа вокруг ногтя покраснела, появился отек мягких тканей и боль;
- боль усиливается при нажатии на ноготь или палец, а также при ходьбе;
- нагноение и появление гнойного экссудата из-под ногтевой пластины;
- разрастание околоногтевого валика, нависание его края над ногтевой пластинкой.
Симптомы нарастают с прогрессированием патологического процесса. Не нужно мучиться от боли и пытаться избавиться от вросшего ногтя с помощью многочисленных народных методов. Пока вы будете экспериментировать, ситуация может повернуться в еще более сложную сторону, просто запишитесь на консультацию к хирургу – одна несложная безболезненная манипуляция и вы быстро забудете о такой проблеме, как вросший ноготь.
Подготовка, диагностика
Клиническая картина болезни достаточно специфична, что позволяет врачу поставить правильный диагноз при визуальном осмотре. Никаких дополнительных методов исследования, как правило, не требуется. Стандартная предоперационная подготовка предусматривает:
- анализ крови;
- если причиной врастания ногтя послужила грибковая инфекция, дополнительно проводится микробиологический анализ кусочка ногтя;
- при выраженном воспалении, если имеется подозрение, что патологический процесс затронул костные ткани, назначается рентген
Поскольку врастание ногтя в большинстве случаев сопровождается нагноением тканей, часто назначается антибиотикотерапия, для подавления инфекции и предупреждения возможных осложнений.
Как проводится операция
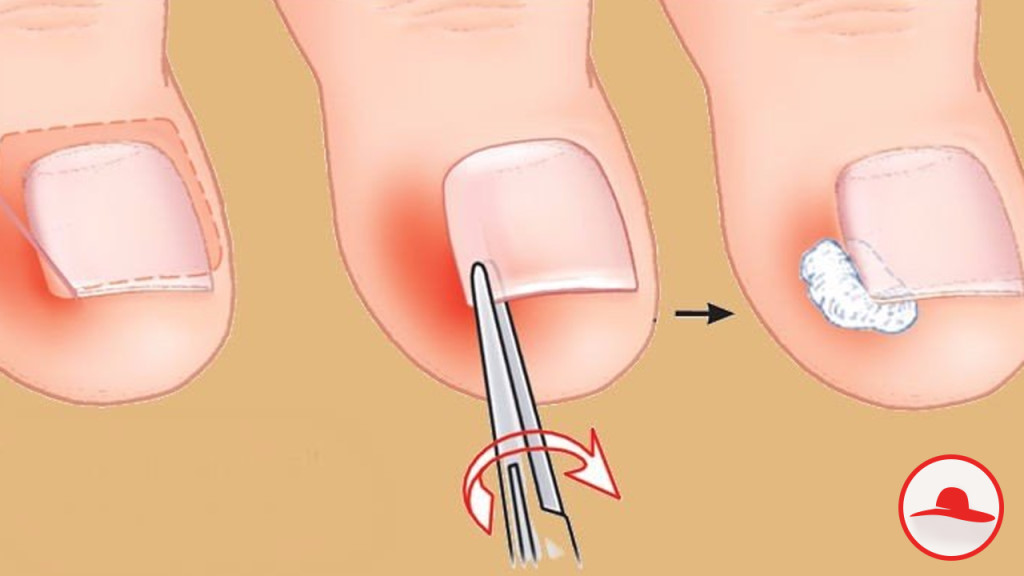
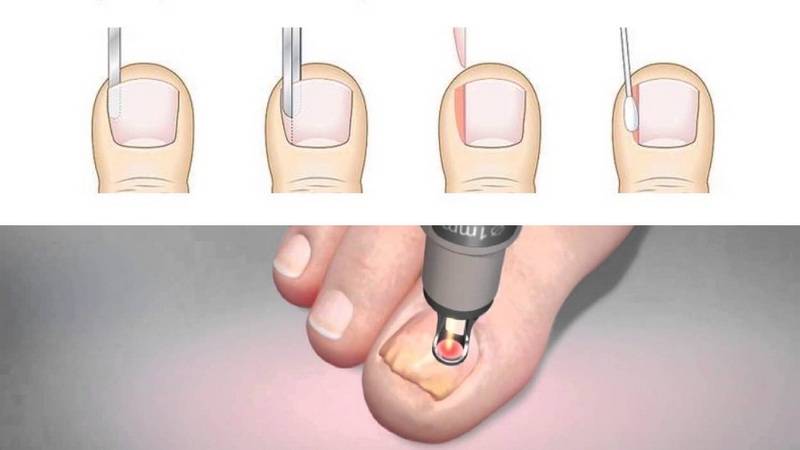
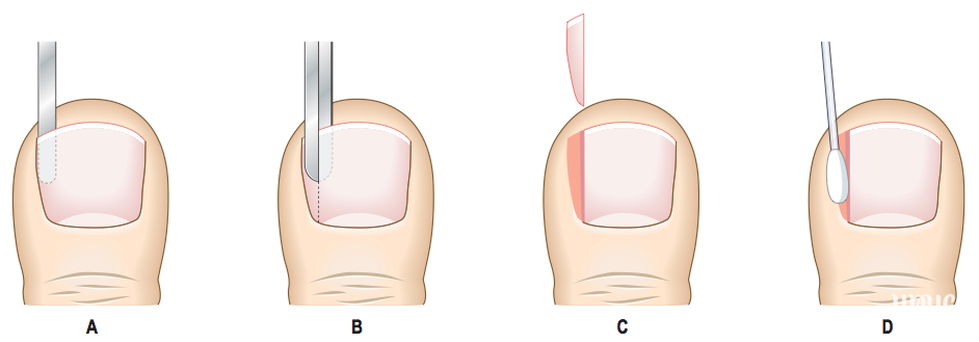
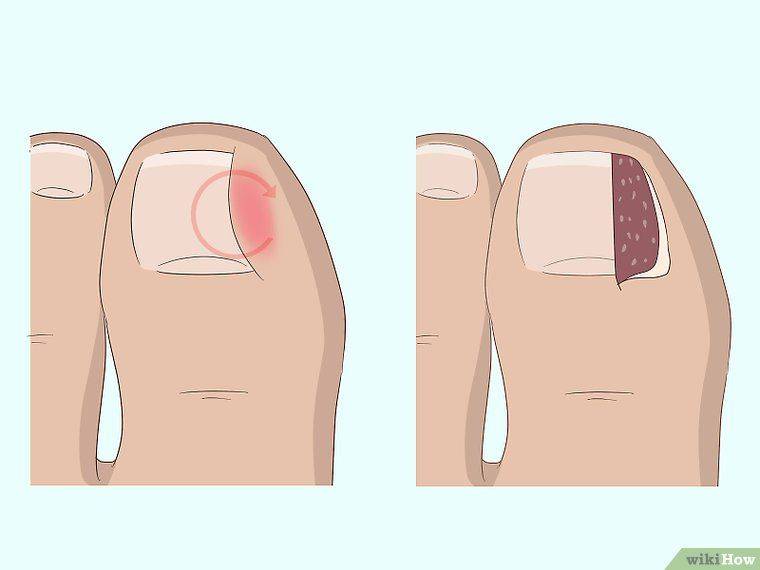
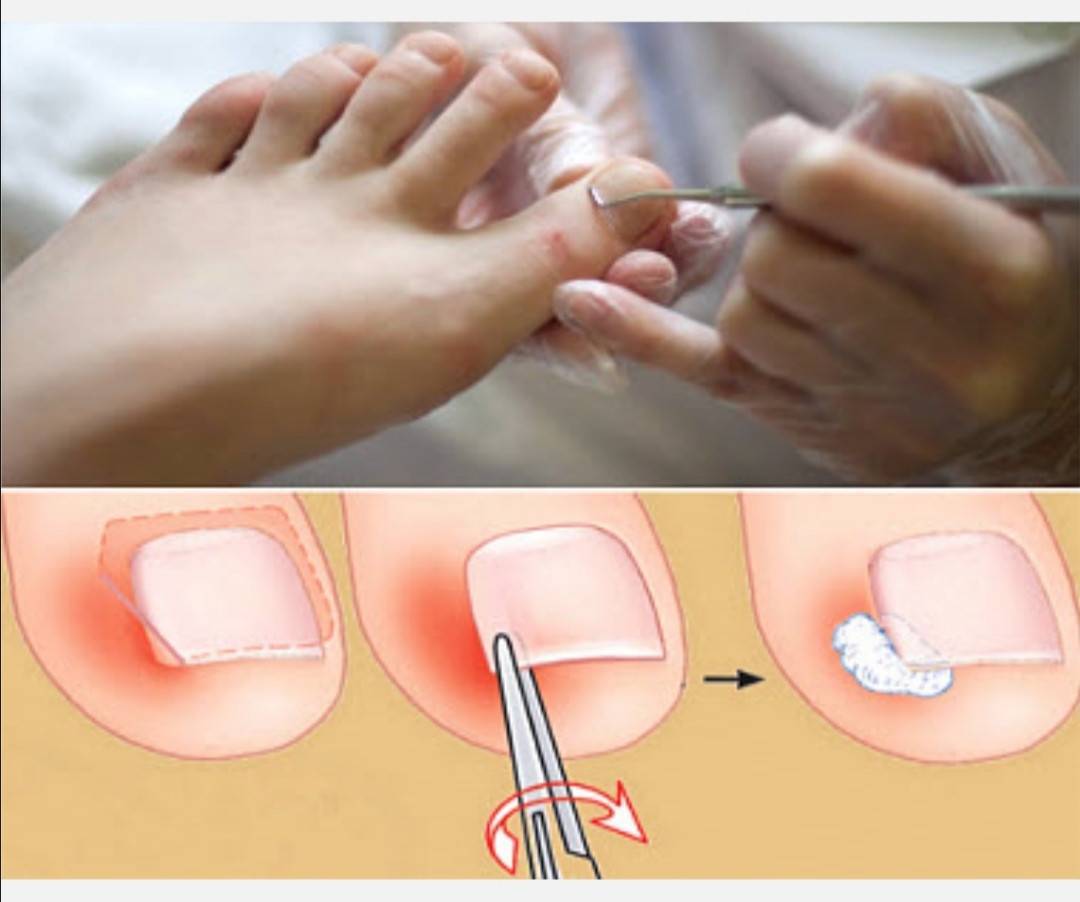
Удаление вросшего ногтя проводят под местной анестезией, поэтому, самое болезненное, что сможет ощутить пациент, это анестезирующий укол. Хирург отсекает вросшую ногтевую пластину, либо край пластинки и тщательно удаляет грануляционные разрастания, сформированные в зоне врастания ногтя. Здоровые ткани и ногтевое ложе остается незатронутым.
При необходимости выполняется иссечение околоногтевых валиков (в косметических целях). Полное удаление ногтевой пластины вместе с ростковой зоной применяется очень редко, лишь в случае сильного поражения ногтя грибком. Завершающим этапом является наложение стерильной повязки с антисептиком.
Классическая операция предусматривает ушивание раны – современные электро радиоволновые технологии позволяют обойтись без наложения швов. Операционная рана заживает под сформированной корочкой. Отсутствие шва обеспечивает хороший косметический эффект, никаких рубцов и шрамов в области вмешательства.
Заживление занимает от нескольких дней до 1-2 недель. Процедура занимает всего 20-30 минут, отличается малотравматичностью и минимизацией рецидивов в дальнейшем.
У вас есть вопросы?
С радостью ответим на любые вопросы
Координатор Татьяна
Особенности реабилитационного периода
Полное заживление длиться 1-2 недели, что зависит от объема вмешательства и применяемой оперативной тактики. В этот период необходимо тщательно защищать рану от инфицирования, регулярно менять повязки, используя назначенные хирургом антисептики и ранозаживляющие средства.
Общие сведения
Фруктовая кислота для педикюра при покрытии ею кожи выполняет размягчение слоев, которые слишком загрубели, из-за чего они начинают отделяться. Основной компонент фруктовой кислоты – это гликолевая кислота. В качестве ее поставщика используется виноград. Ее также используют как основу для пилинга кожи на лице, задачей которого является дополнительное омолаживание.
Хорошую репутацию успел заслужить и биогель для педикюра, основой которого является фруктовая кислота. Также он отлично подходит для маникюра в необрезном исполнении.
Имеется также и молочная кислота для педикюра. Она отличается эффективной борьбой с натоптышами и оздоравливает кожу. Дополнительно у молочной кислоты есть преимущество по увлажнению кожи, что позволяет активно справляться с сухой кожей стоп, которая часто становится причиной болезненных трещин. Стоит отметить, что использование молочной кислоты предполагает отсутствие крема как дальнейшего шага.
Плюсы кислотного педикюра:
- Очищение быстро и эффективно.
- Отсутствие сухости.
- Безболезненность.
- Длительность эффекта.
- Невысокая стоимость необходимых ингредиентов.
 Для проведения процедуры не предполагается получение узких специализированных навыков. Дополнительно с помощью педикюра на кислотной основе можно простимулировать регенерационные процессы в коже. Кроме этого, такие средства отличаются свойствами антибактериальной направленности.
Для проведения процедуры не предполагается получение узких специализированных навыков. Дополнительно с помощью педикюра на кислотной основе можно простимулировать регенерационные процессы в коже. Кроме этого, такие средства отличаются свойствами антибактериальной направленности.
Конечно, без недостатков методов работы не бывает. В частности, есть целый ряд противопоказаний. Например, кислотный педикюр запрещен если на коже имеются любые повреждения или раны. Процедура не может быть использована при присутствии грибкового заболевания. Кожа с излишней чувствительностью может быть «сожжена» таким педикюром или же проявится аллергия. Мозоли, которые еще не высохли, также являются запретом для выполнения этого педикюра.
Чтобы выполнить кислотный пилинг вам потребуется непосредственно кислота (молочная или фруктовая), любое средство для дезинфекции, ванночка с теплой водой, которая может быть сдобрена дополнительными улучшающими ее качества ингредиентами, полотенце, пищевая пленка или пакетики из целлофана. Если проблемы с ногами серьезные, то дополнительно запаситесь ватными дисками.
Виды корректирующих решений
Подбор осуществляется строго индивидуально с учетом степени деформации ногтя и анатомических особенностей.
Пластины
Пластины крепятся на клей абсолютно безболезненно, процесс занимает не более 10 минут. Единственным их минусом является возможность отклеивания и потери. Не рекомендованы при грибковых поражениях.
Самые популярные пластины:
- Ониклип (Onyclip) – очень простое, легко устанавливающееся корректирующее устройство. Подходит для любой формы ногтя. Ониклип – это стальные полоски с полимерным гипоаллергенным покрытием. Сила натяжения точно дозируется. Ширина полосок 4 мм, а толщина – 0,1 мм (полоски белого цвета) и 0,15 мм (желтые). Не рекомендуются к применению при выраженном воспалении. Необходима замена пластины 1-2 раза в месяц.
- BS – полоски из пластика для тонких или детских ногтей. В зависимости от ширины ногтя подбирается один из десяти размеров. Не используются на воспаленных ногтях. Меняются 1 раз в месяц.
- Goldstadtspange – пластины с золотым покрытием, более гибкие, чем пластиковые скобы, но при этом простые в установке. Кожа пальца при их ношении не травмируется. Производятся пластины этого вида в пяти вариациях и применяются в сложных случаях: при куполообразной форме ногтя, воспаленной коже пальца, болезненности.
- Подофикс – пластины из силикона с впаянной тончайшей проволочкой. Приклеивается очень легко, выпускается в четырех размерах. Не используется на воспаленных ногтях, требует ежемесячной замены.
Скобы
Скоба изготавливается из медицинской стали и накладываются с обеих сторон ногтевой пластины. Надежность крепления, возможность коррекции любой степени деформации, отсутствие противопоказаний делают этот способ незаменимым при достаточно выраженных повреждениях.
Виды скоб:
- Скоба Фрезера – двусторонняя, изготовляется со слепка больного ногтя, применима для ногтей любой толщины и на всех пальцах.
- Комбипед – односторонняя (корректирующая ноготь лишь с одной стороны), а с другой стороны приклеивается. Используется на тонких ногтевых пластинах.
- ЗТО – двусторонняя, актуальна при наличии воспалений.
- ORА – для ногтей, которые с каждой стороны имеют различную степень деформации. Уровень натяжения справа и слева различен.
Титановая нить
Титановая нить – это промежуточный вариант между пластинами и скобами. Крепление никель-титановой проволочки на ногте осуществляется с помощью композита, который затвердевает от света специальной лампы (по аналогии со стоматологическими пломбами). После крепления титановая нить постоянно стремится выпрямить ноготь равномерным давлением.
Удаление стержневых мозолей
Стержневые мозоли затрагивают не только поверхностные слои кожи, но и повреждают эпидермис. Справиться с ситуацией с помощью народных средств или популярными кремами от мозолей этого типа не удается. Откажитесь от самолечения и посетите кабинет медицинского педикюра.
Основные причины формирования стержневых мозолей:
- дефекты стелек обуви;
- механические повреждения стопы;
- обувь из синтетических материалов;
- неправильно подобранная обувная колодка;
- инфекция.
Обувь с плоской подошвой или высокими каблуками часто становится причиной появления образований.
В ходе лечения специалист медицинского педикюра использует несколько методов:
- криодеструкция – обработка мозолей жидким азотом. Справляется с мозолями на всех стадиях формирования. Сеанс займет около 1 минуты. Развитие рецидива маловероятно;
- лазерная деструкция – лучом выжигается структура стержневой мозоли на всю глубину;
- аппаратное удаление – используется фрезер с абразивными насадками. Вся структура мозоли вырезается, образовавшаяся полость обрабатывается антисептическими средствами для предотвращения воспалительных процессов.
После лечения подолог назначает уходовые процедуры – самостоятельную обработку кожи стоп пемзой или скрабом, посещение кабинета классического педикюра для регулярного ухода за ногами.
Важно устранить причину образования стержневой мозоли – выбрать новую удобную обувь с учетом рекомендаций подолога. Обувь должна быть не тесной, удобной и из натуральных материалов
Желательно поменять стельки.
Что такое гиперкератоз и как его лечить?
Увеличение числа кератиновых клеток приводит к образованию ороговевшего слоя. Это заболевание получило название гиперкератоз и справиться с ним можно только с помощью врача-подолога, требуются терапевтические и аппаратные средства лечения.
Характерные симптомы для гиперкератоза:
- сухость и шелушение кожи стоп;
- участки с уплотненной и огрубевшей кожей;
- изменение оттенка кожи на участках с уплотнениями;
- розовый цвет натоптышей меняется на белый или желтый оттенок.
При этих симптомах следует обратиться в кабинет медицинского педикюра. Специалист выполнит осмотр и проведет визуальную диагностику, назначит процедуры.
Среди наиболее эффективных процедур:
- обработка стопы размягчающими составами – кератолитиками;
- удаления слоя ороговевших клеток с помощью скальпеля;
- шлифовка огрубевших участков фрезами с насадками разной абразивности.
К специализированным методам обработки пораженных участков относятся:
- воздействие лазером – энергетический луч выжигает ороговевший слой. Методика эффективна, но оставляет небольшой рубец;
- обработка жидким азотом;
- удаление натоптышей с помощью электроножа.
Современные методы дают быстрый и прогнозируемый результат.
Педикюр – это здоровье
Профилактика болезней стоп
Ухоженные ногти и кожа практически неуязвимы перед грибковой инфекцией и другими заболеваниями. Повышенная потливость ног зачастую приводит к развитию дерматомикоза и онихомикоза, на очень сухой коже появляются участки шелушения и глубокие трещины. Предотвратить развитие этих и других состояний помогает своевременное проведение педикюра.
Педикюр используют для профилактики:
- Грибковой инфекции.
- Натоптышей.
- Сухих и стержневых мозолей.
- Вросших ногтей.
- Воспаления ногтевого валика.
- Избыточной потливости.
- Трещин.
Существует несколько разновидностей педикюра: классический обрезной, европейский необрезной, аппаратный, спа-педикюр. Наиболее популярна среди посетителей салонов красоты аппаратная методика. Выполняют такой педикюр с помощью педикюрного аппарата с множеством вращающихся насадок, которые бережно шлифуют кожу, обрабатывают ногти и кутикулу.
Преимущество аппаратной техники в том, что она проводится на сухой коже, без предварительного размачивания. При работе «на сухую», фрезы снимают только отмершую кожу, не затрагивая здоровую, тогда как при обработке размягченной кожи (в классическом педикюре) иногда удаляются живые ткани.
Педикюр служит профилактикой заболеваний кожи и ногтей следующим образом:
- Убираются уплотненные и уже ороговевшие участки кожи, поэтому предотвращается появление сухих мозолей, натоптышей и трещин.
- Удаление заусенцев и правильная обработка околоногтевого валика предупреждают его воспаление.
- Улучшается кровообращение за счет массажного эффекта, поэтому нормализуется работа потовых желез, снижается риск развития грибковой инфекции.
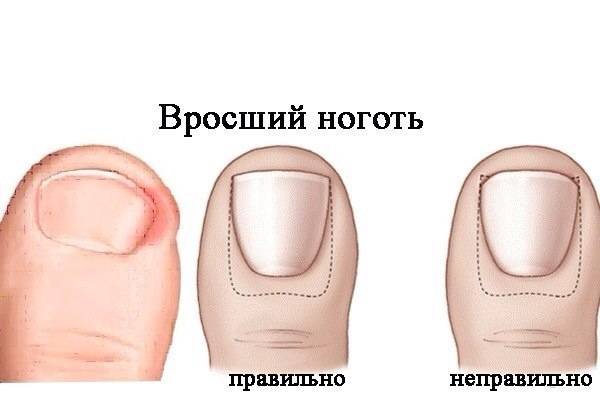
- Формируется правильная форма ногтевой пластины, что предотвращает врастание ногтя.
- Для ухода за ногтями и кутикулой используют натуральные масла – это улучшает рост ногтей, укрепляет их, уменьшает ломкость.
- Кремы и другие средства, которые применяют во время педикюра, питают и увлажняют кожу, препятствуют ее пересушиванию и растрескиванию.
Лечение заболеваний
В течение дня ноги испытывают большие нагрузки, при недостаточном или неправильном уходе за ступнями развиваются различные заболевания. Иногда, чтобы избавиться от них, достаточно провести профессиональный педикюр.
Состояния, при которых помогает педикюр:
- Сухие и стержневые мозоли.
- Глубокие трещины на пятках.
- Вросшие ногти.
- Гиперкератоз.
- Грибок кожи и ногтевых пластин.
- Воспаление ногтевого валика.
- Подногтевые кровоизлияния.
- Подошвенные бородавки.
- Гипергидроз стоп.
- Синдром диабетической стопы.
Перечисленные проблемы – повод обратиться к врачу-подологу, который проводит медицинский аппаратный педикюр. Медицинский педикюр имеет множество преимуществ перед другими видами педикюра, его используют в самых сложных случаях.
Достоинства медицинского педикюра:
- Разрешен к проведению на чувствительной коже.
- Безболезненно избавляет от заболеваний кожи и ногтей.
- Служит средством профилактики.
- Обладает высокой степенью безопасности.
- Не только лечит, но и возвращает эстетичный вид ступням.
Периодичность проведения педикюра определяет подолог, ориентируясь на вид заболевания и скорость его излечения.
Лечение
В первую очередь проводится диагностика. Чтобы установить, нет ли серьезного воспалительного процесса или факторов, способных ухудшить состояние больного, проводят 2 анализа крови: общий и на глюкозу. Дело в том, что одна из причин склонности к врастанию ногтей – сахарный диабет. Если есть подозрения на наличие у больного грибка или других кожных заболеваний, назначают консультации дерматолога. Часто делают рентген стопы – чтобы увидеть максимально полную картину по поражению тканей, состоянию костной системы.
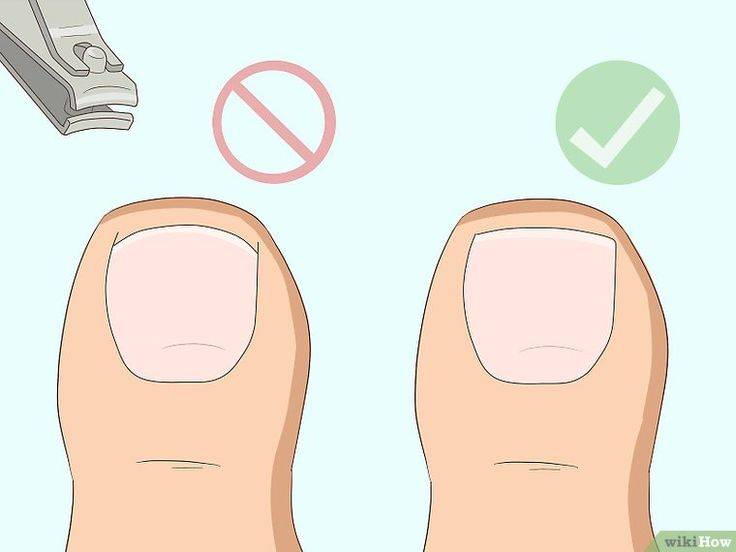
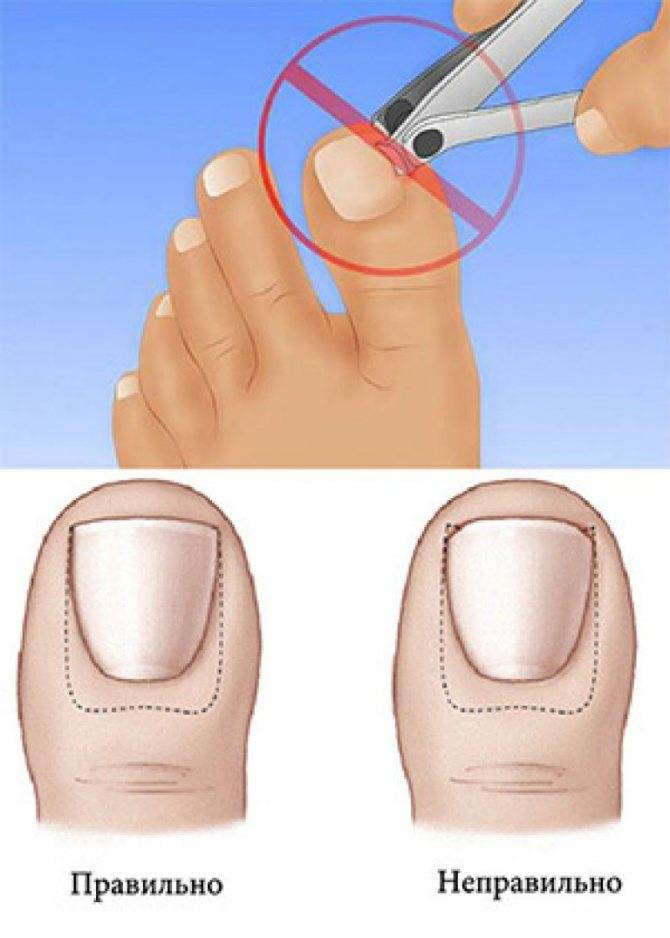
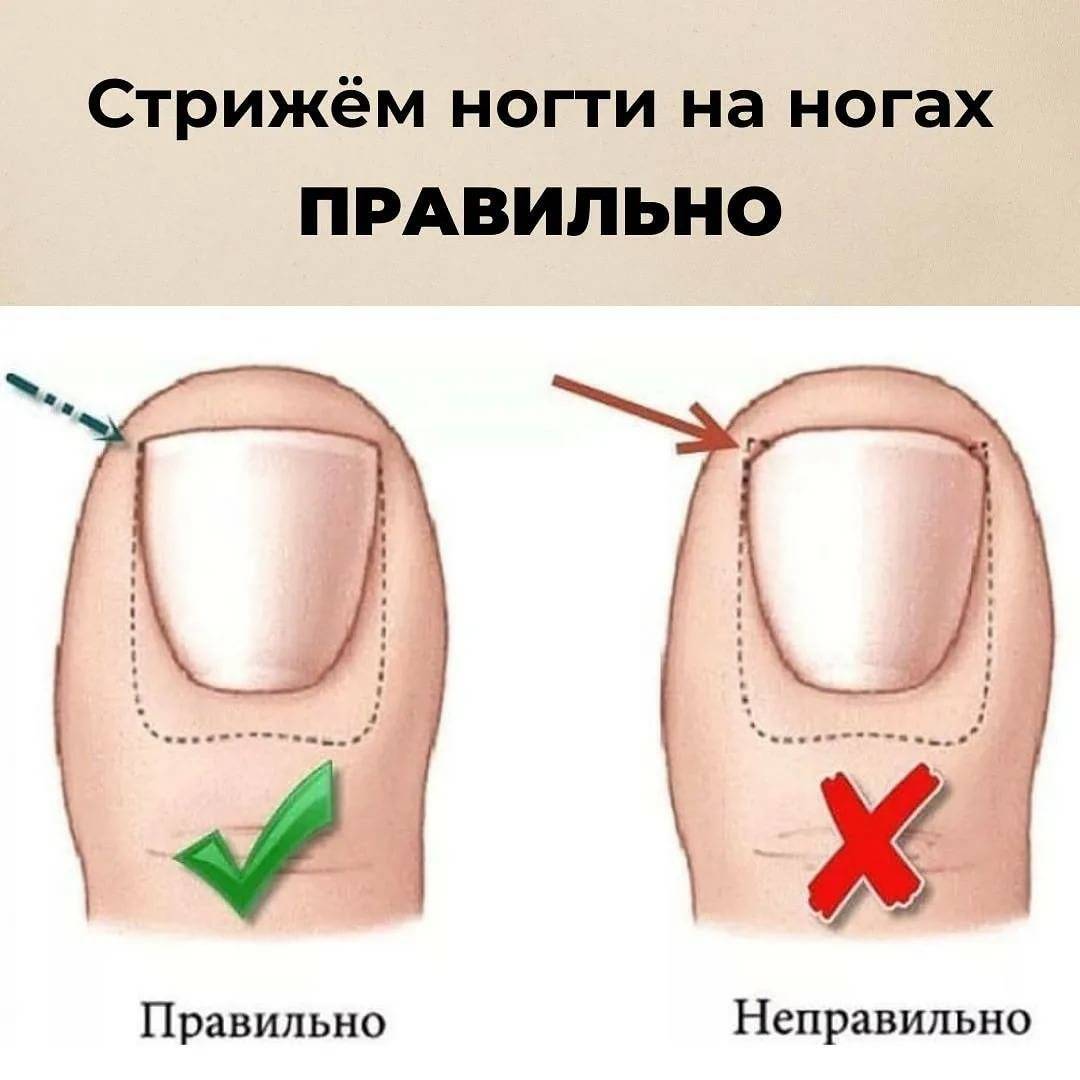
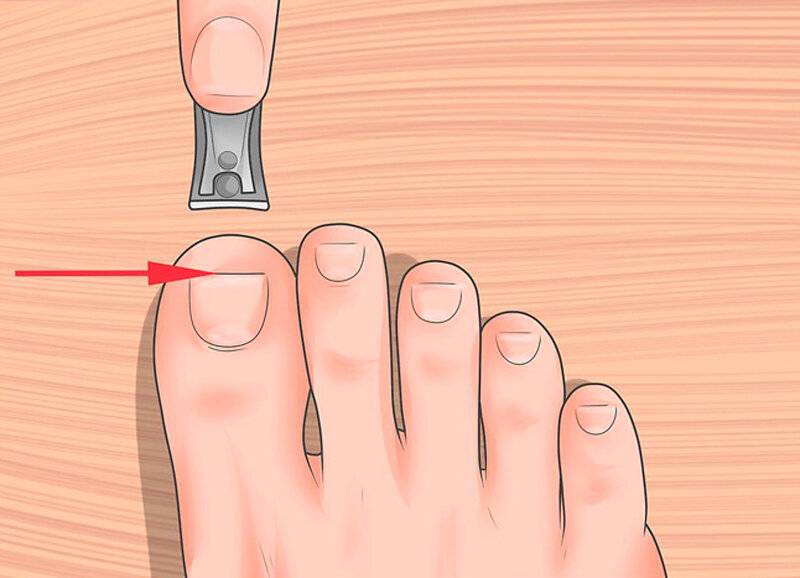
Как подстричь вросший ноготь на большом пальце, что делать, чтобы процедура не вызвала сильной боли? Лучше всего доверить эту задачу специалисту, чтобы не усугубить проблему. Врач проведет обезболивание и обработает палец ноги для защиты от заражения тканей. Опытный медик знает, как правильно сформировать край пластины при укорачивании вросшего ногтя, чтобы впоследствии проблема не усилилась. Бояться лечения в клинике не стоит, потому что боли в ходе процедуры вы не почувствуете из-за «заморозки» пальца, и потом она не будет такой сильной, как при воспалении из-за неправильной формы ногтевой пластины.
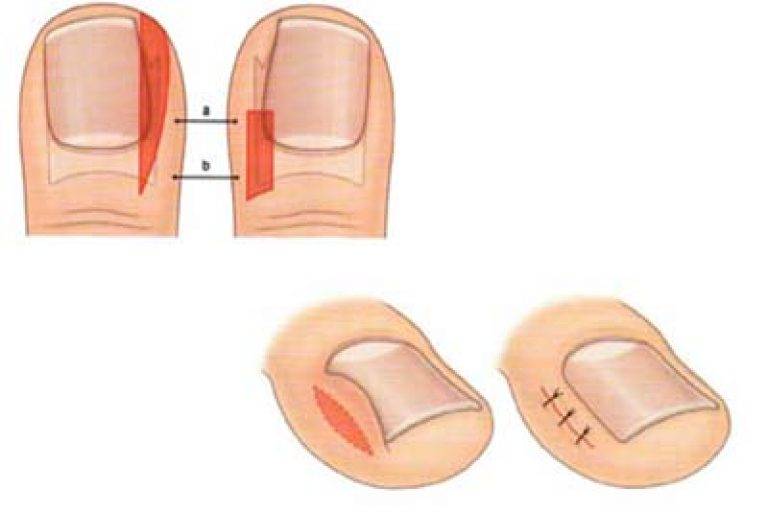
Специалисты красноярской клиники «Бионика» помогут вылечить любые заболевания, связанные с врастанием ногтя на ноге. Пациентам предлагается 2 способа хирургического лечения:
- удаление всей ногтевой пластины;
- пластика валика и краевая резекция ногтя.
В отдельных случаях пациенту назначается курс антибиотиков. Это случается, если есть риск заражения, усиления нагноения, повторного воспалительного процесса. Не следует пренебрегать такой профилактикой: принимайте все лекарства по рекомендации врача.Помните о грамотной профилактике врастания ногтей – правильной стрижке отросшего края пластины, ношении удобной, достаточно широкой обуви, соблюдении гигиены. Тогда риск рецидива сведется к минимуму.
Понятие ортодоксии
Ортониксия – раздел подологии, занимающийся коррекцией формы ногтя.
Родоначальником ортониксии был шотландский стоматолог Росс Фрезер, который в 60-х годах прошлого века изобрел специальную скобу. Изобретение было названо в его честь скобой Фрезера.
Тщательно подобранная методика лечения позволяет выпрямить, а во многих случаях и восстановить ногтевую пластину. Учитывая, что другим способом решения проблемы является хирургическое вмешательство, преимущества ортониксии очевидны. Ортониксия – единственный способ лечения, при котором устраняется сама причина заболевания, а, следовательно, минимален риск рецидива.
Симптомы
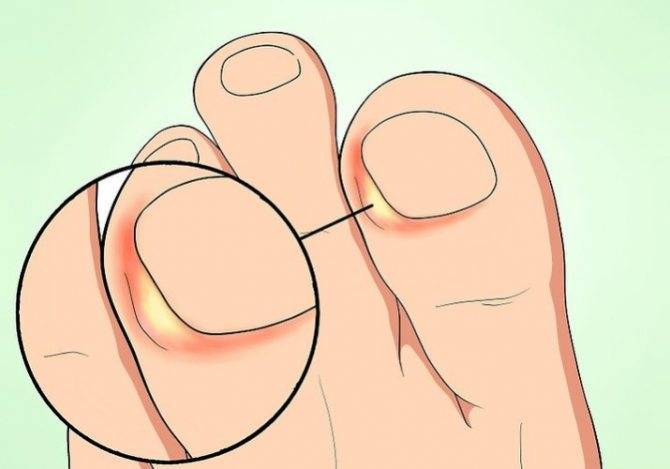
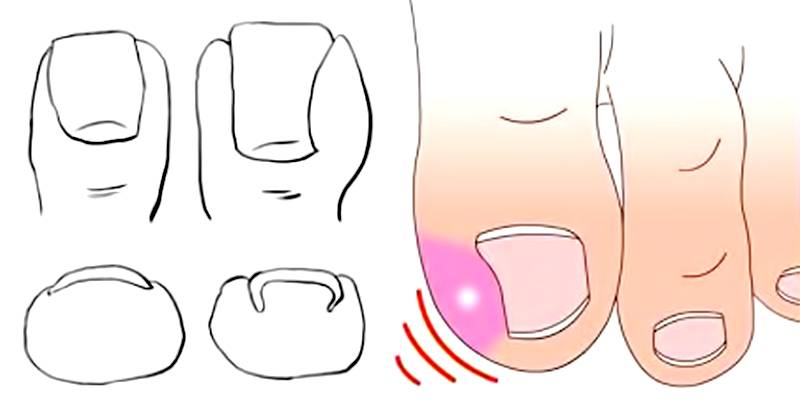
О врастании могут сигнализировать следующие признаки:
- резкая пульсирующая боль в пораженном пальце, которая усиливается при ношении обуви;
- «неправильный» вид пальца, ранки, пораженные участки кожи, напоминающие сырое мясо;
- деформирование ногтевой пластины, нагноение у ее краев, огрубение мягких тканей.
При подозрении на врастание ногтя необходимо сразу ликвидировать заболевание, поскольку в противном случае ситуация может ухудшиться, и лечение затруднится. Чем раньше начата терапия, те больше шансов обойтись без «радикальных» шагов вроде полного удаления ногтевой пластины на пальце. В самых тяжелых ситуациях инфекция от очага нагноения распространяется на весь организм, появляется жар, общее недомогание.
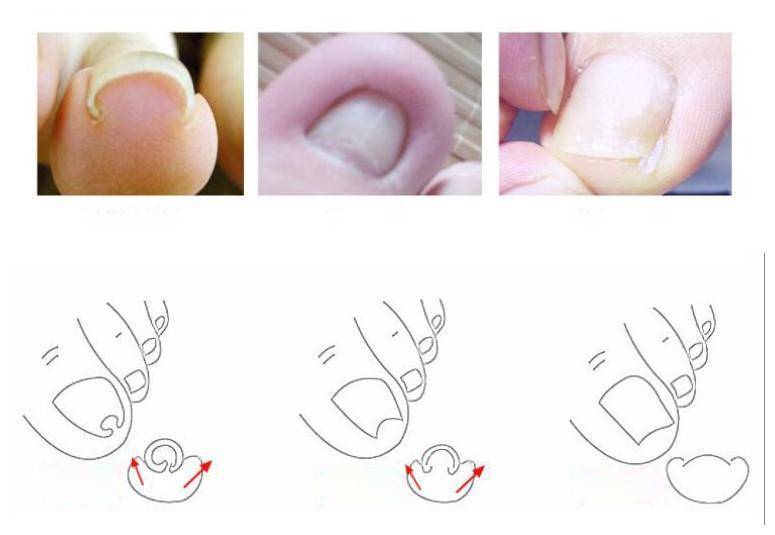
Методы выправления ногтевой пластины
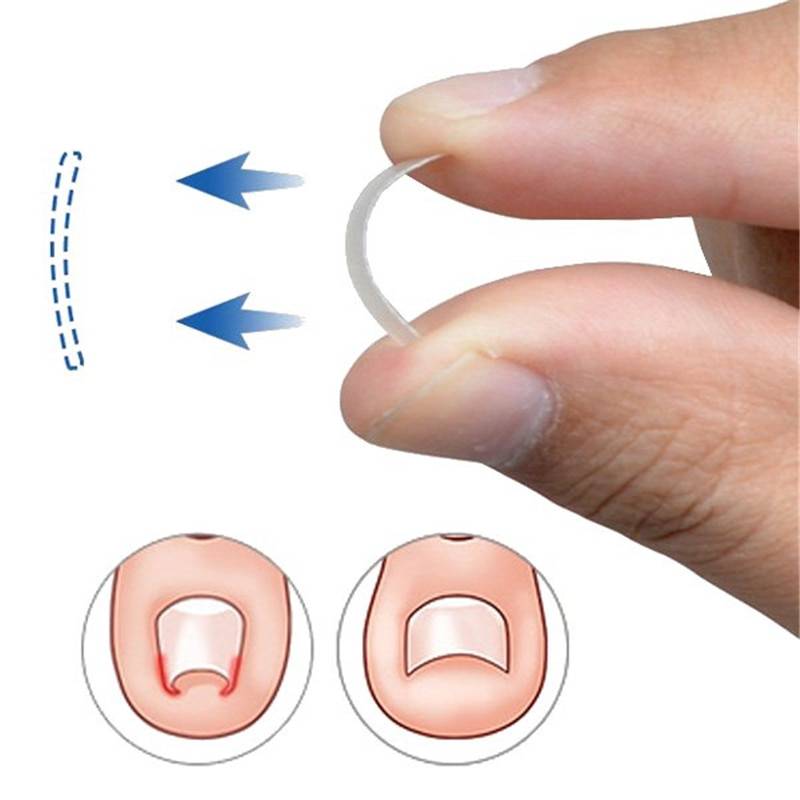
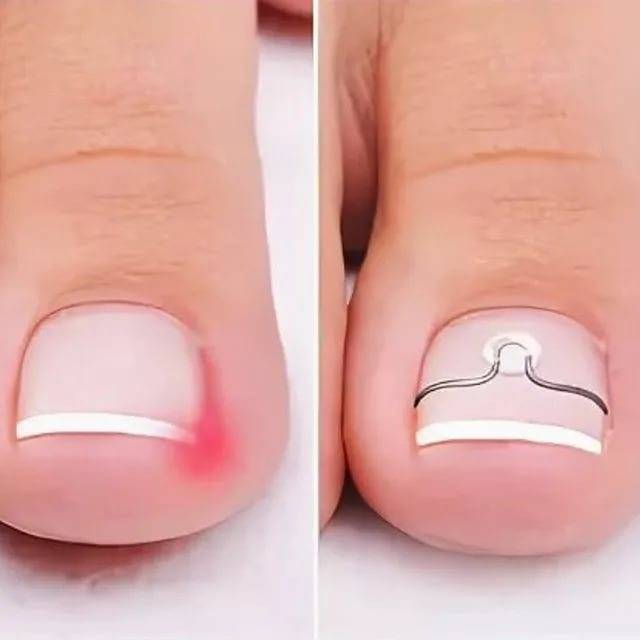
Если заболевание только начало развиваться, а также в качестве профилактических мер используется тампонада – гигиеническая обработка и подрезание ногтя. Но в более запущенных случаях, когда консервативная методика уже не дает результата, необходимы радикальные способы – установка пластин или скоб. Они действуют как пружины: натягиваясь, освобождают края ногтевой пластины из прилегающей кожи, ликвидируя болевые ощущения и воспалительный процесс. Носят в течение нескольких месяцев, но иногда необходим более длительный срок (до года). Этого времени достаточно, чтобы сформировался правильный ногтевой свод, после чего проблема уже не возникнет:
- корректирующие пластины применяются, если ноготь деформирован не слишком заметно, не имеет формы купола;
- скобы используются при сильном повреждении, деформации ногтевой пластины.
После установки скобы возможны несильные болевые ощущения, которые быстро проходят.
4.Лечение вросшего ногтя
Чтобы облегчить боль, можно попробовать следующие шаги по лечению вросшего ногтя на ноге в домашних условиях:
- Подержите больной палец в теплой воде в течение 15 минут. Процедуру можно повторять 2-3 раза в день.
- Поместите небольшой кусочек влажной ваты под уголок вросшего ногтя. Это поможет приподнять его от кожи.
- Повторяйте ванночки и меняйте кусочек ваты каждый день, пока ноготь не отрастет настолько, что его можно будет правильно подстричь.
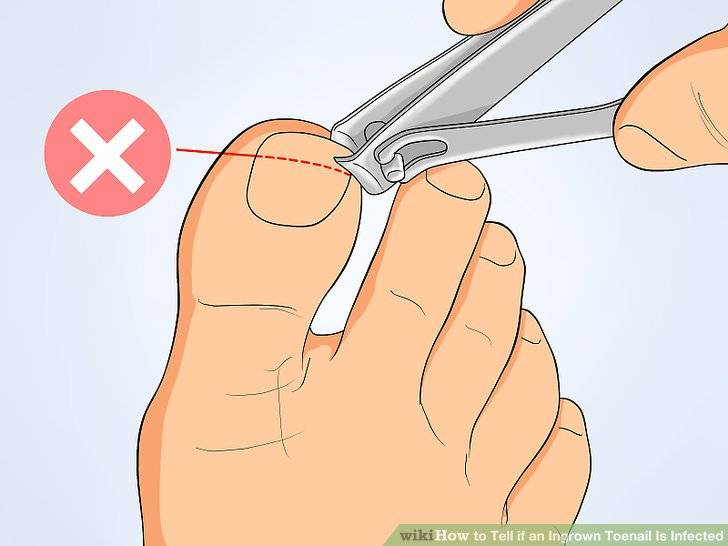
- Не используйте острые предметы (например, маникюрные ножницы), чтобы приподнять ноготь или убрать кожу под ним. Это может спровоцировать заражение.
- Не пытайтесь убрать гной, прокалывая зону воспаления иголкой или другим острым предметом. Это может только усилить инфекцию.
- Даже когда вросший ноготь на ноге и палец заживут, носите удобную обувь, которая не давит на пальцы.
Такие меры по лечению вросшего ногтя на ноге можно попробовать на протяжении трех дней. Если они не помогают, возможно, придется обратиться к врачу. И обязательно обратитесь к врачу, если вы заметили признаки инфицирования. Об этом может свидетельствовать боль, которая стала еще сильнее, чем до того, когда вы начали меры по лечению вросшего ногтя в домашних условиях. Палец может стать красным, теплым наощупь, опухшим. Из него может сочиться гной.
Для лечения вросшего ногтя на ноге с присоединившейся инфекцией врач может назначить антибиотики. Если проблема уже достаточно серьезная, может понадобиться операция, чтобы удалить вросший ноготь или его часть. Иногда для предотвращения врастания ногтя в кожу может быть удалена часть корня ногтя. Такая процедура называется абляция, но она требуется редко. Если же врач удалил ноготь или его часть, но не трогал корень, ноготь отрастет заново в течение нескольких месяцев.
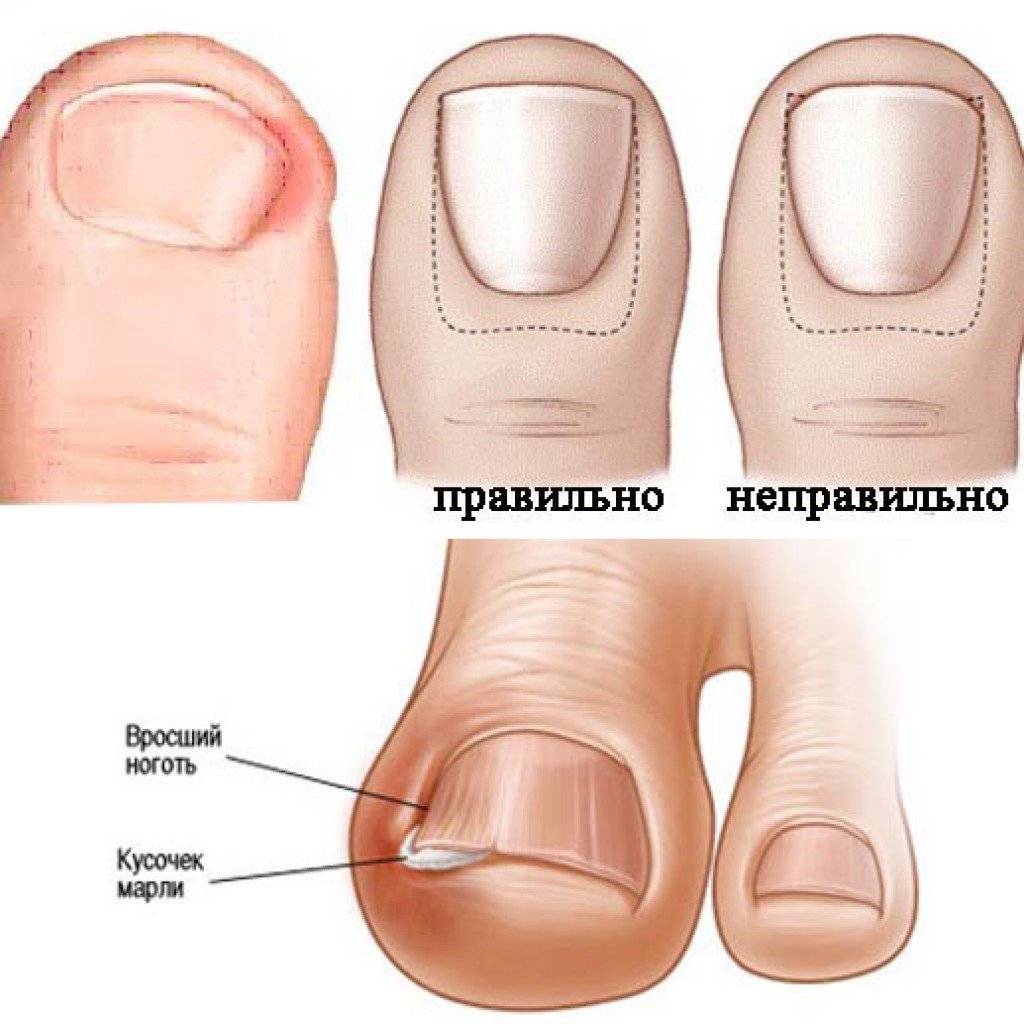
После операции на вросшем ногте важно правильно ухаживать за проблемной зоной. Врач может назначить теплые ванночки, мази с антибиотиками
Как правило, во время заживания нужно носить повязку на пальце ноги, ходить в удобной и свободной обуви. Если палец болит, можно принимать обезболивающие препараты.
Что будет, если не провести удаление ногтевой пластины
Наиболее часто осложнения возникают при хроническом течении вросшего ногтя. К осложнениям относятся:
- Лимфангит лимфаденит – инфекция распространяется по лимфатическим сосудам, вызывая их воспаление (лимфангиит) к ближайшим лимфатическим узлам (подколенные и паховые лимфатические узлы), где задерживается, вызывая их увеличение и болевой синдром (лимфаденит).
- Абсцесс пальца стопы – гнойное воспаление мягких тканей пальца, сопровождается отеком и покраснением всей ногтевой фаланги, требует хирургического вмешательства.
- Остеомиелит ногтевой фаланги пальца – переход гнойной инфекции на кость, трудно поддается лечению, может потребоваться ампутацию фаланги пальца. Диагностируют по результатам рентгенографического исследования костей пальца.
- Гангрена пальца стопы – необратимый некроз мягких тканей стопы, сопровождается почернением кожи. Единственное лечение – ампутация ногтевой фаланги или всего пальца стопы.
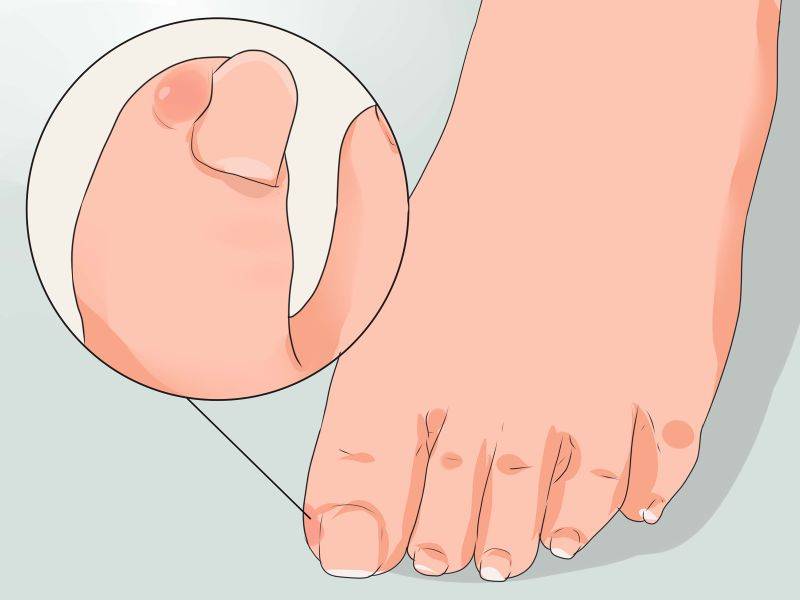
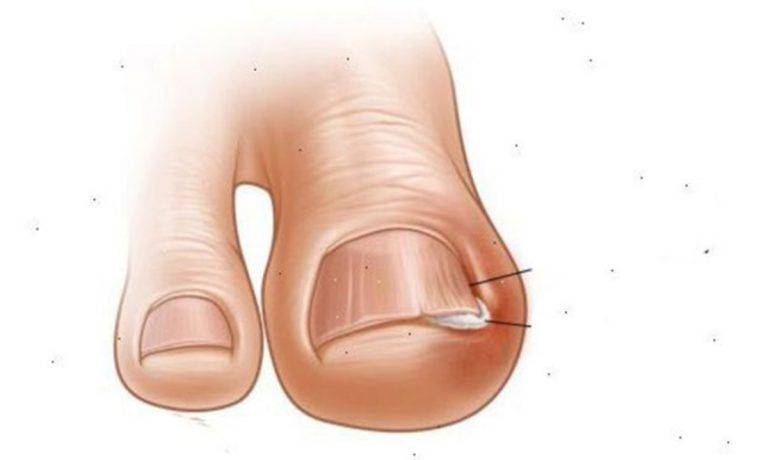
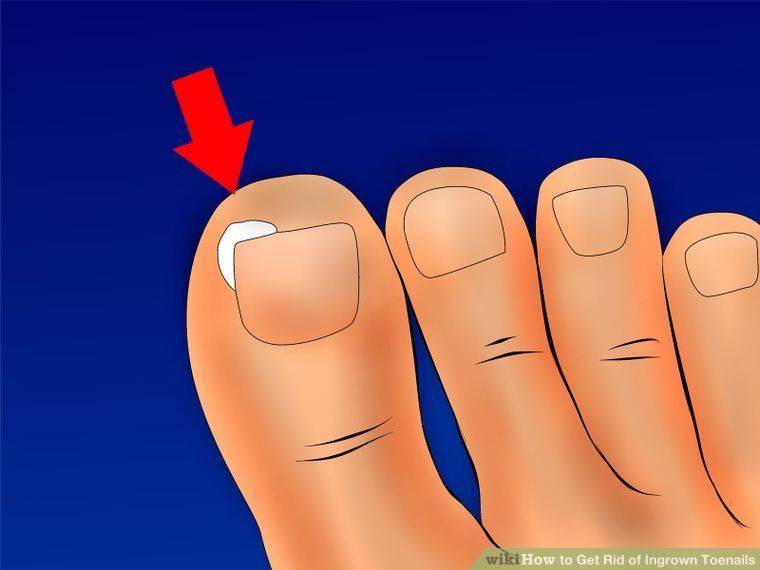
1.Что такое вросший ноготь?
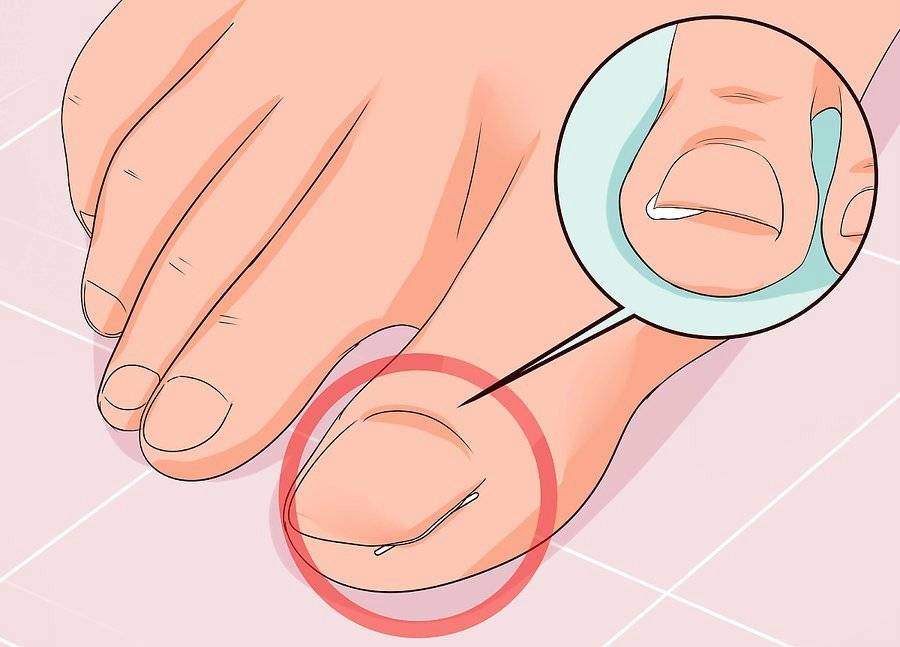
Вросший ноготь на пальце ноги означает, что ноготь начинает врастать в кожу вместо того, чтобы расти над ним. Обычно эта проблема связана с большим пальцем ног, но врастать могут и другие ногти. Вросший ноготь на ноге опасен потому, что он может инфицироваться. А значит, могут появиться такие симптомы вросшего ногтя, как боль, краснота, опухоль и гной.
Вросший ноготь на ноге может быть у любого человека, но взрослые сталкиваются с этой проблемой чаще, чем дети. У людей с толстыми и изогнутыми от природы или в силу каких-то причин ногтями шанс врастания ногтя повышается. Часто вросшие ногти бывают у пожилых людей.