Как отличить подногтевую меланому от всего остального?
Вот достаточно простой алгоритм.
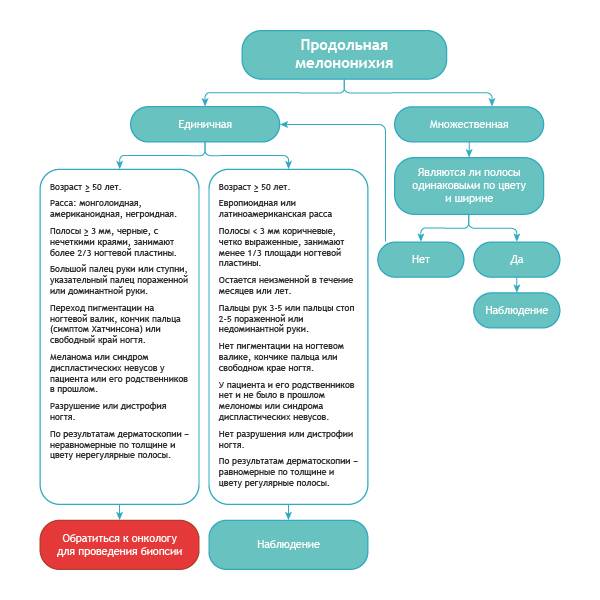
Алгоритм дифференциальной диагностики доброкачественной меланонихии и этого же состояния при меланоме
Правило ABCDEF при диагностике меланомы ногтевого ложа
А (age) возраст – пик заболеваемости подногтевой меланомы приходится на возраст от 50 до 70 лет, а также обозначает расы с повышенным риском: азиаты, африканцы – на их долю приходится 1/3 всех случаев меланомы.
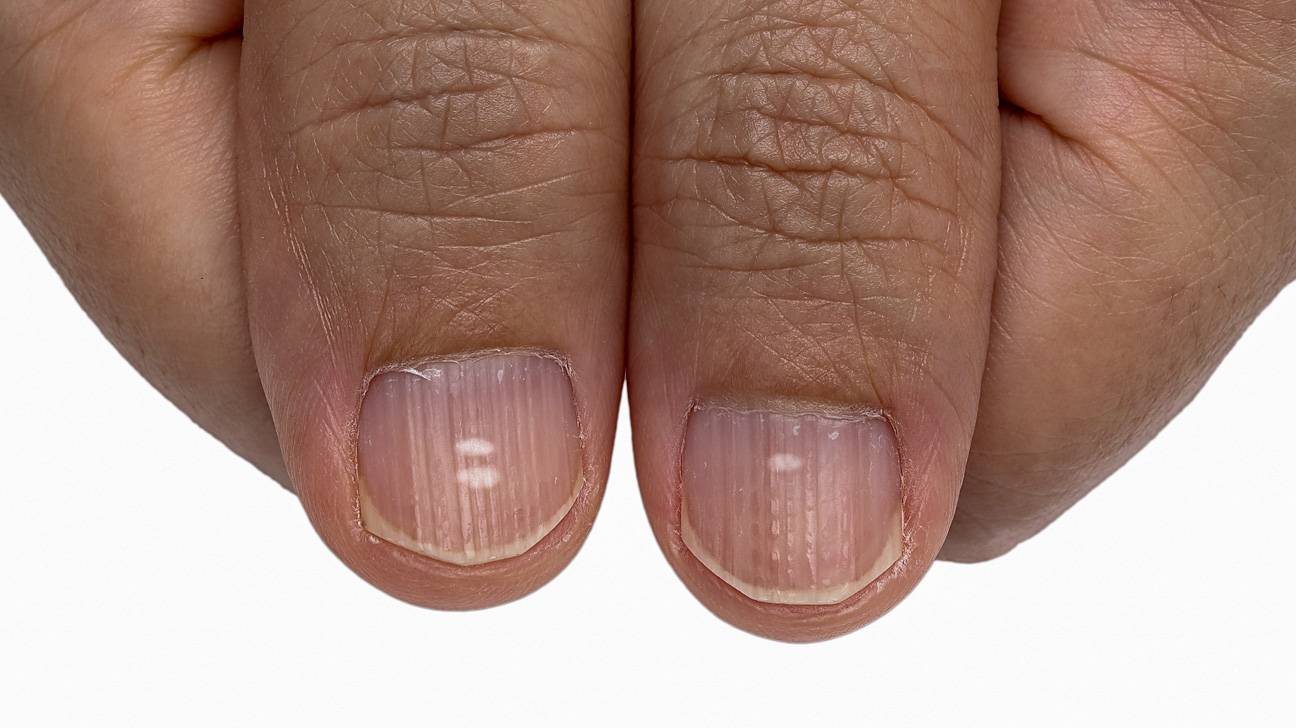
B (brown to black) – цвет коричневый и черный, при ширине полосы более 3 мм и расплывчатых границах.
С (change) – изменение цвета ногтевой пластины или отсутствие изменений после лечения.D (digit) – палец как наиболее частое место поражения.
E (extension) – распространение пигментации на ногтевой валик или кончик пальца (симптом Хатчинсона).
F (Family) – у родственников или у пациента меланома в прошлом или синдром диспластических невусов.
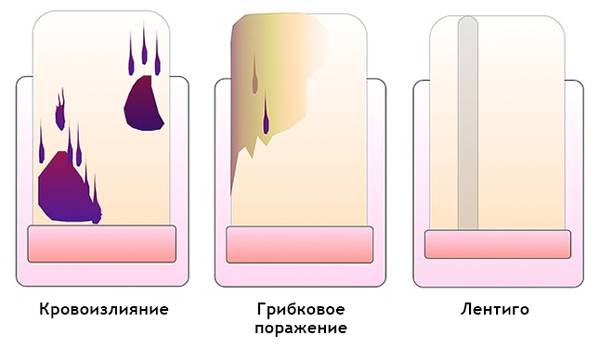
Как отличить гематому от подногтевой меланомы на дерматоскопии
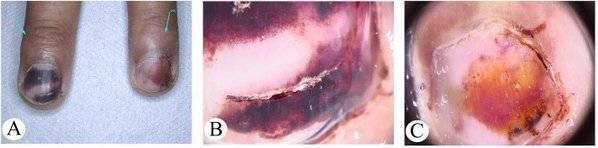
Гематома:
Передвигается под ногтем вместе с его ростом. Отследить это можно, сделав фото образования на фоне линейки, расположенной продольно
Важно отметить, что гематома не всегда появляется в связи с травмой.
Цвет от красно-синего до черно-синего.
Не переходит на кутикулу, ногтевой валик и кончик пальца.
Не вовлекает весь ноготь в продольном направлении.
Может меняться в пределах нескольких недель.
Интенсивность окрашенности снижается от центра к периферии.
Ей может предшествовать травма.
Мелкие кровяные точки, ориентированные по направлению к краю ногтя, при дерматоскопии
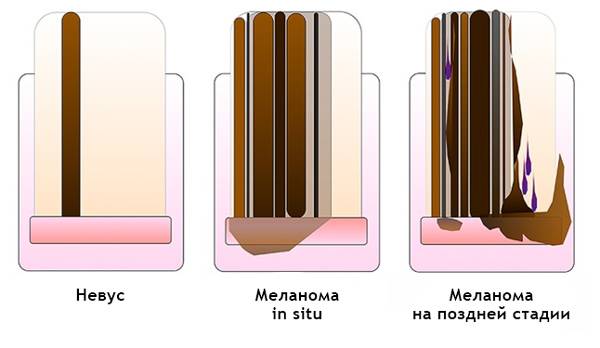
Подногтевая меланома:
- Неоднородный цвет, нерегулярность полос при меланонихии.
- Треугольная форма полос.
- Распространяется на ногтевой пластине, свободном крае ногтя или кончике пальца.
- Разрушение или дистрофия ногтя.
Причины возникновения
Розацеа – это хроническое дерматологическое заболевание, которое проявляется в виде расширения мелких сосудов кожи, покраснения, появления папул и пустул, внешне очень напоминающих акне. Протекает волнообразно с чередованием периодов ремиссий и обострений. Синоним термина розацеа – понятие «розовые угри».
Причины розацеа науке до сих пор непонятны до конца. Известно, что она возникает из-за нарушения моторики в сосудах кожи. Учёные предполагают, что возникновению этому заболевания способствуют такие факторы:
– патологии желудочно-кишечного тракта (гастрит, язва), так как очень часто в анализах заболевших находят бактерию Helicobacter pylori;
– гормональный дисбаланс;
– генетика;
– нарушения в работе иммунной системы;
– увеличение количества клещей рода Demodex на коже;
– природные условия (избыточная инсоляция, сильный ветер);
– тяжёлые психологические состояния;
– нарушение лимфообращения;
– функциональная недостаточность кровоснабжения.
Чаще всего розацеа появляется у женщин в возрасте 40-55 лет, что связано с периодом менопаузы. Мужчины болеют намного реже, но в более тяжёлых формах.
Обработка трещин при педикюре
С трещинами хорошо справляется аппаратный сухой и комбинированный педикюр. Для устранения патологий не рекомендуется проводить интенсивное размягчение смачиванием. При глубоких разрывах тяжело работать с набравшей воду кожей.
Глубокие трещины убираются за 3-7 сеансов. Процедура обязательно заканчивается обработкой питательными составами, заживляющими средствами. Клиенту даются рекомендации по уходу, при необходимости демонстрируют уходовые процедуры.
Основные этапы обработки трещин при комбинированном педикюре:
- Обработка антисептирующими составами.
- Обработка кератоликами, в составе которых ферменты и мочевина.
- Обработанный участок накрывается салфеткой на 5-10 минут.
- Аппаратная обработка фрезами разной жесткости. Рекомендуются насадки 100, 150 и 280 грит.
- Обработка алмазной фрезой – мастер формирует усеченный конус по направлению трещины. Это помогает раскрыть трещину, удалить сухие края.
- Удаление пыли со стоп с помощью антисептических составов.
- Нанесение составов на основе мочевины или воска, которые способствуют быстрому заживлению.
При педикюре обычно удаляется участок кожи, пораженный гиперкератозом.
В домашних условиях для увеличения темпов ускорения трещины обрабатываются на ночь средствами на основе воска. В течение дня регулярно увлажняются стопы питательными кремами. При отсутствии средств на базе воска можно пользоваться вазелином. Для улучшения эффективности после обработки на ночь трещины закрывают полиэтиленом и надевают носок из хлопчатобумажной ткани.
Общие сведения
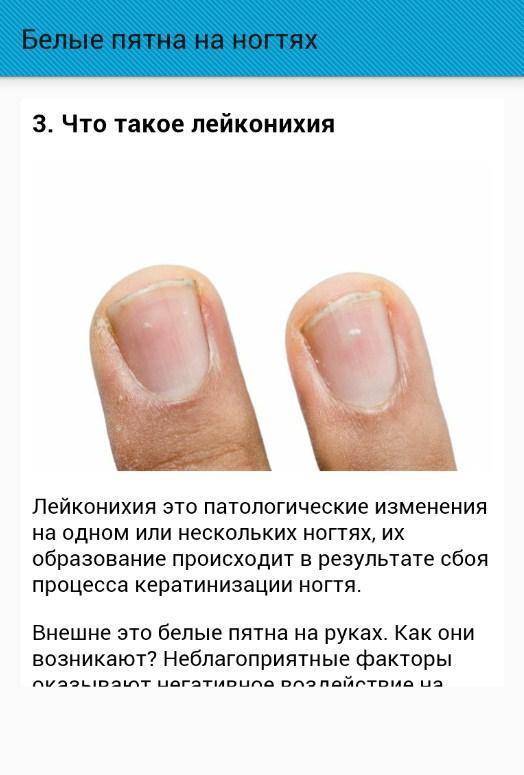
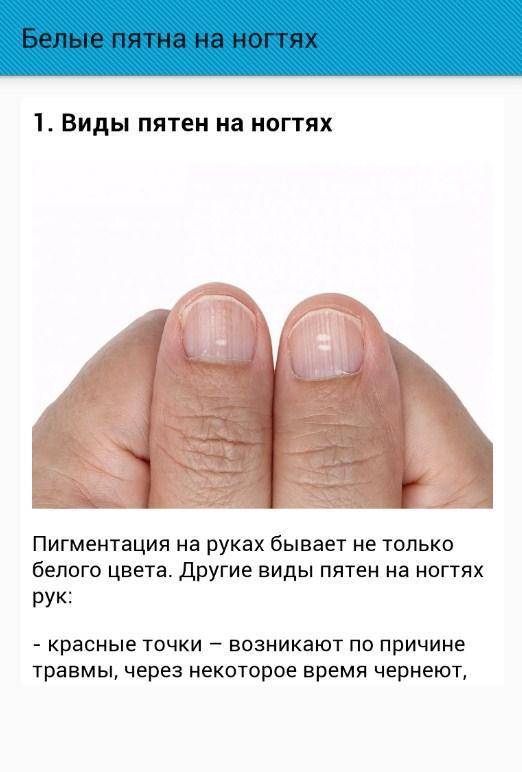
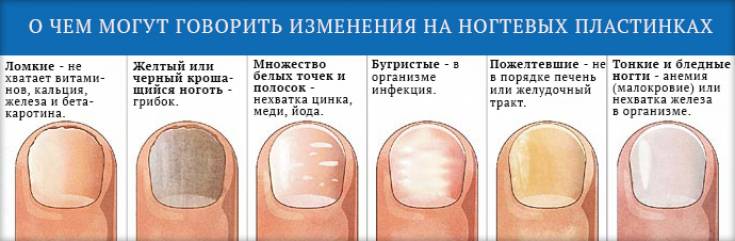
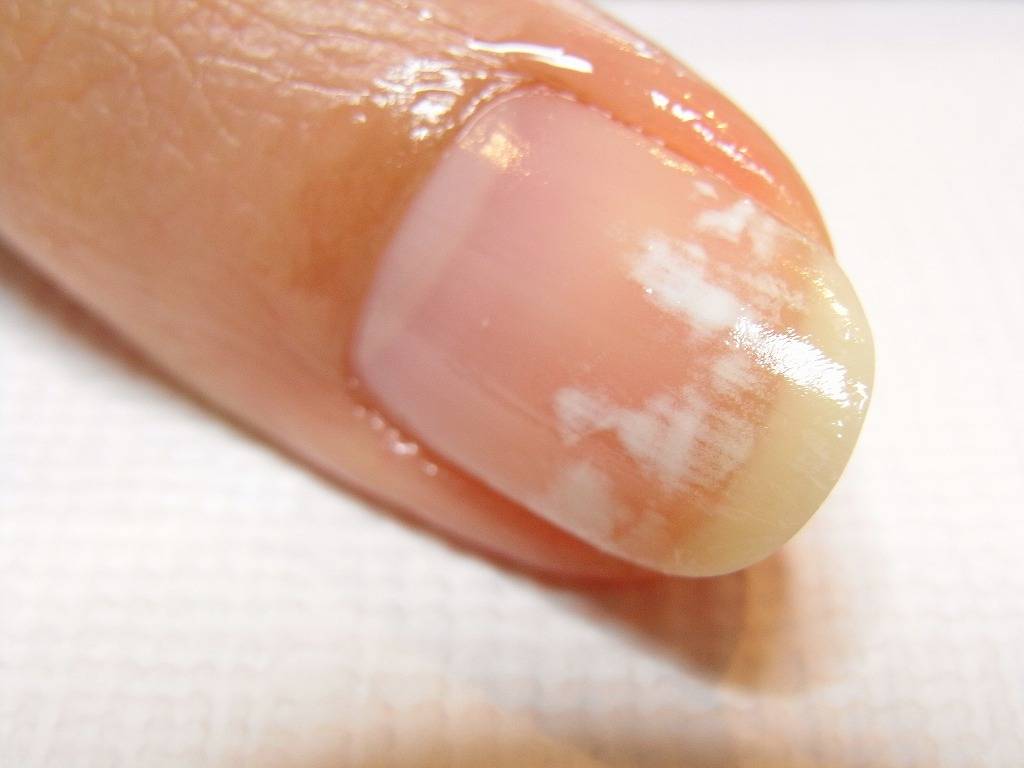
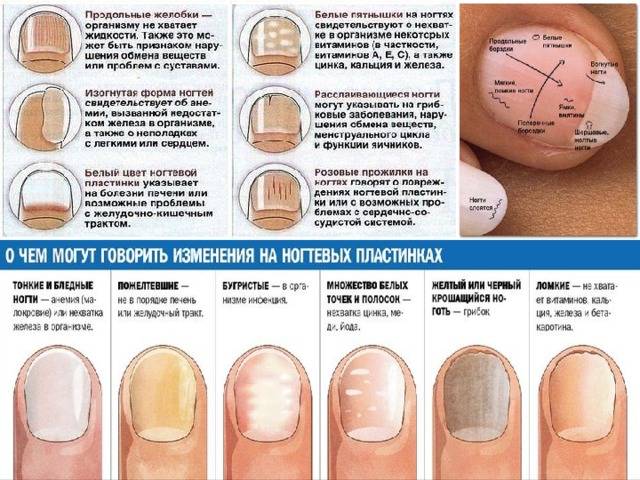
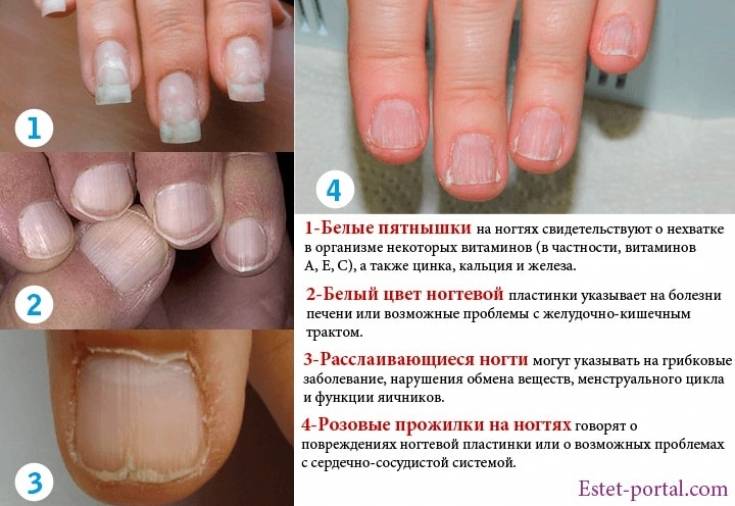
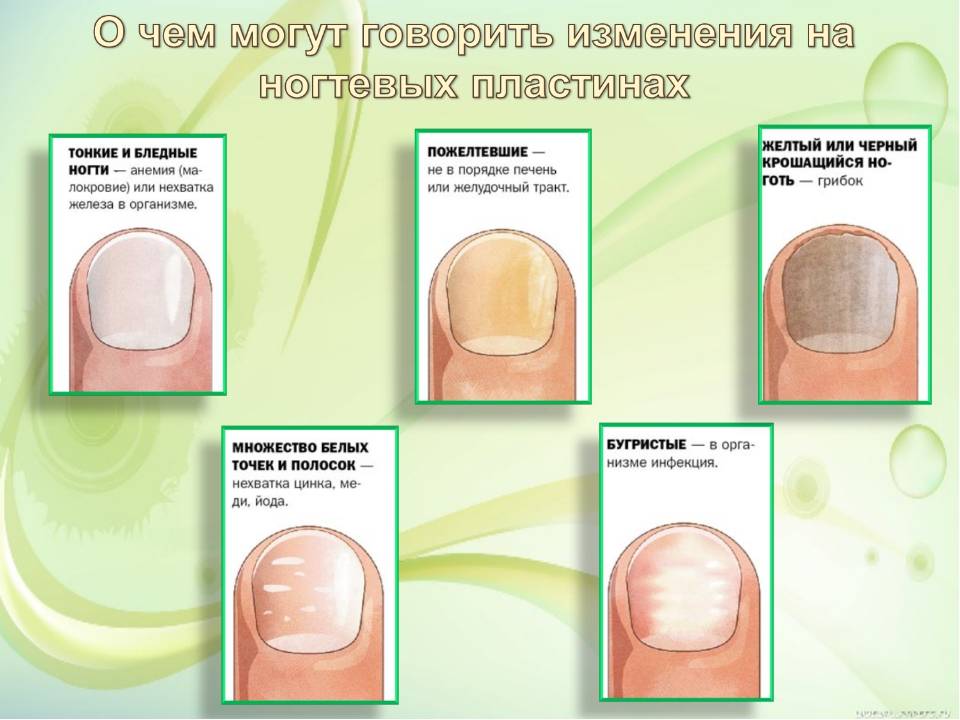
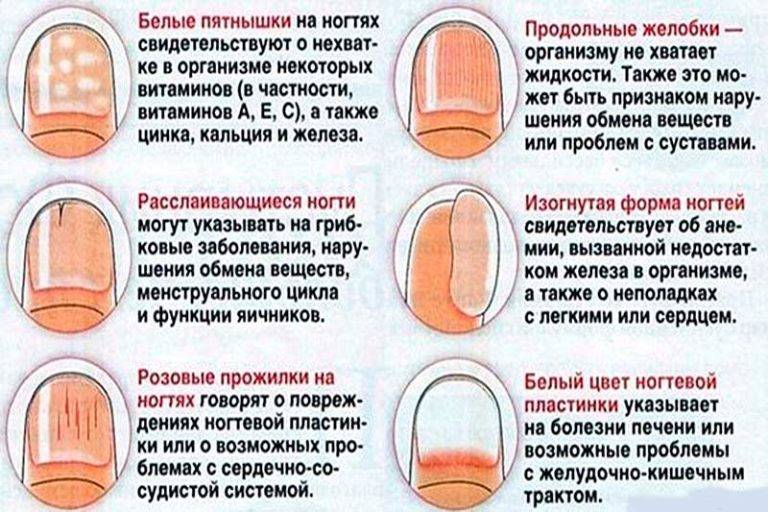
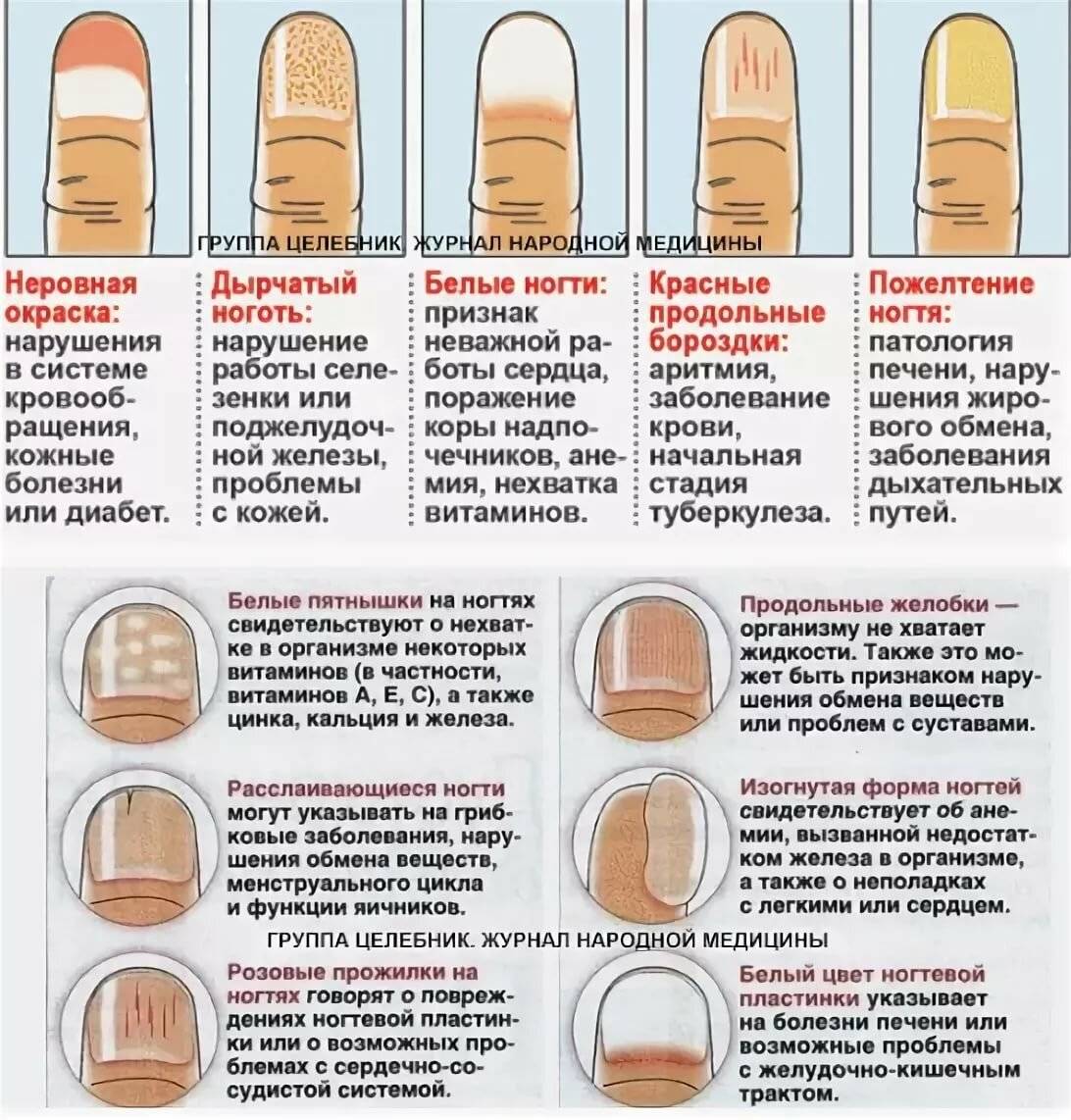
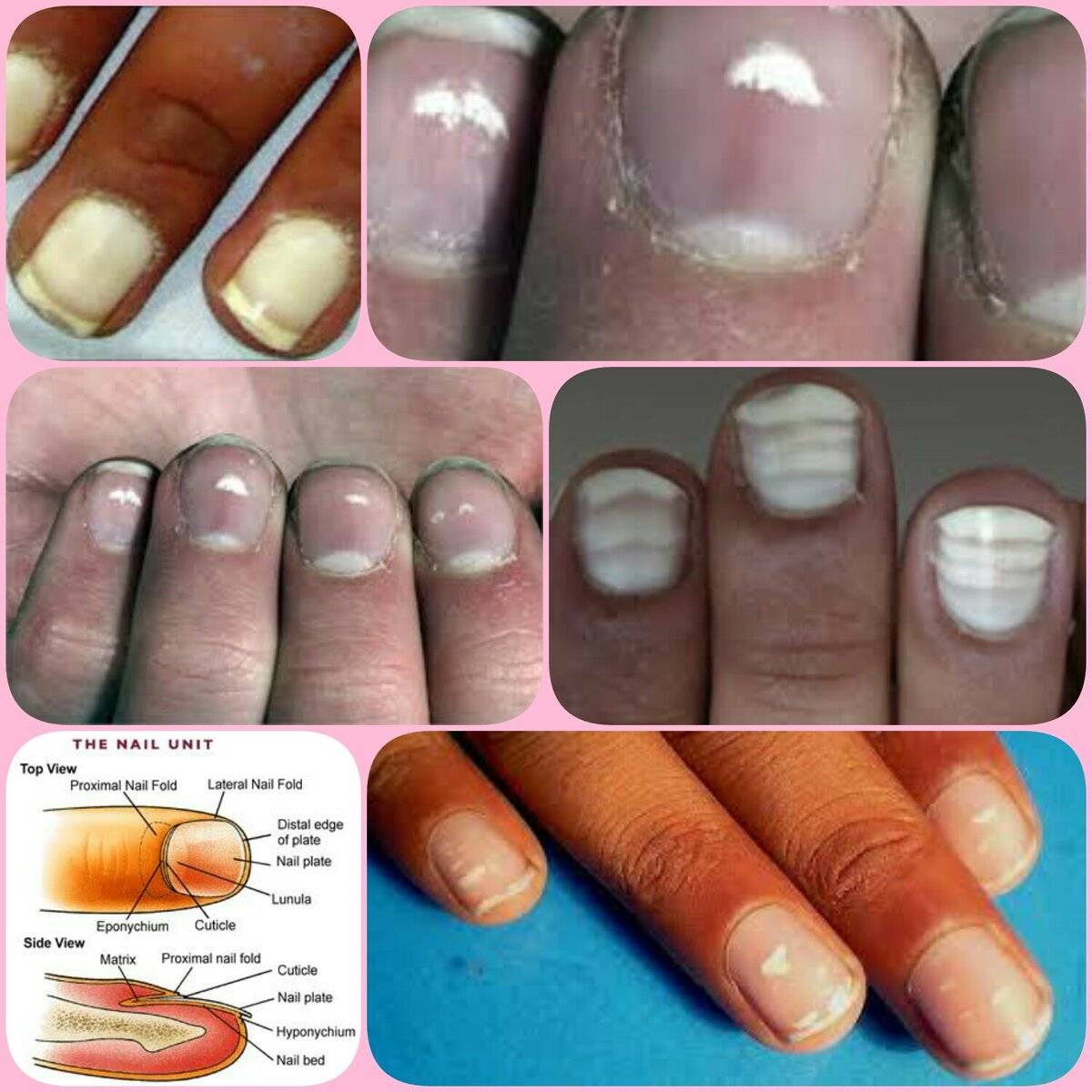
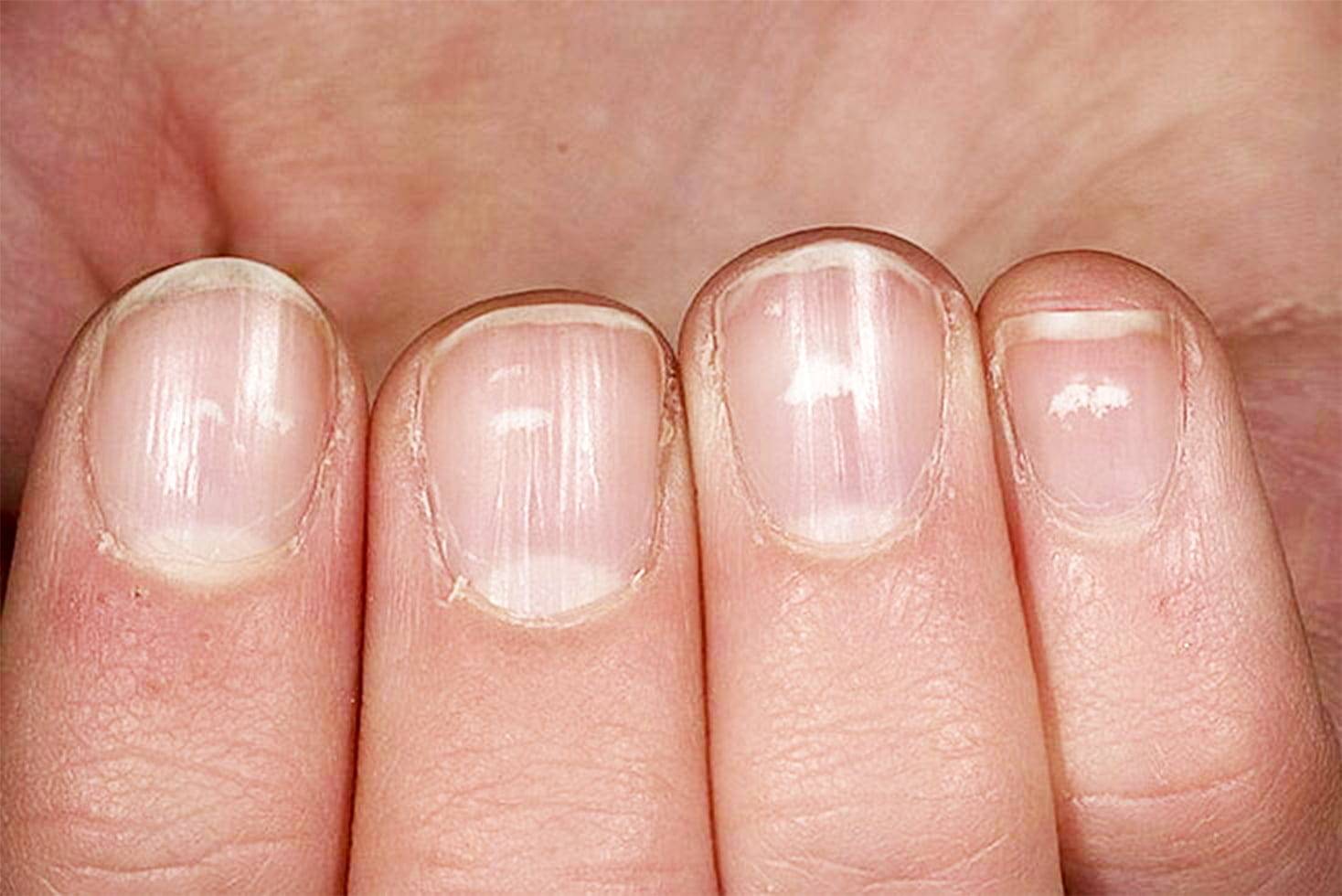
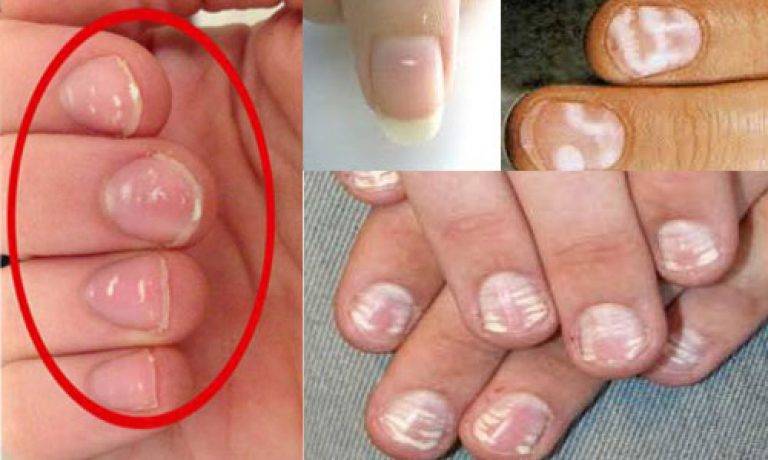
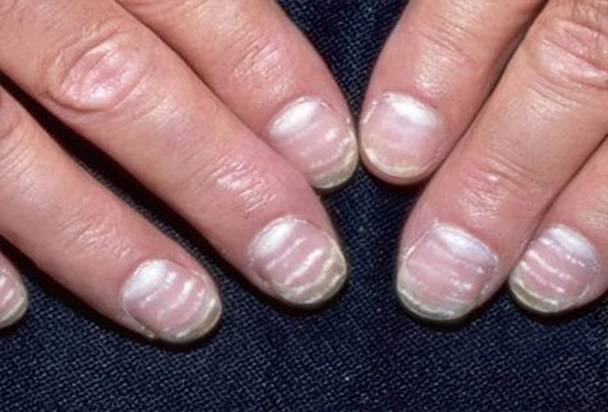
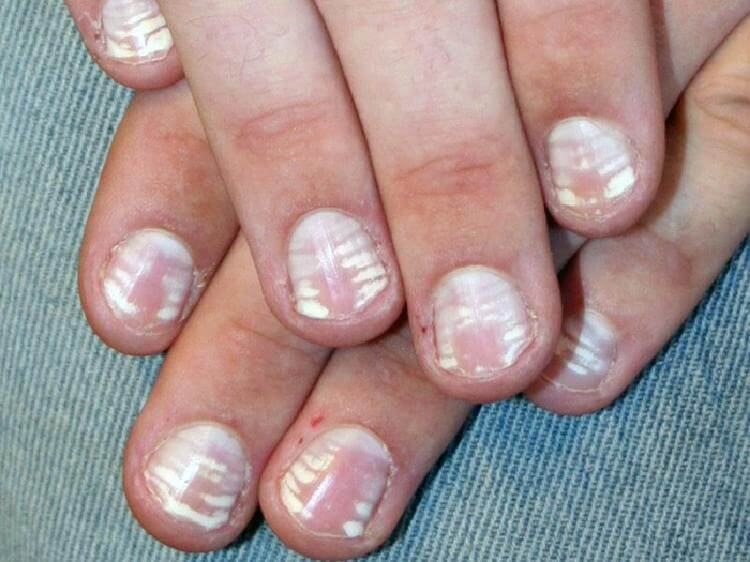
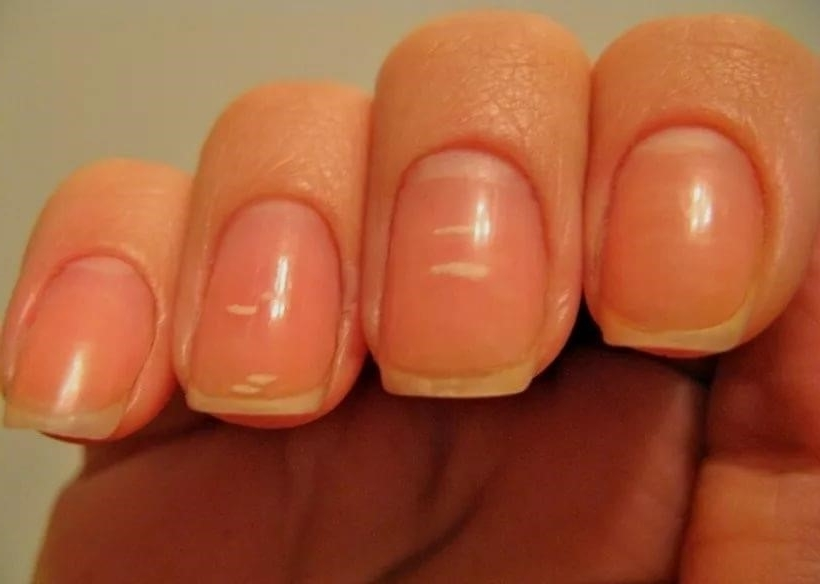
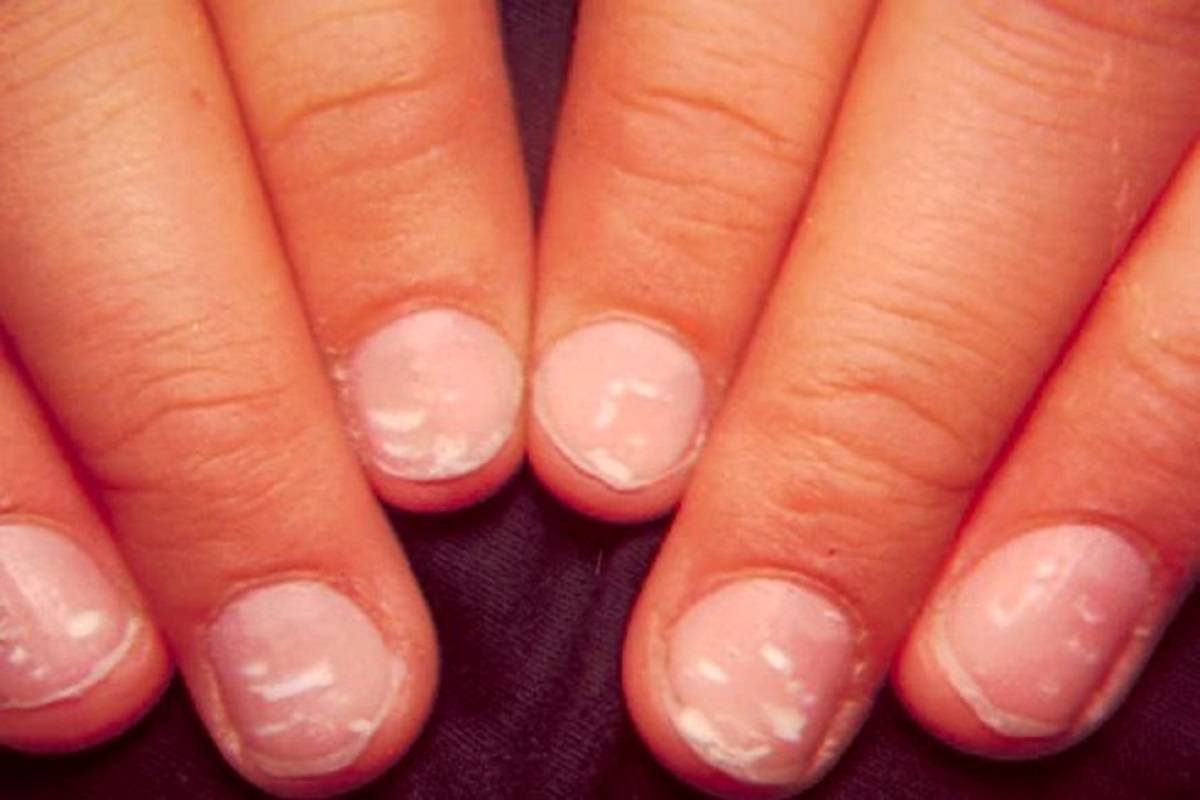
Белые пятна на ногтевых пластинах в определенный период жизни появляются у многих людей. Чаще всего их воспринимают как своеобразный косметический дефект. Но на самом деле белые пятна на ногтях свидетельствуют о том, что в организме человека не все в порядке. Это лейконихия — явление, когда вследствие разных причин на ногтевой пластине по мере ее роста появляются линии и пятна белого цвета. Лейконихия может быть связана как с рядом заболеваний, так и с недостатком важных для организма веществ и даже с некоторыми привычками. Но в любом случае стоит определить причину такого симптома и по возможности устранить ее.
Диета
- Эффективность: 3-4 кг за 1 неделю
- Сроки: от 3 дней до 4 недель
- Стоимость продуктов: от 100 до 150 руб. в день
Кальциевая диета
- Эффективность: лечебный эффект через месяц
- Сроки: до 3 месяцев и более (по состоянию)
- Стоимость продуктов: 1400-1500 рублей в неделю
Очень важно, чтоб питание было сбалансированным, разнообразным и полноценным. В рационе должны обязательно быть такие продукты:
- Разнообразные овощи, фрукты и зелень.
- Морская рыба, морская капуста.
- Белковые продукты – мясо, рыба, яйца, молочные продукты.
- Орехи, семечки.
- Бобовые.
Следует придерживаться правильного режима приема пищи, а также пить достаточное количество жидкости.
Лечение народными средствами
Тем, для кого белые, а иногда коричневые пятна на ногтях являются проблемой, можно воспользоваться эффективными народными методами для их устранения и укрепления пластин:
- Ванночка с морской солью. Для ее приготовления нужно приготовить отвар дубовой коры (1 ст. л. сырья на стакан воды), взять 1 ст. л. морской соли и 1 ч. л. сока лимона. Все смешать (при этом отвар должен быть теплым), держать руки в такой ванночке 20 минут. После завершения этой процедуры ногти желательно натереть раствором витамина Е или рыбьим жиром. Такая процедура улучшает кровообращение и эффективно укрепляет ногти. Проводить ее можно каждый день в течение 3 недель.
- Ванночка с марганцовкой. В 1 л теплой воды следует растворить 1 ч. л. марганцовки. Подержать пальцы в такой ванночке 5 минут, помыть и высушить руки. Нанести на ногти слой оливкового масла.
- Ванночка с чаем. Пальцы можно держать в крепком растворе зеленого чая. Ванночка должна длиться 15 минут, после этого ногтевые пластины смазывают касторовым маслом.
- Ванночка с пивом. Смешать в равных пропорциях крепкий отвар ромашки и темное пиво, подогреть, чтобы раствор был теплым. Держать в нем руки 30 минут. После завершения процедуры втереть оливковое масло.
- «Маска» из масел. Для проведения такой процедуры ногтевые пластины смазывают льняным или оливковым маслом, добавляя в него немного лимонного сока. Можно делать это перед сном, надевая перчатки после смазывания. Также для проведения такой процедуры подойдет оливковое масло, в которое добавляют по несколько капель йода и раствора витамина А. Такая процедура ускоряет регенеративные процессы.
- «Маска» с чесноком. Необходимо растолочь несколько зубчиков чеснока. Распарить руки, подержав их над паром несколько минут, после чего втирать кашицу из чеснока в ногтевые пластины. Тщательно смыть через полчаса. Такое средство нельзя применять, если на руках есть открытые раны, или человек не переносит чеснок.
- Массаж. Можно использовать растительное масло или рыбий жир с добавлением нескольких капель витамина А или Е для массажа ногтевых пластин. Средство нужно медленно втирать в них несколько минут, массажируя пальцы.
Линии Бо-Рейля
Линии, названные в честь врача, впервые диагностировавшего их, представляют собой глубокие поперечные борозды, пересекающие весь ноготь. Подобные изменения возникают, когда рост ногтевой пластины прекращается из-за механической травмы или тяжелого заболевания.
Наиболее распространенными заболеваниями, вызывающими появление линий Бо, являются:
- сахарный диабет;
- нарушения кровообращения;
- заболевания с высокой температурой — пневмония, корь и т.д.;
- временное недоедание.
Линии Бо-Рейля обычно появляются через 2-3 недели после заболевания. Они показывают, когда организм собирал все силы для борьбы с болезнью и отключало системы, которые не были нужны для спасения жизни.
Линии Бо-Рейля
Виды зубного абсцесса
Гноеродные бактерии попадают в здоровую десневую ткань с током крови или вследствие механического повреждения. В области пораженного элемента возникает нарыв. При созревании гнойника слизистая оболочка приобретает синюшный оттенок, появляется белесое пятно или характерный пузырь. С его разрывом в пародонте образуется фистула, через которую вытекает содержимое. Подобное явление не приводит к исчезновению проблемы, воспаление остается. О патологии свидетельствует истечение гноя из десен при надавливании на пораженную область. Различают несколько типов абсцесса:
- Десневой. Очаг на поверхности мягкой оболочки и межзубных сосочков. Причина инфильтрата связана с попаданием остатков пищи и механическими травмами. При своевременном выявлении хорошо поддается терапии.
- Периапикальный. Распространенный тип патологии, развивающийся вследствие не вылеченного кариозного поражения или периодонтита. Инфицирование зубной корневой системы приводит к скоплению экссудата в верхней части корня. При снижении иммунитета поражается надкостница единицы и слизистая, образуется свищ, над десной появляются гнойные мешочки, и выделяется гной.
- Пародонтальный. Инфильтрат развивается внутри десневых тканей. В слизистой оболочке скапливается инфицированное содержимое, формирующее выпячивание в пародонтальном кармане. Из-за отсутствия канала для истечения жидкости, происходит повреждение окружающих больной элемент костных и мягких тканей. Имеется высокая вероятность развития пародонтита.
- Перикорональный. Патологический процесс характерен для прорезающихся единиц. Бактерии и остатки еды попадают под «капюшон» из слизистой оболочки. В результате гной скапливается над зубом, десна распухает и причиняет боль. Заболевание опасно осложнениями: отеком шеи, стенокардией.
- Пародонтально-эндодонтический. Происходит инфекционное повреждение пульпы и околозубных тканей. Есть риск пародонтита.
Для флюса свойственно несколько стадий развития, обладающих характерными проявлениями:
- Серозная. Молниеносное течение. Внутренняя сторона щеки и слизистая отекают за пару дней.
- Гнойная. Непрерывная, изматывающая, пульсирующая боль в единице. Краснота и отечность слизистой. Гипертермия.
- Диффузная. Отек и болезненность всей поверхности ротовой полости, затрагивает нос, губы, наружную часть щеки.
- Хроническая. Постепенное течение на протяжении месяцев или лет. Продолжительные ремиссии сменяются рецидивами. При уменьшении отека воспаленные участки остаются плотными.
Профилактика
- Предотвратить развитие флюса позволит здоровый образ жизни и ежедневный уход за полостью рта с применением средств личной гигиены. Для чистки используется щетка средней степени жесткости.
- После каждого употребления пищи рекомендуется полоскать рот специальным ополаскивателем или использовать зубную нить. Вместо аптечного состава допускается применение водного раствора пищевой, морской соли или спиртовой настойки прополиса.
- Нельзя применять в качестве зубочисток нестерильные предметы. Подобные действия приводят к механическим травмам и инфицированию.
- Периодическое прохождение профессиональной дентальной чистки зубов, способствует удалению камня, провоцирующего развитие воспаления десны с гноем.
- Ежедневный рацион необходимо дополнить свежими овощами и фруктами. Яблоки, морковь и другие твердые продукты растительного происхождения очищают эмаль от налета и укрепляют зубной ряд.
Также важно сразу лечить дефекты зубов и регулярно проходить клинический осмотр не менее двух раз в год. Гораздо легче предотвратить стоматологическое заболевание, чем лечить его негативные последствия
Следует внимательно относиться к своему здоровью и не игнорировать настораживающие сигналы, которые подает организм.
Классификация
Существует несколько типов классификации вагинального кандидоза. В зависимости от особенностей течения выделяют острую и хроническую (рецидивирующую) формы болезни. В первом случае патология характеризуется яркими симптомами и возникает не чаще четырех раз в год. При хронизации симптоматика, как правило, менее выражена, а само заболевание рецидивирует 4 раза в год и чаще.
В зависимости от наличия осложнений выделяют неосложненный и осложненный вагинальный кандидоз. В первом случае процесс протекает относительно легко и достаточно быстро купируется при подборе адекватной терапии. Как правило, он возникает у женщин, не имеющих дополнительных факторов риска (сахарный диабет, иммунодефицитное состояние различного происхождения).
Осложненная форма вагинального кандидоза характеризуется выраженными признаками, негативным образом влияющими на повседневную жизнь пациентки. Как правило воспаление распространяется на наружные половые органы, провоцирует появление язв и трещин. Такая форма часто рецидивирует.
Локализация патологического процесса позволяет выделить три формы заболевания:
- вагинит: воспаление затрагивает только слизистую влагалища;
- вульвовагинит: поражены наружные половые органы и влагалище;
- цервицит: в процесс вовлекается шейка матки.
Ониходистрофии, как признак других заболеваний
Значительно более серьезную проблему, чем изолированные
ониходистрофии, представляют собой те, что возникают в результате развития
других нарушений в работе организма. В таких ситуациях пациентам требуется комплексное
лечение, направленное на устранение имеющихся заболеваний и улучшение питание
ногтей.
Онихорексис
Онихорексис – ониходистрофия, сопровождающаяся продольным
расслоением ногтевой пластины в любой ее части, в том числе у основания ногтя. Такие
изменения могут сигнализировать о развитии хронического дерматоза, причем чаще
всего обусловленного частым контактом с конкретными химическими веществами.
Склеронихия
Склеронихия – яркое проявление эндокринных заболеваний, т.
е. нарушений гормонального фона в результате чрезмерной или наоборот
недостаточной функции той или иной эндокринной железы. Для данного вида
ониходистрофии характерно изменение цвета ногтя на желто-коричневый, но в
отличие от гиперпигментации, это сопровождается его утолщением, потерей
эластичности и прозрачности. В дальнейшем ноготь может местами отделяться от
ногтевого ложа, как при онихолизисе. Иногда наблюдается исчезновение лунулы.
Трахионихия
Трахионихия – нечасто встречаемый вид ониходистрофии, характерной
для иммунодефицитных состояний. Для нее типично побледнение ногтевой пластины,
потеря естественного блеска и образование на ней мелких чешуек. Также наблюдается
исчезновение лунулы.
Наперстковидная истыканность ногтей
Для этой формы заболевания характерно образование на
поверхности ногтя мелких вдавленных точек, как будто от иголки. Подобное может
возникать при:
- псориазе;
- красном плоском лишае;
- эксфолиативном дерматите;
- гнездной алопеции.
Лечение лейконихии
Безусловно, лечение направлено не на устранение белых пятен как таковых, а на борьбу с заболеванием, провоцирующим появление лейконихии. Внутреннее лечение назначается исключительно врачом. После устранения причины пятно просто отрастет и на его месте появится здоровый ноготь.
Грибок также требует особой как внутренней, так и внешней терапии. Если заболевание было обнаружено на ранних стадиях, можно смазывать ногти эфирным маслом чайного дерева. Это масло отличное борется с грибком. Однако если заболевание уже запущенно, заниматься самолечением не стоит.
В случае механического повреждения, лечить ногти бессмысленно. Как только пластина отрастет, лейконихия исчезнет самостоятельно. Для общего улучшения состояния поврежденных ногтей подойдут общеукрепляющие ванночки, рецепты которых можно отыскать ниже. То же можно отнести к неправильному маникюру. В будущем позаботьтесь об улучшении техники проведения процедуры или смените мастера.
Всем пациентам с лейконихиями рекомендуется проведение таких общих мероприятий в домашних условиях:
- сбалансированное питание и обогащение рациона продуктами, которые богаты белком (животным и растительным), микроэлементами и витаминами (особенно: мясо, овощи и фрукты зеленого цвета, кисломолочные продукты);
- прием специализированных витаминно-минеральных комплексов: Ревалид, Пантовигар, Специальное драже Мерц, Перфектил, Доппельгерц Актив, Фитофанер, Эдельстар BIO-01 Actinail, Медобиотин, Алфавит Косметик и др.;
- правильный уход за ногтями и кожей рук;
- устранение внешних агрессивных факторов (контакта с бытовой химией, красками и др.);
- исключение стрессовых ситуаций;
- гармонизация режима труда и отдыха.
Для местного лечения ногтей больному может рекомендоваться:
- лечение у косметолога: проведение процедур с использованием профессиональных косметических средств для укрепления ногтей (мультивитаминный крем Academie Derm Acte и др.), ванночки, массажи и др.;
- противогрибковые средства для наружного применения (при онихомикозах);
- применение народных средств для укрепления ногтей в домашних условиях (лечебные ванночки, аппликации масел и др.).
При выявлении у больного заболеваний нервной, пищеварительной, сердечно-сосудистой или выделительной систем лечение белых пятен на ногтевых пластинах должно быть направлено именно на устранение основной патологии. Только комплексная терапия позволит в таких случаях устранить такие косметические дефекты и предупредит развитие осложнений и прогрессирование основного недуга.
План лечения в таких случаях составляется индивидуально для каждого пациента. Он зависит от формы и тяжести соматического заболевания и сопутствующих патологий.
Прогноз и профилактика
Чтобы полностью вылечить вагинальный кандидоз, необходимо как своевременно обратиться к врачу, так и выполнять все его рекомендации. Противогрибковые препараты продаются в аптеках без рецепта, но самодеятельность в этом случае не только неэффективна, но и опасна. Только специалист может правильно подобрать необходимые средства, определить особенности их приема, а также проконтролировать действие лекарств.
Важно понимать, что намного проще предупредить вагинальный кандидоз, чем лечить его. Чтобы минимизировать риск развития заболевания, необходимо придерживаться следующих правил:
- отдавать предпочтение хлопковому нижнему белью;
- отказаться от использования ежедневных прокладок;
- использовать специализированные средства для гигиены половых путей;
- не использовать спринцевания без назначения врача;
- контролировать состояние организма, своевременно лечить патологии мочеполовой и пищеварительной систем, желез внутренней секреции;
- не допускать случайных половых связей и заражения венерическими заболеваниями;
- не использовать антибиотики без назначения врача и не менять самовольно дозу и режим их приема;
- при необходимости длительной антибиотикотерапии принимать противогрибковые средства.
Вагинальный кандидоз – это неприятное заболевание, которое вполне можно предупредить, а при необходимости – быстро вылечить. Главное своевременно обратиться к врачу и выполнять все его рекомендации.
Лечение
Тем, у кого на ногте появилось белое пятно, либо имеются множественные проявления такого типа, стоит пройти обследование и воспользоваться советами врача для лечения этой проблемы. Как избавиться от белых пятен на ногтях, зависит от причины, спровоцировавшей эти проявления. В зависимости от таких причин убрать этот симптом можно с помощью местного лечения или терапии основного заболевания.
Доктора
специализация: Дерматолог

Биккинина Люция Галифовна
10 отзывовЗаписаться
Подобрать врача и записаться на прием
Лекарства
Микозан
Экзодерил
Ламикон
Перфектил
Доппельгерц Актив
Ревалид
Пантовигар
Чтобы избавиться от таких проявлений, при необходимости используют следующие лекарственные средства:
- При грибковых поражениях используют наружные противогрибковые средства: Микозан, Эстезефин, Экзодерил, Ламикон и др.
- При гиповитаминозе применяют витаминно-минеральные комплексы: Перфектил, Доппельгерц Актив, Ревалид, Пантовигар и др.
- Если в процессе диагностики врач обнаружил заболевание, ставшее причиной этого симптома, пациенту назначают соответствующие лекарства.
Процедуры и операции
В некоторых случаях при таких проявлениях эффективно проведение косметических процедур в специализированных кабинетах и клиниках. Положительно влияют на состояние ногтей ванночки, применение профессиональных косметических средств и др. Специальный массаж позволяет улучшить кровообращение.
Если у больного диагностированы нарушения в функционировании сердечно-сосудистой, пищеварительной, нервной и других систем, комплексное лечение направлено на устранение таких заболеваний и предупреждение осложнений.
Лечение проводится в домашних условиях. Но пациент должен периодически посещать дерматолога, чтобы контролировать этот процесс. В период лечения не следует наносить лак или другие средства для маникюра.
Если коричневые и белые пятна на ногтях пальцев появились из-за механических повреждений, лечить их не нужно, они со временем исчезнут самостоятельно, когда ноготь подрастет.
Причины псориаза локтей
Псориаз на локтях – это такое же хроническое кожное заболевание, как псориаз на любом другом участке тела. Основная причина развития – измененная наследственность. Если она есть, то организм теряет способность правильно адаптироваться в окружающей среде. На него могут воздействовать внешние и внутренние провоцирующие факторы, нарушая взаимодействие с окружающей средой. Это приводит к нарушению обмена веществ и работы иммунной системы, проявляющихся в характерных высыпаниях на коже.
Основные факторы, провоцирующие развитие патологического процесса:
- постоянное раздражение кожи в области локтевых суставов – механическое (локти опираются на неровную поверхность), химическое (раздражение различными химическими веществами на производстве) и т.д.;
- неправильное питание – постоянное употребление острых, соленых, кислых продуктов, питание всухомятку;
- частные стрессы, высокие эмоциональные нагрузки;
- постоянное недосыпание, бессонница;
- частое курение, злоупотребление спиртным;
- гормональные нарушения;
- кожные аллергические процессы;
- грибковые и вирусные кожные заболевания;
- дисбактериоз кишечника, в том числе на фоне антибактериальной терапии;
- очаги инфекции в организме;
- простудные заболевания
Под действием одного или нескольких факторов происходят изменения в обмене веществ, а затем в иммунной системе. Иммунитет начинает бурно реагировать на любые воздействия, при этом страдают и собственные клетки кожи. Механизм развития псориатического процесса включает:
- очень быстрое деление поверхностных клеток эпителия, их ороговение и отшелушивание;
- аутоиммунное воспаление – развивается в результате образования в крови антител, разрушающих собственные клетки кожи.
В результате этих процессов на коже образуются папулы, приподнятые над окружающей кожей из-за воспалительного инфильтрата. Сверху они покрыты шелушащимся эпителием.
Врожденные ониходистрофии
Врожденные ониходистрофии становятся результатом
произошедших у больного генных мутаций или при наследовании склонности к дистрофии
ногтей от родственников. Они могут проявляться с самого рождения или возникать
под действием травмирующего фактора, воспалительного процесса или развития нарушений
в работе внутренних органов.
Онихомадезис
Онихомадезис – передающаяся по наследству дистрофия ногтей, при
которой происходит отделение ногтевой пластины от ложа в местах ее примыкания к
кожным валикам. Заболевание дебютирует после травмы пальца, а изменения
нарастают остро и с большой скоростью. Кроме отделения ногтя у валиков от ложа
может наблюдаться развитие воспалительного процесса и возникновение болей.
При грамотном лечении удается восстановить функцию матрикса,
после чего отрастает здоровый ноготь. Это не является гарантией отсутствия
рецидивов при повторных травмах. Но если они частые, возможна полная атрофия
ногтевого ложа и потеря ногтя.
Койлонихия
Койлонихия – ониходистрофия, характеризующаяся вдавлением
ногтевой пластины в виде чаши или блюдца. Чаще всего страдают ногти
указательного и среднего пальца, хотя не исключено поражение всех ногтей,
включая стопы.
Пока еще точно причины развития койлонихии до конца не
изучены. Считается, что склонность к развитию подобных нарушений является
генетически детерминированной, а спусковым крючком для их возникновения может
выступить анемия, болезнь Кушинга, тиреотоксикоз, брюшной тиф и некоторые
другие заболевания.
Анонихия
Анонихия – ониходистрофия, проявляющаяся с рождения
отсутствием одного или одновременно нескольких ногтей на пальцах кистей или
стоп. Заболевание встречается редко, но при этом может сопровождаться отклонениями
от нормы в структуре волос, функционировании потовых и сальных желез, а также
другими пороками развития.
Платонихия и микронихия
Платонихией называют утолщение и уплощение ногтя. В результате
ногтевая пластина является полностью плоской, лишенной естественной
дугообразной формы.
Микронихия – ониходистрофия, проявляющаяся укорочением
ногтевых пластин. Чаще всего подобные изменения замечаются на пальцах кистей,
хотя также возможны и на пальцах стоп. Считается, что микронихия также может
сопровождать псориаз.
Ногти Гиппократа
Ногти Гиппократа – генетически обусловленная ониходистрофия,
при которой ногти становятся выпуклыми и увеличиваются в размерах. В результате
пальцы приобретают форму барабанных палочек. При всей грубости ногтей они
отличаются хрупкостью. Также подобное может наблюдаться при хронических
заболеваниях органов дыхания.