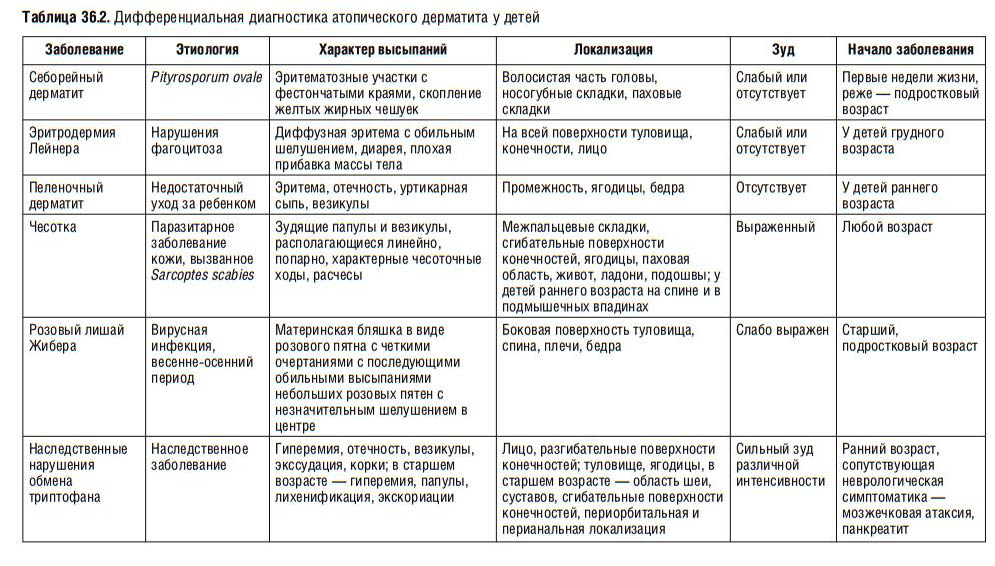
(function(){(window.NRentManager = window.NRentManager || []).push({renderTo:”NRent-5f378defa7985-3″,position:”horizontalMiddle”})}())Симптомы Нейродермита:
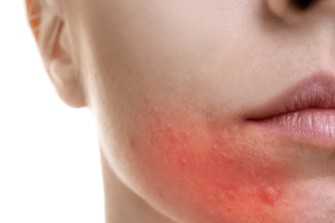
При диффузном нейродермите имеется инфильтрация с лихенизацией кожи, возникающая на фоне неостровоспалительного покраснения кожи. Очаги пораженной кожи расположены чаще на лице, шее, локтевых сгибах и в подколенных впадинах, а также на внутренних поверхностях бедер и в области половых органов. Очаги поражения представлены первичными морфологическими элементами в виде эпидермо-дермальных папул, имеющих обычный цвет кожи. Эти папулы в некоторых местах сливаются между собой и образуют участки сплошной папулезной инфильтрации. В очагах кожа сухая, с множеством экскориаций и мелкими отрубевидными чешуйками. В области кожных складок часто образуются трещины на фоне инфильтрации.
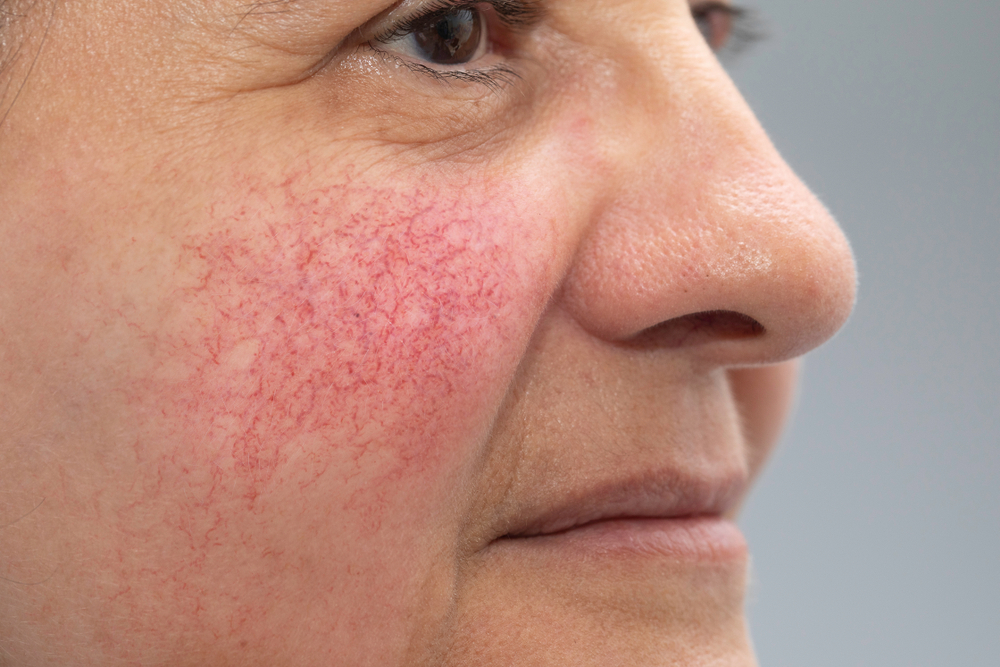
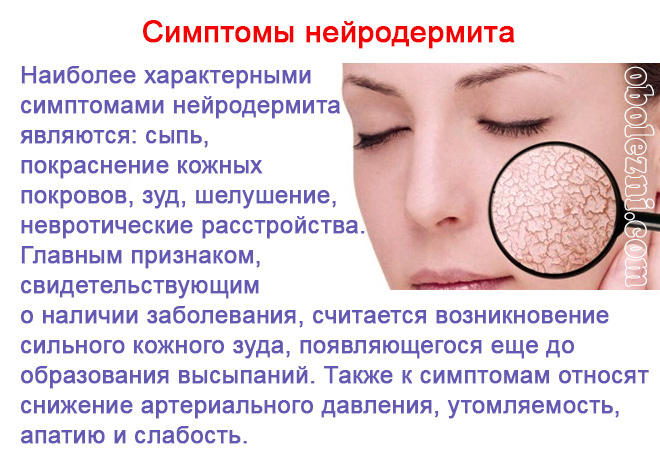
Типичная клиническая картина нейродермита представлена поражением кожи в виде сыпи, сильным зудом, невротическими нарушениями разной степени, белым дермографизмом, ярко выраженным пиломоторным рефлексом. Снижение функции надпочечников при нейродермите выражено гиперпигментацией (смуглостью) кожи, снижением веса, повышенной утомляемостью, слабостью, понижением артериального давления, низкой секрецией желудочного сока, гипогликемией (снижением глюкозы крови), уменьшением мочевыделения, аллергическими реакциями.
Характерна сезонность в течении нейродермита: летом наблюдается улучшение, а зимой процесс обостряется.
Ограниченный нейродермит
Ограниченный нейродермит, несмотря на поражение отдельных участков кожи, вызывает у больных мучительные страдания из-за резкого зуда в очагах поражения, который чаще возникает по вечерам или ночам. Характерными местами расположения ограниченного нейродермита являются задняя и боковая поверхности шеи, кожа вокруг анального отверстия и половых органов с вовлечением в процесс кожи внутренней поверхности бедер, межъягодичные складки, сгибательные поверхности в области крупных суставов. На начальных этапах процесса кожа в местах поражения внешне не изменена. С течением времени в результате зуда и расчесов появляются плотные папулы, местами с отру-бевидными чешуйками. Далее некоторые, чаще лихеноидные папулы сливаются между собой, в результате чего образуется сплошная папулезная инфильтрация плоской формы овальных или круглых очертаний от бледно-розового до буровато-красного цвета.
Со временем кожный рисунок подчеркивается, утрируется, т. е. развивается лихенификация. Формируется шагреневый вид кожи. При ограниченном нейродермите в типичных случаях различают три зоны: центральную, среднюю и периферическую.
Имеется эритема не островоспалительного характера, на фоне которой нередко наблюдаются экскориации или расчесы, свежие или покрытые геморрагическими (кровянистыми) корочками. При обострении процесса усиливается шелушение, эритема становится более яркой. Болезнь протекает длительно, нередко годами.
Какие бывают предпосылки
Согласно ряду многочисленных испытаний, появиться хронический нейродермит может в любом возрасте, однако наиболее часто реакция наблюдается у женщин, а также жителей мегаполисов. На 2024 год существую следующие причины возникновения нейродермита:
- нейроаллергический генез – его возбудителями могут стать различные формы пищевых дисфункций, вызванных применением лекарственных или химических веществ.
- наследственный: ряд проведенных исследований показал, что заболевание часто проявляется у людей, близкие родственники которых также страдали от подобного недуга.
- неврогенный – в этом случае проявление симптомов сопровождается дисфункцией нервной системы. Спровоцировать обострение в этой ситуации может сильный стресс. Поэтому описывая человека с нейродермитом, можно выделить следующие состояния:
- постоянное чувство тревоги;
- частые эмоциональные срывы;
- невозможность расслабится;
- ощущение подавленности;
- ипохондрия,
- глубокая депрессия и так далее.
Причинами для появления, а также развития нейродермита нередко становятся:
- психогенетика;
- интоксикация;
- сезонность;
- хронические инфекции;
- проблемы эндокринной системы;
- вынашивание или кормление ребенка и т.д.
Указанные нюансы способны спровоцировать возникновение или обострение болезни. Избежать резких проявлений помогает соблюдений элементарных норм:
- гигиены;
- питания;
- а также подконтрольный прием медикаментов.
Симптомы или на что обратить внимание
Нейродермит — это такое кожное заболевание, что способно проявится в любом месте:
- шея,
- лицо,
- руки,
- локтевые сгибы
- подколенные области.
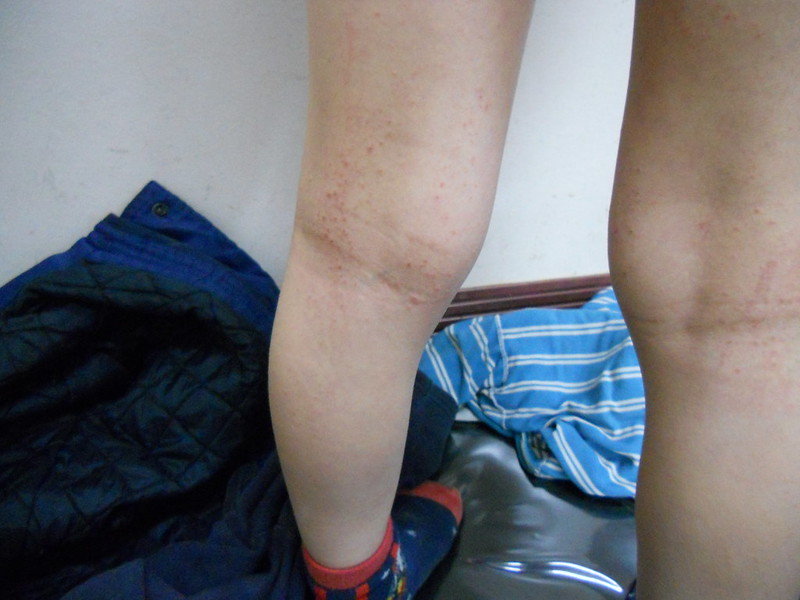
Относительно же самого процесса изменений на коже, то перед тем как выбрать, где лучше купить наиболее оптимальное средство, стоит обратить внимание на такие явления
- Шелушение в конкретном месте.
- Депигментация отдельных участков дермы.
- Поражение волосяной области головы с последующей формой алопеции.
- Бородавчатые или гипертрофические небольшие опухолевые образования.
- Покраснения в виде полос.
- Появление остроконечных папул в районе волосяного покрова.
Исходя из качества поражения, различают следующие виды.
- Ограниченный или лишай Видаля – имеет такие характеристики, как четкие границы пораженного участка.
- Диссеминированный – когда несколько бляшек объединяются вместе.
- Диффузный – когда очаги заболевания разбросаны в хаотичном порядке. Чаще всего с нейродермитом отождествляет именно последний характер проявления.
На фоне всего сказанного становятся очевидными такие общие симптомы:
- изменение цвета кожи и шелушение;
- невыносимый зуд;
- появление сыпи;
- темные пятна (по причине дисфункции надпочечников);
- стремительная потеря веса;
- пониженное давление и глюкоза;
- постоянная усталость и апатия;
- сонливость.
Очень большое влияние на течение болезни оказывает нарушение работы ЖКТ и ЛОР органов.
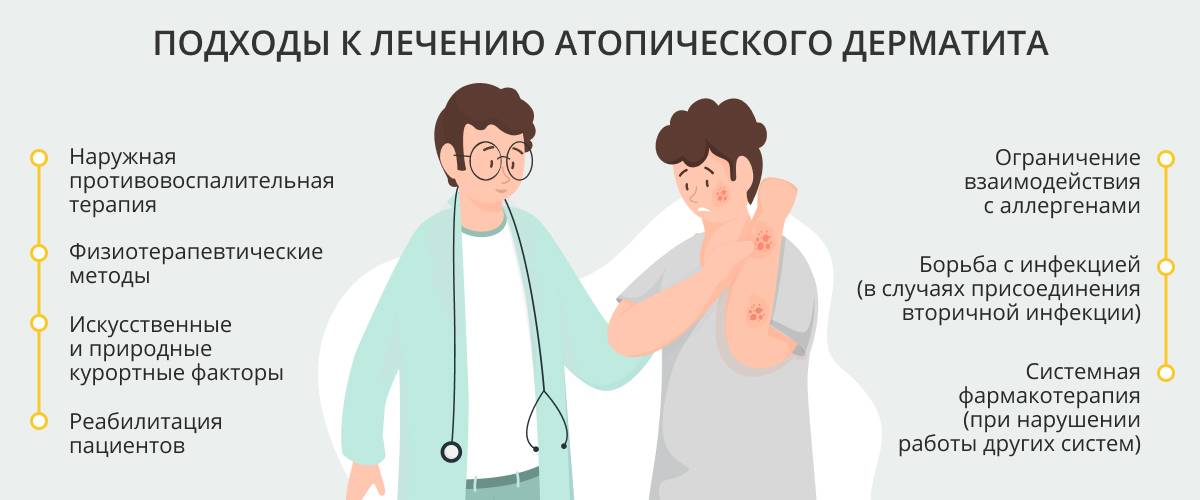
Лечение нейродермита у взрослых
Тактика лечения при кожном заболевании направлена на устранение нарушений, которые спровоцировали развитие патологического процесса, и на предупреждение рецидивов появления нейродермита, пролонгирование (продление срока) ремиссий. Общими терапевтическими мероприятиями являются:
- разработка оптимального режима дня (полноценный ночной сон, сбалансированное питание, физические нагрузки);
- строгая диета, которая предусматривает исключение из рациона пряностей, маринадов, шоколада, копченых, острых продуктов, какао, цитрусовых, яиц, молока;
- стационарное лечение с использованием лекарственных средств, физиопроцедур (применение грязевых ванн, мазей, ультразвуковых сеансов);
- запрет на нахождение в квартире аквариумных рыб, домашних животных, цветущих растений;
- проведение ежедневной влажной уборки;
- одежда пациента должна быть просторной (противопоказаны шерстяные, синтетические вещи);
- ограничение водных процедур.
Медикаментозная терапия
Лечение нейродермита при помощи лекарственных препаратов направлено на устранение внешнего источника, который послужил провокатором болезни. Любые медикаменты должен назначать лишь врач, т.к. самолечение может негативно сказаться на здоровье пациента. Срок, дозировку лекарств определяет тоже врач, исходя из индивидуальных особенностей человека. Как правило, на протяжении всего периода течения патологического процесса используются препараты системного действия:
- Антигистаминные средства: Эриус, Цетрин, Лоратадин, Хлопирамин, Терфенадин, Фексофенадин. Принимают такие таблетки 1 раз за сутки. Побочных эффектов лекарства не вызывают, они делают кожные рецепторы нечувствительными к влиянию гистамина (гормона аллергических реакций).
- Витамины групп E, A, B для общего оздоровления организма.
- Слабые гормональные мази: Синафлан, Дермовейт, Целестодерм. Препараты быстро проникают в кровоток и снимают воспаление. Применяют мази 3 раза за сутки.
- Антидепрессанты, психотропные и седативные препараты (настойка пиона, корня валерианы, Пирроксан бутироксан). Используются для снижения вероятности развития невротических реакций.
Если у пациента, который страдает нейродермитом, выявлено нарушение работы пищеварительной системы, то при лечении ему показан прием ферментативных препаратов (Фестал, Мезим форте, Панкреатин). При дисбактериозе (нарушении микрофлоры) кишечника назначаются пробиотики (Линекс, Бактистатин). При обострении недуга пациентам внутривенно вводится 10% раствор глюконата кальция. Если к острой форме нейродермита присоединяется бактериальная вторичная инфекция, больным назначаются антибиотики (Линкомицин, Эритромицин).
Местная терапия основывается на применении резорциновой мази. Если из пустул выделяется экссудат (жидкость), дерматологи советуют проводить обработку тела Фторокортом. Основанная на триамцинолоне, данная мазь быстро снимает зуд, воспаление. Препарат необходимо распределить тонким слоем. Процедуру следует выполнять 2 раза за день, но не больше 4 недель.
Физиотерапевтические процедуры
При терапии нейродермита хорошо зарекомендовала себя селективная фототерапия, светолечение (с применением кварцевой лампы). Такая процедура предусматривает использование ультрафиолетовых лучей. Можно прибегать к светолечению лишь в период ремиссии. Длительность курса – 15 процедур. Кроме того, при лечении атопического дерматита специалисты советуют использовать:
- электросон;
- криомассаж (применение жидкого азота);
- ультразвук;
- облучение очагов поражения медицинским лазером;
- принятие сероводородных, нафталановых, радоновых, травяных ванн;
- гипербарическая оксигенация (обогащение клеток кислородом).
Народные рецепты
Средства народной медицины разрешено использовать лишь с одобрения специалиста. Для наружного применения врачи советуют готовить мази. Самыми распространенными рецептами являются:
- Мазь из вазелина и прополиса (1:10). Для приготовления средства надо растопить вазелин на плитке до кипения, далее смешать с прополисом и остудить. Полученную смесь необходимо втирать в пораженные участки 3 раза за день. Курс лечения – не больше одного месяца.
- Травяные примочки являются эффективными средствами при лечении нейродермита у взрослых. Чтобы снять воспаление, настой следует готовить крепким. Для этого на один литр кипятка надо взять 15 ложек сухих трав (ромашки, череды, мяты, можжевельника). Настаивать средство нужно 10 часов. Далее в течение дня можно несколько раз смачивать бинты в настое и протирать пораженные участки. Длительность лечения – 3 недели.
Классификация нейродермита
Систематизация форм нейродермита проведена, исходя из месторасположения и масштабности распространения заболевания:
Диффузной формой симметрично поражаются лицо, шея, руки, локтевые и коленные суставы, иногда очаги дерматоза становятся сплошными, принимая особенность повторной эритродермии и сопровождаясь сильным зудом. Нередко инфицирование очагов приводит к развитию лимфаденита, а также к присоединению других аллергических проблем.
Своеобразная форма диффузного нейродермита часто проявляется у младенцев 5-6 месяцев в виде сыпи на личике, под волосиками, сгибающихся поверхностях конечностей, иногда в верхнем отделе туловища. Такая сыпь может присутствовать у ребенка в продолжение всего раннего возраста.
Развитие диффузного нейродермита как переходного состояния от детской экземы (эксудативного диатеза) у деток от 2-х до 12 лет проходит сложнее и продолжительнее, сосредотачивается фрагментарно на впадинках локтевых и коленных суставов, на шее, в области запястий и голеностопов.
Диффузный нейродермит в подростковом и взрослом возрасте шаблонно проявляется в 12-20 лет. Очаги поражения обычно концентрируются на сгибающихся отделах рук, ног и на кистях. Кожа лица покрывается сыпью, окружая глаза и рот, иногда приводит к развитию юношеской катаракты. Заболевание рискует стать затяжным, хроническим и универсальным процессом, однако может затихнуть на этапе полового созревания.
Ограниченный нейродермит возникает в виде овальных бляшек, что покрывают боковую и заднюю поверхности шеи, затылка, голеней, области локтевых и подколенных впадинок, область ануса и гениталий, совмещаясь с интенсивным зудом. Состояние кожи в определенных местах поражения отличается повышенной сухостью и покрывается множеством лоснящихся папул, плоских узелков, которые возвышаются над кожным покровом в виде множества утолщенных складок. Дальнейшее распространение таких очагов по коже приводит к распространенной форме нейродермита. Конечной фазой ограниченного нейродермита являются пигментированная и внутренняя зоны инфильтрации.
Линейный (линеарный) нейродермит — форма, при которой высыпания распространены только на верхних и нижних конечностях в виде полосок, отличается высокой интенсивностью зуда и лихенизацией кожи.
Гипертрофическая (бородавчатая) форма нейродермита имеет сходство с опухолевым процессом, поражающим в основном паховую зону, межъягодичные складки, представляя собой гигантскую лихенификацию кожи со значительной инфильтрацией очагов поражения. Этой формой нейродермита болеют сравнительно редко.
Фолликулярный нейродермит поражает исключительно волосяные участки тела сыпью в виде остроконечных папул.
Псориазиформный нейродермит покрывает кожу головы, лица и шеи со стороны спины крупными уплотненными шелушащимися бляшками красного цвета, расположенными близко друг от друга.
Депигментированный нейродермит иногда сопутствует ограниченному нейродермиту, что выражается в уменьшении количества пигмента в очагах поражения, что создает видимость слияния нейродермита с витилиго. Однако проявления витилиго здесь вторичны и не так серьёзны, как в истинном витилиго, потому что при затихании/излечении нейродермита пигментация нормализуется.
Прогноз и профилактика
Прогноз при ограниченном нейродермите более благоприятный, так как протекает легче диффузной формы заболевания. Диффузный нейродермит протекает с постоянным зудом, что наряду с косметическими дефектами кожи приводит больных к зацикленности на своем состоянии, провоцируя развитие неврозов, депрессии, ухудшая работоспособность и качество жизни. Однако у большинства больных к 25 – 30 годам наблюдается регрессия заболевания до очаговых проявлений, а в некоторых случаях спонтанное самоизлечение.
Меры профилактики включают грудное вскармливание, закаливание, своевременное лечение атопического дерматита и экземы, соблюдение рационального питания, устранение стрессов, умеренные физические нагрузки. Лицам, склонных к возникновению аллергических реакций рекомендуется придерживаться гипоаллергенной диеты с ограничением углеводов и хлорида натрия. Также необходимо избегать переохлаждения и перегрева, контакт с потенциальными аллергенами.
Патогенез (что происходит?) во время Нейродермита:
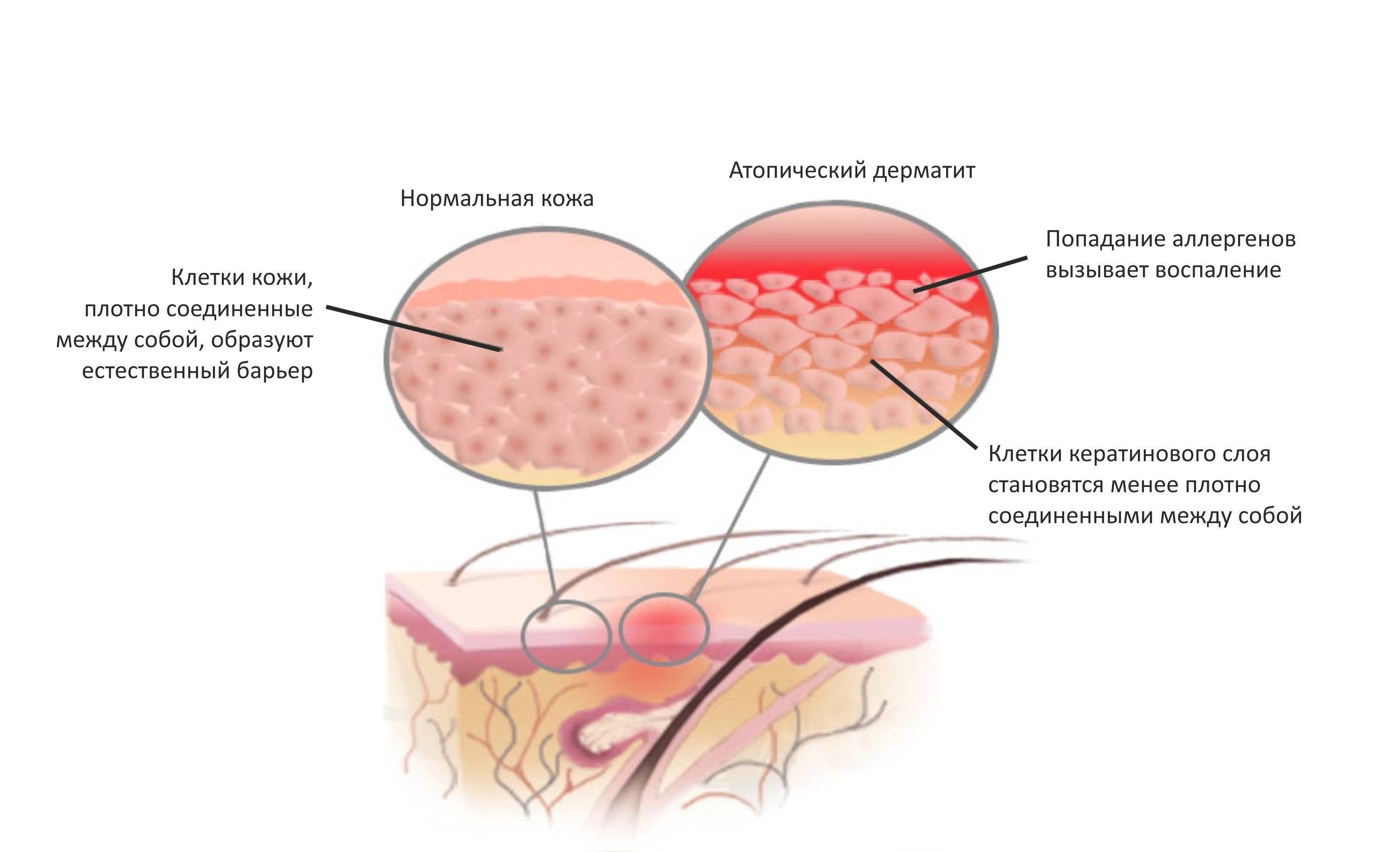
В основе нейродермита лежат эндогенные факторы, такие как: нарушение нормального функционирования нервной системы, внутренних органов, обмена веществ. Немалое значение имеет влияние вредных факторов окружающей среды. Ведущим симптомом нейродермита является постоянный и интенсивный зуд, который возникает на фоне различных невротических расстройств. Это повышенная или пониженная возбудимость, быстрая проницаемость, эмоциональная лабильность, астения, бессонница и др. Кроме того, у больных нейродермитом имеются нарушения вегетативной нервной системы, что проявляется в виде стойкого белого дермографизма, нарушений терморегуляции, отделения пота и кожного сала, ярко выраженного пиломо-торного рефлекса и т. д.
У некоторых больных нарушения функций центральной нервной системы носят вторичный характер из-за длительно существующего мучительного зуда и бессонницы. В этих случаях эти расстройства отягощают течение нейродермита и по сути являются патогенетическими факторами.
Таким образом, образуется своеобразный порочный круг, когда тяжелый нейродермит ухудшает расстройства нервной системы, а эти невротические расстройства утяжеляют нейродермит. У большинства больных нейродермитом имеются нарушения функционирования коры надпочечников, щитовидной железы, половых желез. Эмоциональная нестабильность, нервная возбудимость, нарушения сна, вызванные интенсивным и длительным зудом, являются стрессорными факторами для организма. Они нарушают функцию коры надпочечников, чаще снижая ее, а при длительном и тяжелом течении заболевания и истощают ее. Истощенные надпочечники реагируют выделением низкого количества кортикостероидных гормонов (кортизона и гидрокортизона). Так как кортикостероидные гормоны обладают противовоспалительными свойствами, а потребность в них у больных нейродермитом повышена, то уменьшение их выделения приводит к усилению воспалительной реакции. Все это вызывает обострение патологического процесса на коже, появление или усиление аллергических реакций. Этот механизм влияет на обострение процесса у больных нейродермитом после нервно-психических травм. У больных нейродермитом часто повышена функция щитовидной железы, а также нередко имеется дисфункция половых желез, т. е. ней-роэндокринные дисфункции и аллергические реакции играют ведущую роль в этиологии и патогенезе этого заболевания. Перенапряжение нервной системы в течение длительного времени и нарушение работы эндокринных желез создают фон для развития аллергических реакций и нейродермита, который является неврозом кожи. При нейродермите большую роль играет предрасположенность организма к аллергическим реакциям различного типа.
На это указывает множество факторов.
- Часто распространенным нейродермитом страдают люди, у которых в детском возрасте была экзема, возникшая на фоне диатеза. Помимо детской экземы и другие виды экземы при длительном течении переходят в нейродермит.
- На фоне очагового нейродермита аллергическая сыпь и зуд имеются на удаленных от главного очага участках кожи.
- Многие больные нейродермитом имеют повышенную чувствительность к лекарственным средствам, особенно к антибиотикам, а также к пищевым продуктам.
- Часто нейродермит встречается у больных с различными заболеваниями аллергического генеза (бронхиальная астма, крапивница, вазомоторный ринит и др.).
- У значительной части больных нейродермитом имеются резко положительные иммунологические реакции, которые указывают на наличие в организме аутоантител.
Причиной ограниченного нейродермита и местного зуда в области ануса является хроническое воспаление слизистой оболочки нижнего отдела толстой кишки. Это воспаление развивается на фоне хронического гастрита, энтероколита, колита, гастроэнтероколита, которые часто сопровождаются нарушениями стула. Запоры ведут к аутоинтоксикации организма вследствие проникновения токсических веществ из кишечника. При диарее присутствующая в кале слизь раздражает слизистую оболочку и кожу в области ануса, что приводит к возникновению или обострению нейродермита в этой области.
Создается фон для развития грибковых и дрожжевых поражений. Кроме того, анальный зуд может возникать при наличии трещины заднего прохода, геморроидальных узлов (наружных и внутренних), глистной инвазии (прежде всего остриц).
Механизмом ограниченного нейродермита наружных половых органов являются нервно-сексуальные нарушения, воспаление гениталий (острые и хронические), гормональные дисфункции половых желез.
Описание классических и новаторских методов лечения
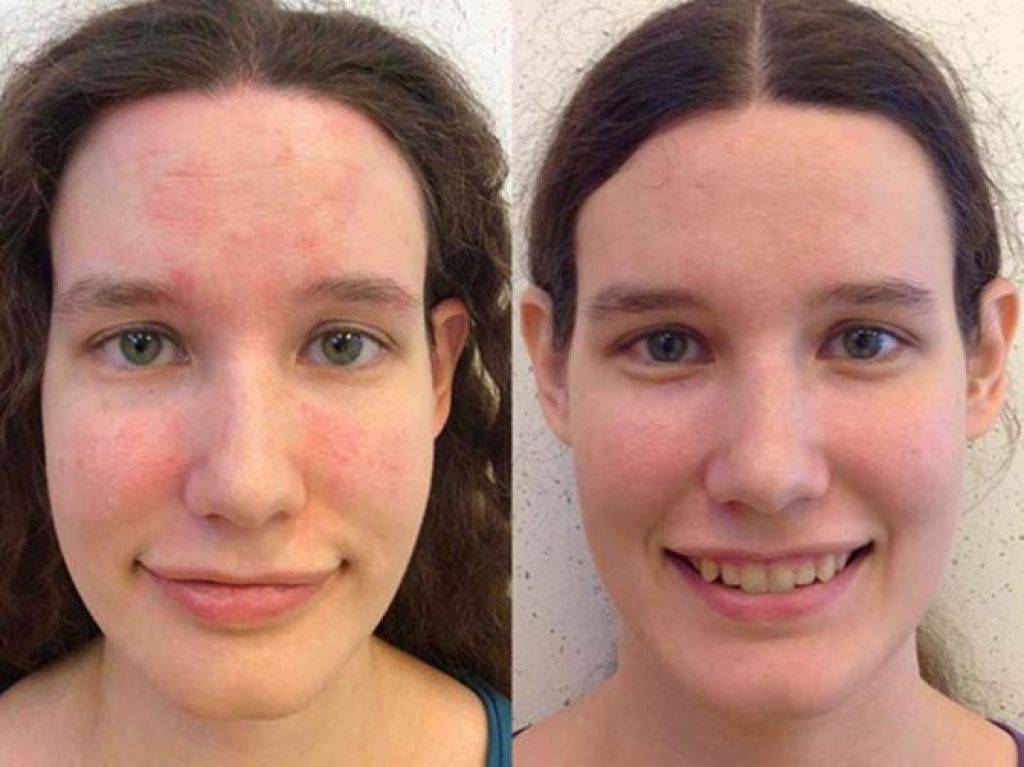
Основным итогом данного процесса является возвращение пациенту чистоты кожного покрова. С учетом симптомов и возможных раздражителей разрабатывается курс лечения. Обычно в этом случае терапевт придерживается правила «лестницы». Когда сначала назначаются легкий препарат, и только если он не дает должного эффекта, используют более серьезное лекарство.
Определение и устранение возбудителей недуга. Вместе с этим прописываются антигистаминные вещества, купирующие раздражение.
Использование точечных препаратов, оказывающих противовоспалительное действие (кремы или мази), с гормонами или без них
Такие средства следует выбирать с осторожностью, если дело касается грудничков, рекомендация доктора обязательна. Попытка действовать самостоятельно может закончиться весьма плачевно
Что также касается и сопутствующих лекарств от дисбактериоза, которые являются частью терапии.
В том случае если присутствуют инфекционные обострения, при лечении назначают противогрибковые, противовирусные или антибактериальные препараты.
Довольно часто пациенты с нейродермитом прибегают к народным средствам с использованием отрубей, ванны с крахмалом или хвоей. И хотя отрицать их смягчающий эффект на течение болезни не стоит, консультация с врачом все же необходима. Когда же нет возможности исключить общение с источником аллергии, например, если это связано с профессией, тогда подбирается соответствующая защита кожи:
- одежда;
- перчатки;
- крем с обволакивающим свойством.
Рекомендации по выбору мазей для борьбы с нейродермитом
Для лечения атопического дерматита советуют использовать средства с активными биологическими веществами и гормональные препараты. Их основным различием стали не только используемые материалы, но и уровень эффективности и безопасности. Ключевые требования к мази следующие:
- моментально устраняет зуд;
- не дает развиваться сильному воспалительному процессу;
- предотвращает сухость кожи;
- купирует болевые симптомы;
- ускоряет наступление ремиссии.
Негормональный крем имеет натуральный состав и подходит для повседневного использования. Он актуален даже для детской кожи. Учитывая все возможные критерии выбора, а также советы специалиста препараты делятся на следующие разновидности.
- Антисептического характера. Обладают обеззараживающим свойством и препятствуют проникновению микробов.
- С противовоспалительной функцией. Действие состава убирает сильный зуд и раздражение, купирует воспаления.
- Устраняющие сухость.
- Восстанавливающие. Они стимулируют восстановление и заживление дермы.
Однако и у него имеются такие недостатки, как:
- низкая эффективность, что может повлиять на длительность терапии;
- возможна аллергическая реакция;
- консистенция актуальна не при всех типах развития заболевания.
Плюсы и минусы гормональных мазей
При отсутствии нужного результата от использования негормональных препаратов, врачи обращаются к альтернативным средствам. Главным действием такого состава является восстановление баланса кортизона, из-за нехватки которого собственный иммунитет не справляется с воспалительными процессами. Основные недостатки подобных составов при терапии нейродермита.
- Результат сохраняется ненадолго, вызывая зависимость.
- Большое количество сторонних эффектов.
- Синдром отмены. В этом случае прерывать терапию нельзя, так как может привести к обратному результату.
Тем не менее, такие мази считаются лучшим вариантом лечения нейродермита. Для них характерно быстрое избавление от неприятной симптоматики, что значительно ускоряет процесс лечения. Однако часто одновременно с использованием различных кремов и гелей для заботы о коже назначается стандартная медикаментозная терапия:
- антиаллергенные;
- препараты для детоксикации;
- средства, блокирующие воспалительные процессы;
- купирующие сильное раздражение – антигистаминные, некоторые транквилизаторы, в том числе снотворные и успокоительные препараты.
Получить правильное назначение и составить курс терапии должен лечащий врач, с учетом особенности клинической картины, симптоматики и возможных патологий, а также количество лет и род занятий.
Симптомы и диагностика
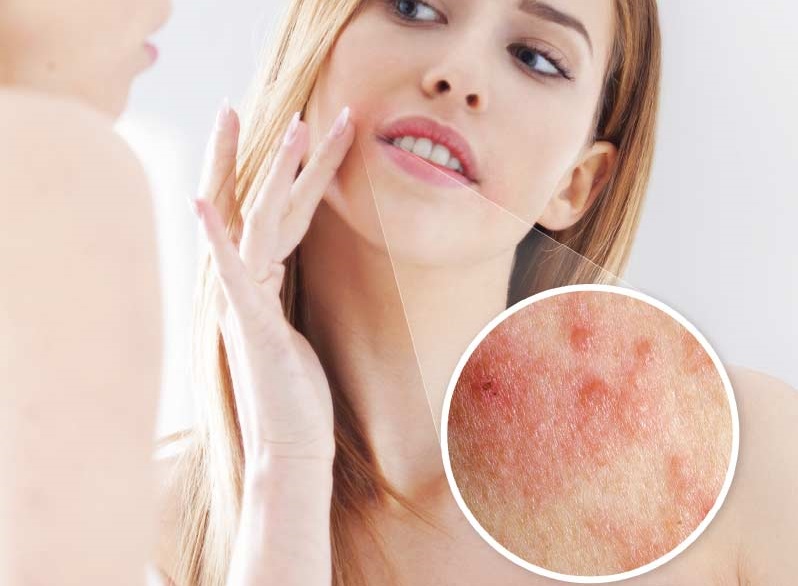
Проявление нейродермита происходит постепенно. Сначала высыпания появляются на шее, лице, распространяясь на места сгибов кожи. При осложнении заболевания сыпь покрывает все участки тела. Сопровождается симптоматика нейродермита общей вялостью организма, быстрой утомляемостью, снижением артериального давления и отсутствием аппетита.
Основными симптомами нейродермита являются следующие состояния:
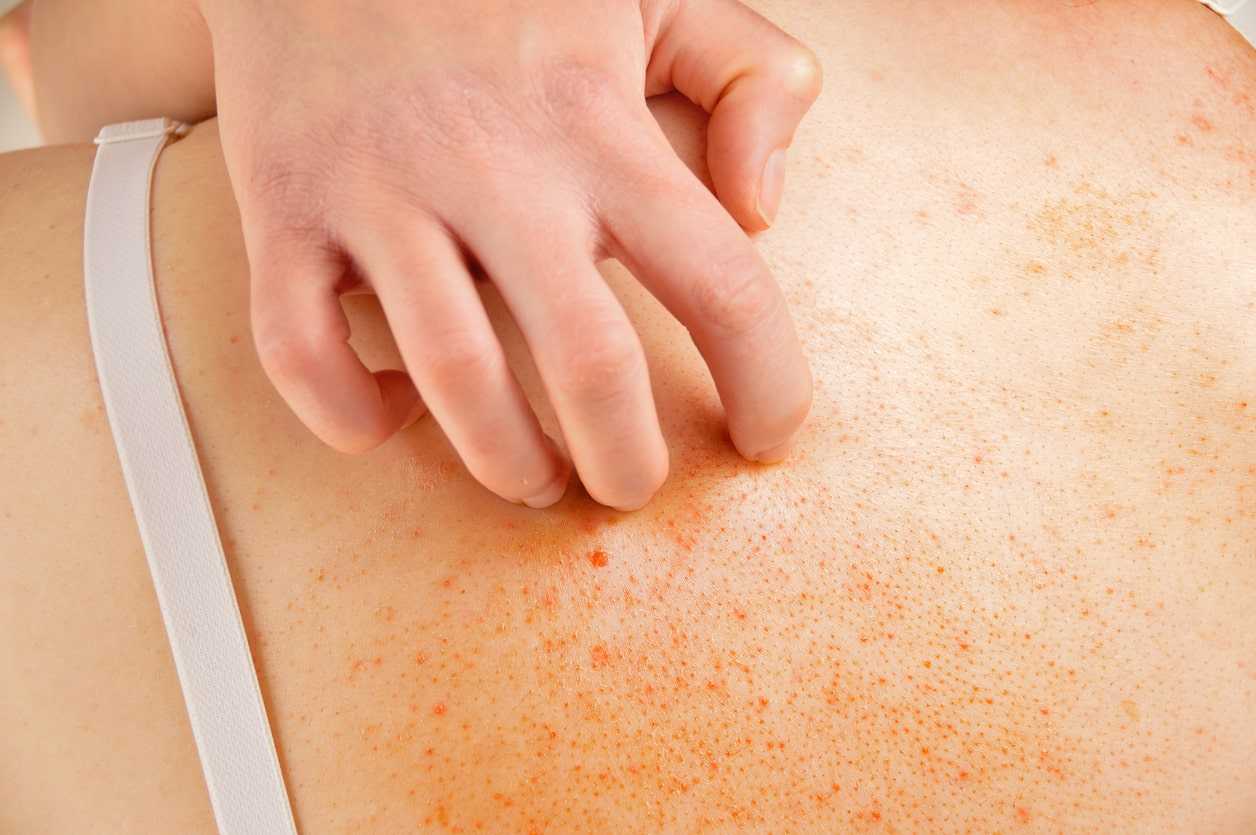
- сильный кожный зуд (в ночное время симптом становится особенно болезненным);
- высыпания сопровождаются шелушением кожных покровов;
- очаг поражения состоит из трех зон (усиленный рисунок в центре поражения, сменяемый блестящими папулами, и окантовка в виде пигментации);
- первые признаки нейродермита проявляются на шее, лице и местах сгибов кожных покровов;
- высыпания могут проявляться в виде пузырьков, наполненных жидкостью.
Диагностировать нейродермит в большинстве случаев удается по характерным внешним признакам заболевания. Для уточнения диагноза врач может назначить дополнительные обследования. Пациенту необходим будет пройти иммунограмму, сдать общие анализы крови и мочи, посев и проконсультироваться с аллергологом. Дополнительно могут быть назначены осмотры у профильных специалистов.
Виды нейродермита:
- гипертрофический тип (заболевание поражает паховую область);
- диффузный тип (симптомы нейродермита появляются на лице, шее и местах сгибов);
- фолликулярный тип (атопический дерматит поражает только волосяной покров);
- ограниченный тип (заболевание поражает конкретные участки кожи и имеет ярко выраженные границы);
- псориазиформный тип (сыпь возникает на голове и лице, на пораженных участках эпидермиса появляются характерные чешуйки);
- линейный тип (сыпь появляется исключительно на кожных покровах конечностей).
Симптомы диффузного нейродермита
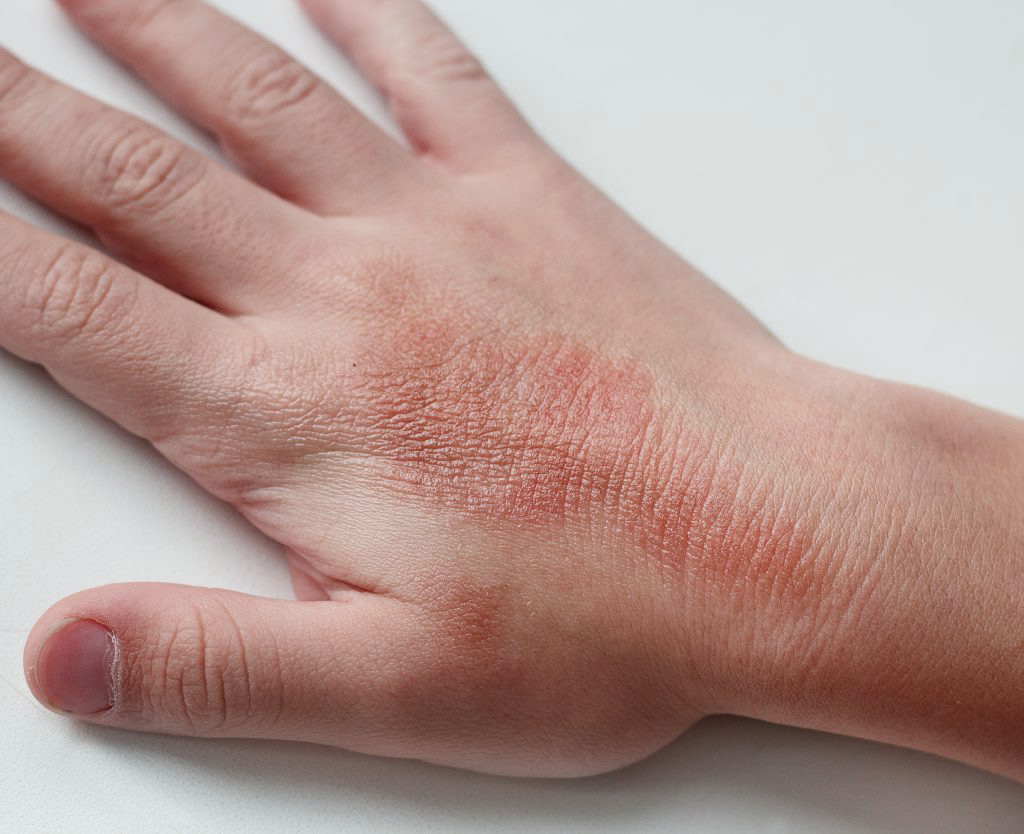
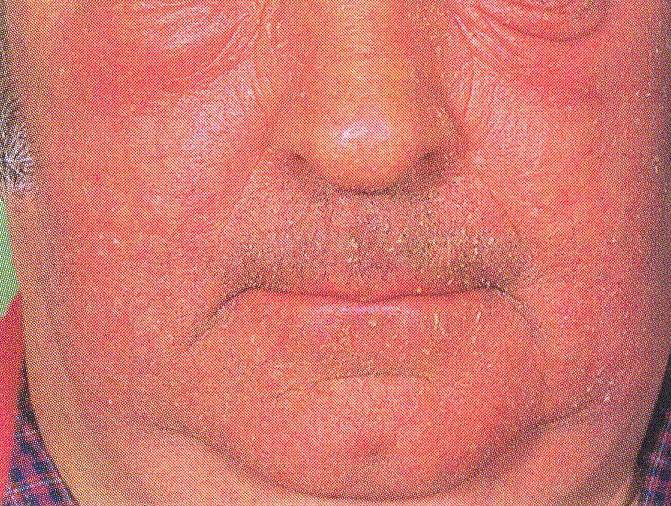
На фоне интенсивного, выраженного кожного зуда на поверхности кожи возникает покраснение и сыпь, обычно пятнисто- папулезная. Для диффузного нейродермита при длительном течении также характерно явление лихенификации — утолщения кожи. Она становится уплотненной, жесткой и сухой, на поверхности кожи появляются бороздки и отрубевидные чешуйки, а рисунок становится более глубоким и выраженным. Возникает гиперпигментация кожного покрова: на его поверхности образуются красные, а затем темные пятна, площадь которых может постепенно увеличиваться. При развитии лихенификации границы отдельных элементов сыпи могут быть нечеткими. В той области, где располагается основной очаг воспаления, сыпь бывает особенно частой и плотной; на более отдаленных участках папулы могут располагаться отдельно или небольшими группами.

Первые очаги воспаления обычно располагаются на шее, груди или в верхней части туловища, в области коленных и локтевых сгибов, на бедрах, половых органах, в промежности. Процесс быстро распространяется, затрагивая все новые участки кожи.
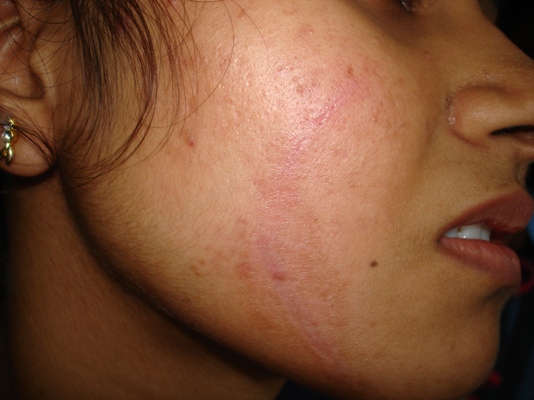
Постоянный кожный зуд доставляет сильный дискомфорт пациентам; они часто расчесывают зудящую кожу, из-за чего на ее поверхности появляются царапины и расчесы. Часто они бывают довольно глубокими. Повреждение кожного покрова на фоне ослабления защитных сил организма может привести к присоединению вторичной инфекции — грибковой или бактериальной. В этом случае симптоматика заболевания изменяется: в зависимости от типа инфекции у пациентов может наблюдаться пиодермия (гнойное поражение кожи), образование желтоватых или сероватых чешуек, струпьев на поверхности кожи, экзематизация. На странице представлены фото симптомов диффузного нейродермита, которые демонстрируют различные стадии развития заболевания.
Вследствие неврологической природы заболевания и выраженного физического дискомфорта нейродермит часто сопровождается такими симптомами как раздражительность, бессонница, депрессия или апатия, вялость и быстрая утомляемость. У пациентов нередко происходит нарушение сосудистых рефлексов- дермографизм (изменение окраски кожи).
Для диффузного нейродермита характерно длительное течение. Зачастую болезнь впервые манифестирует в раннем, детском возрасте, обостряется в пубертатный период. Рецидивы в возрасте 20-30 лет возникают реже. Однако бывают случаи, когда диффузный нейродермит развивается во взрослом возрасте и переходит в хроническую форму. У пожилых людей диффузный нейродермит обычно приводит к выраженной лихенификации кожного покрова на большой площади.
В очень редких случаях нейродермит может осложниться развитием катаракты. Такое течение характерно для синдрома Андогского — одной из разновидностей диффузного нейродермита.