Носить ли контактные линзы при блефарите?
Проблема блефарита не только эстетическая. При таком заболевании затрагиваются процессы, влияющие на здоровье глаз человека. Так, при мейбомиевом блефарите сальные железы, вырабатывающие секрет, который входит в состав слезной жидкости, закупориваются. Поэтому при появлении нарушений со стороны работы мейбомиевых желез меняется и состав слез, в котором отмечается недостаток липидного слоя. Это значит, что ношение контактных линз не только будет не комфортным, но и может стать причиной новых осложнений.
Липидный слой предотвращает испарение воды с поверхности глаз, а если жирного секрета будет мало, то усилится дискомфорт от ощущения сухости глаз.

Контактные линзы не смогут легко скользить по поверхности роговицы, натрут глаза и воспаление усилится. Такие симптомы, как сухость глаз, жжение, отек век, проявляются при разных видах блефарита, поэтому на время лечения от контактной коррекции зрения и использования декоративной косметики нужно отказаться.
Причины отеков под правым или левым глазом
В отличие от опуханий глаза. вызванных системными заболеваниями, такими как болезни почек, которые являются двухсторонними, эти вызываются локальными причинами. Наиболее часто встречающимися среди них являются:
- Укус насекомого. Вследствие укуса насекомые, такие как осы, пчелы, шершни, комары и другие, выделяют яд, или как в случае с комарами — вещества, препятствующие сворачиванию крови (они называются антикоагулянтами). Причиной отека под правым или левым глазом в этом случае является аллергическая реакция на эти вещества. Обычно она не требует специального устранения и проходит быстро.
- В случае удара отек возникает по причине подкожного кровоизлияния и повреждения тканей. Если удар пришелся на среднюю линию лица и выше, то отек чаще всего имеет односторонний характер. Для травм ниже этой линии более характерен двухсторонний отек.
- Воспаление конъюнктивы, или конъюнктивит, также является одной из частых причин отека под правым или левым глазом. При этом консультация врача необходима. Помочь до посещения врача может применение специального глазного антисептика.
- Кроме конъюнктивита, отеки могут вызывать и другие заболевания глаз. Иногда они предшествуют ячменю или флегмоне.
- Отеки, вызванные попаданием аллергена на слизистую оболочку глаза, могут выражаться как в отечности верхнего, так и нижнего века. Помимо этого, наблюдаются такие симптомы, как чихание, покраснение, боль в глазах, отечность слизистой оболочки носа, зуд, повышенное слезотечение, ринит. Рекомендуется посещение терапевта или врача-аллерголога для выявления причины отека и назначения антигистаминных препаратов.
- Еще одной причиной такого симптома могут стать воспаления лицевых нервов. Они обычно сопровождаются и другими неврологическими симптомами: болями в голове, спине, шее. В этом случае стоит обратиться к врачу-неврологу.
Как лечить отек век Квинке?
В зависимости от того, чем был вызван ангионевротический отек век, терапия может значительно отличаться. Например, при аллергической реакции прежде всего блокируют введение аллергена в организм. Если аллергия в области век была вызвана инъекциями лекарственных препаратов или укусом какого-либо насекомого, то к нему прикладывается лед или грелка с холодной водой. Если место позволяет наложить жгут, то его накладывают чуть выше места укуса/инъекции.
При пищевой аллергии внутрь назначают солевое слабительное и энтеросорбенты, а также очистительную клизму и промывание желудка. Это позволяет предотвратить дальнейшее развитие признаков аллергической реакции, спровоцировавших отек, и заметно ослабить тяжесть симптомов.
Затем проводят противоаллергенную терапию. Она осуществляется посредством антигистаминных средств и глюкокортикостероидов («Преднизолон»). Эти медикаменты играют ключевую роль в лечении ангионевротического отека век.
Стоит обратить внимание и на симптомы со стороны других органов и систем. Постепенно нарастающий отек гортани свидетельствует о том, нуждается ли пациент в срочной интенсивной терапии или реанимации
В такой ситуации оказание правильной доврачебной и медицинской помощи может спасти человеку жизнь.
Можно ли вылечить гнойник в домашних условиях
Пациенты с острыми состояниями принимаются в стоматологии без очереди. Поэтому при ухудшении самочувствия не стоит откладывать визит.
Первый вопрос, который возникает у больного: почему появляется гной в десне и чем лечить патологию? Причина возникновения инфильтрата заключается в ослабленном иммунитете и несоблюдении мероприятий по уходу за зубами. При первых симптомах воспаления следует сразу обратиться к дантисту. Самостоятельное вскрытие флюсового новообразования грозит присоединением вторичной инфекции.
Категорически запрещено греть воспаленный участок. Тепло активирует гнойно-некротические процессы и ускоряет распространение инфекционных агентов.
Своевременная санация воспалительного очага в условиях клиники предотвращает осложнения.
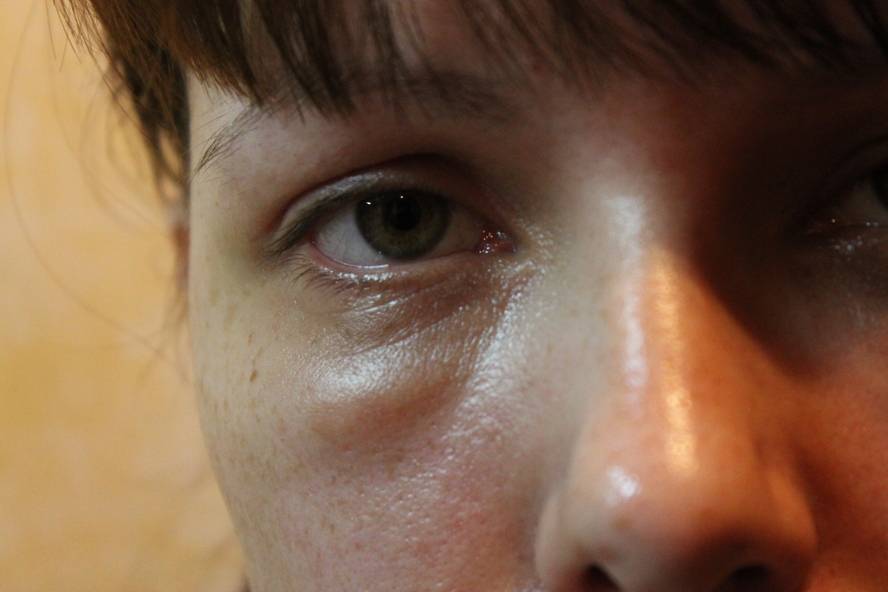
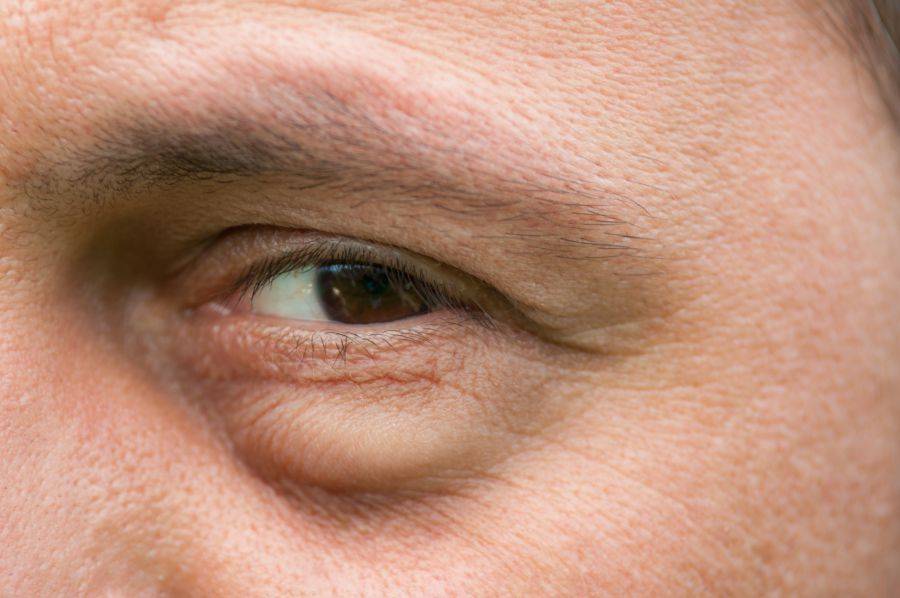
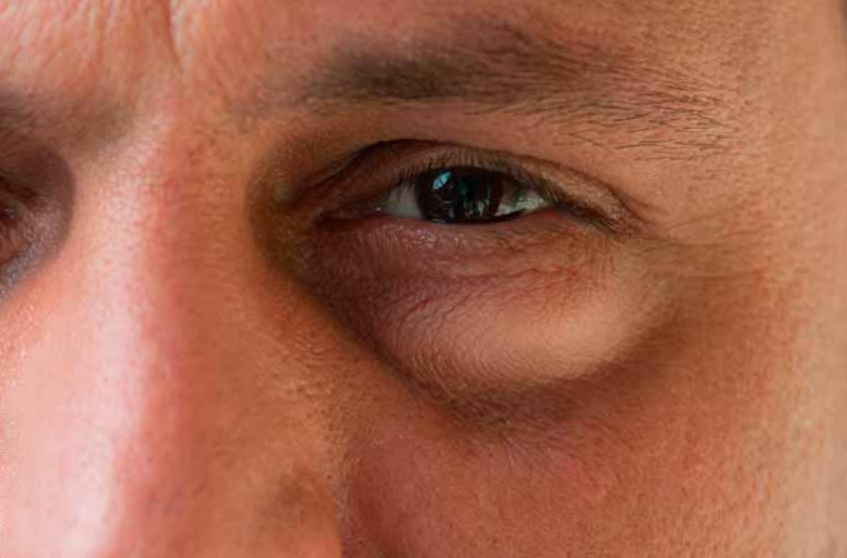
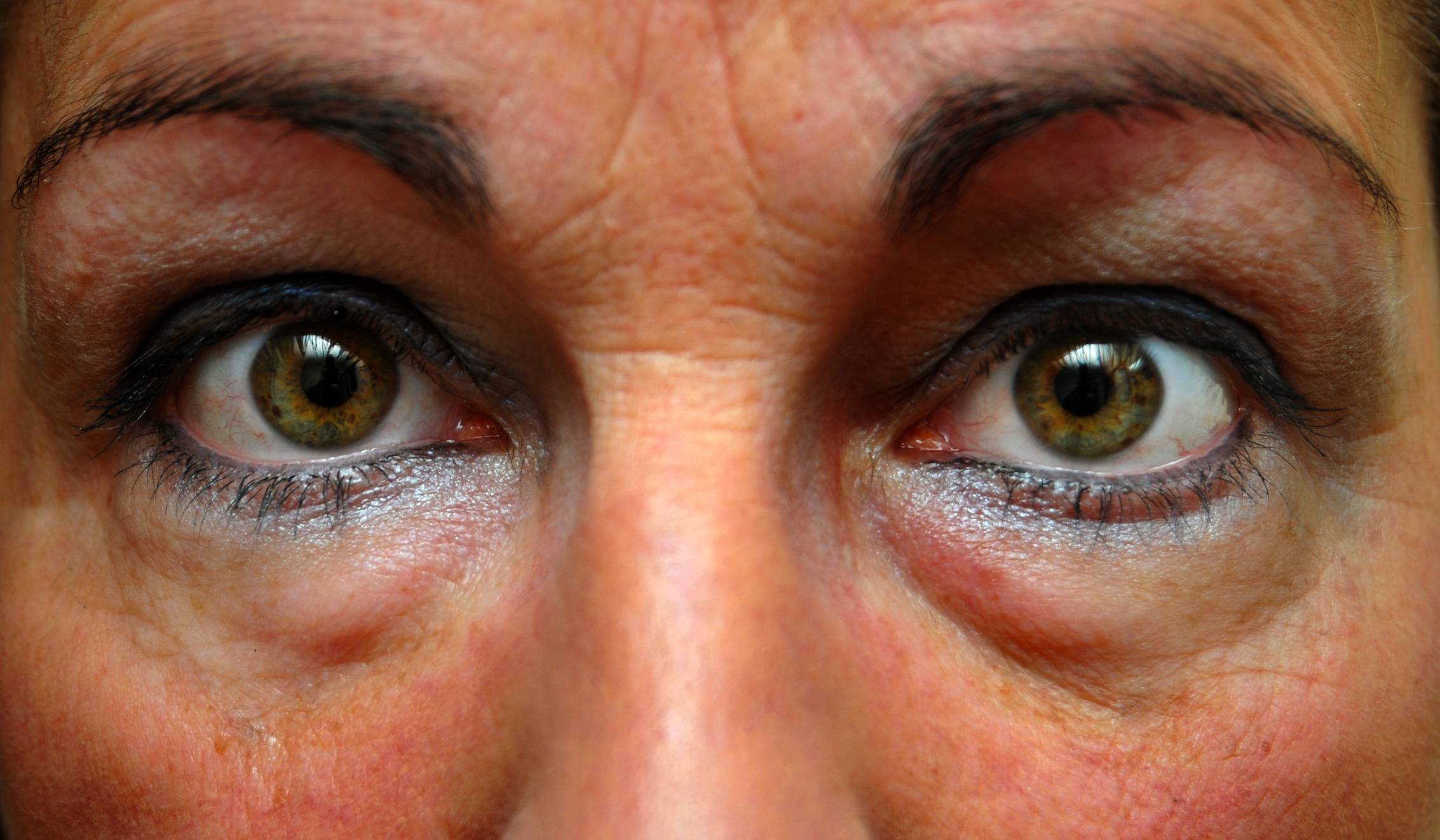
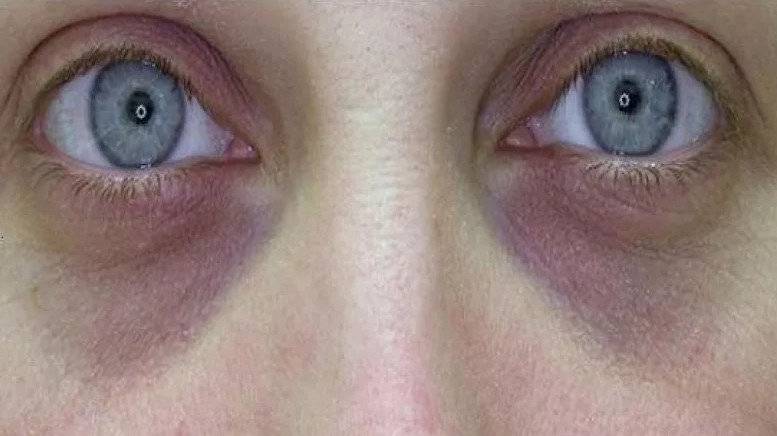
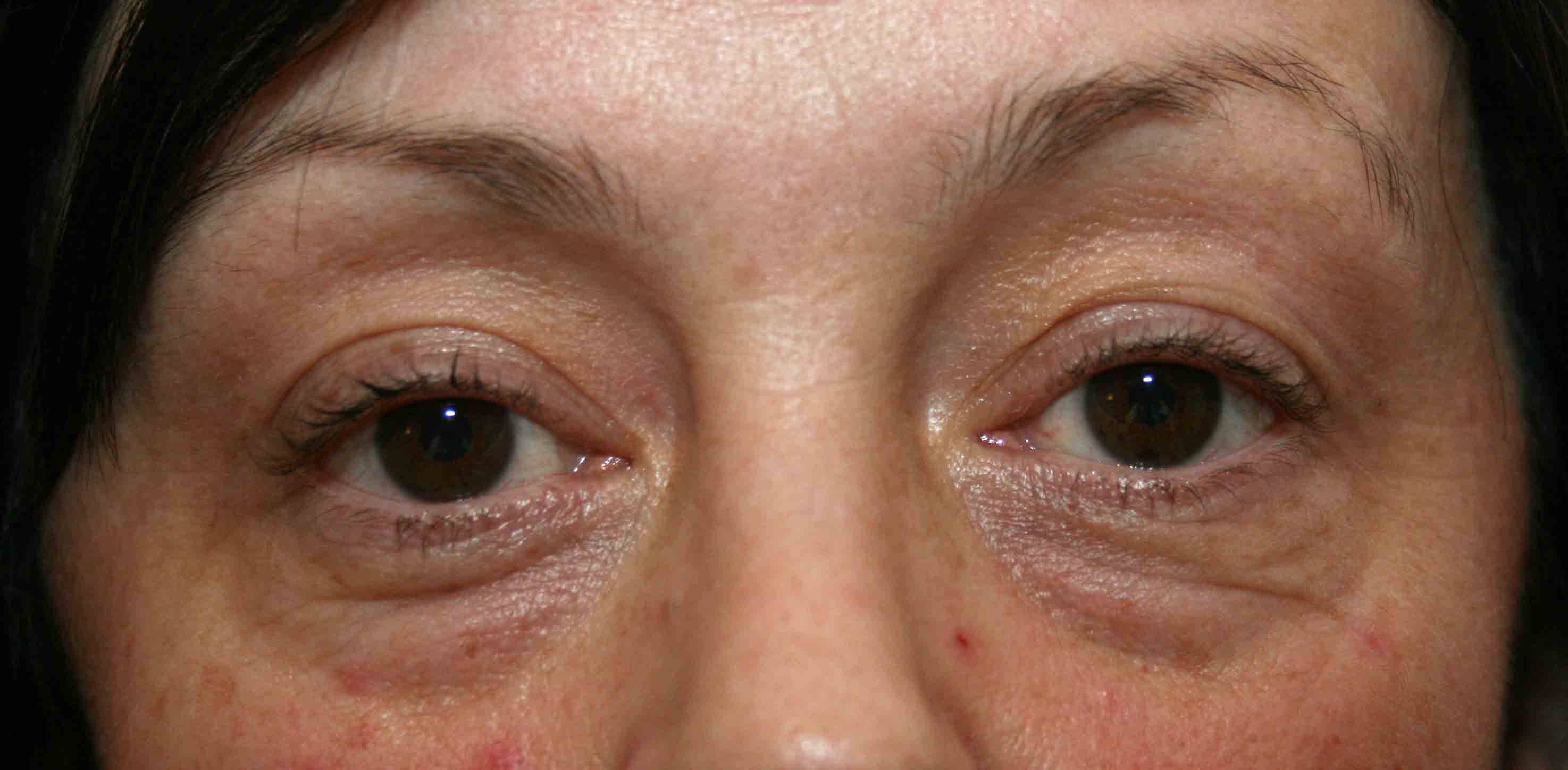
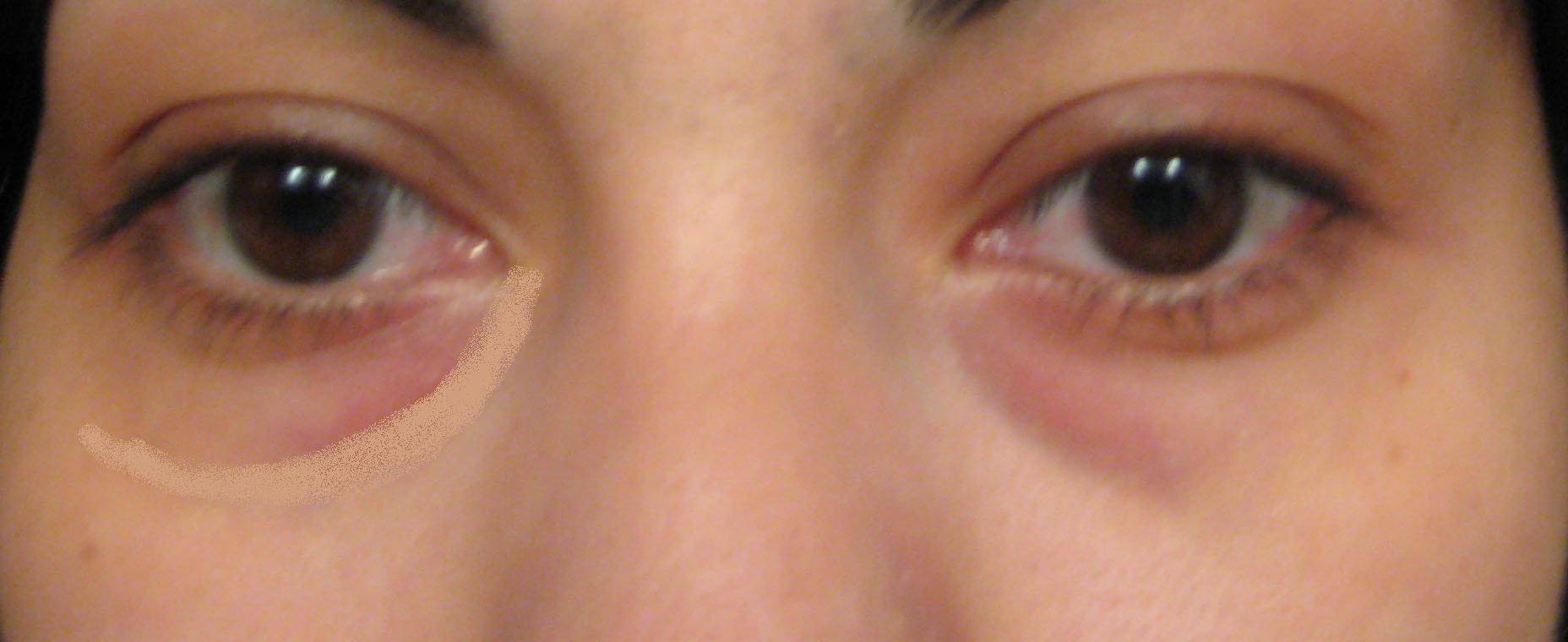
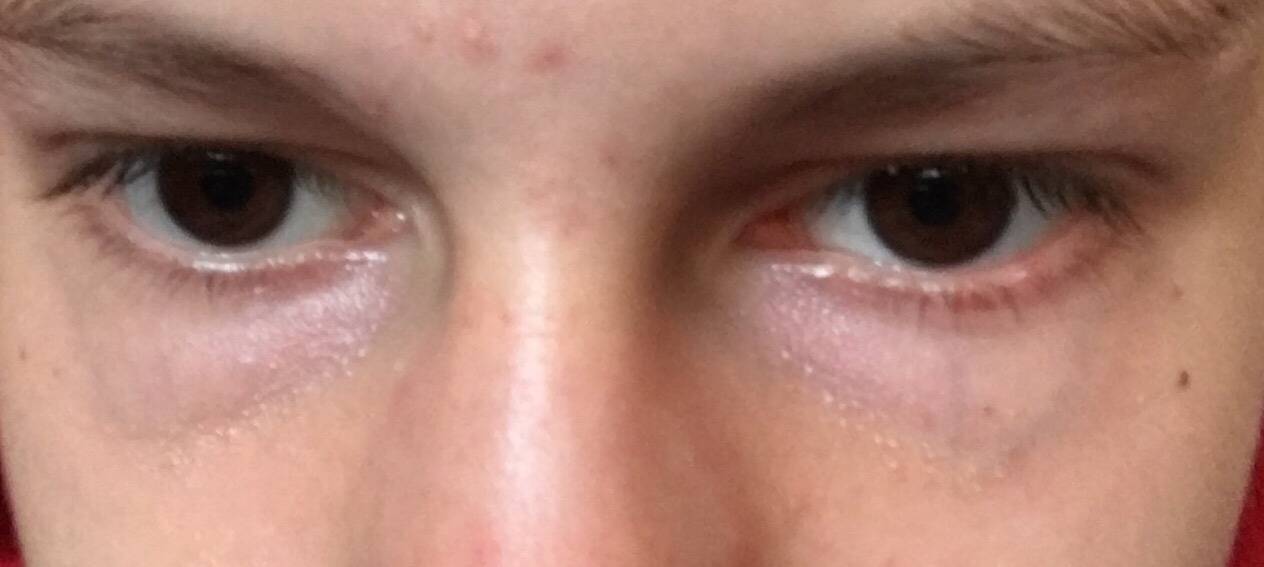
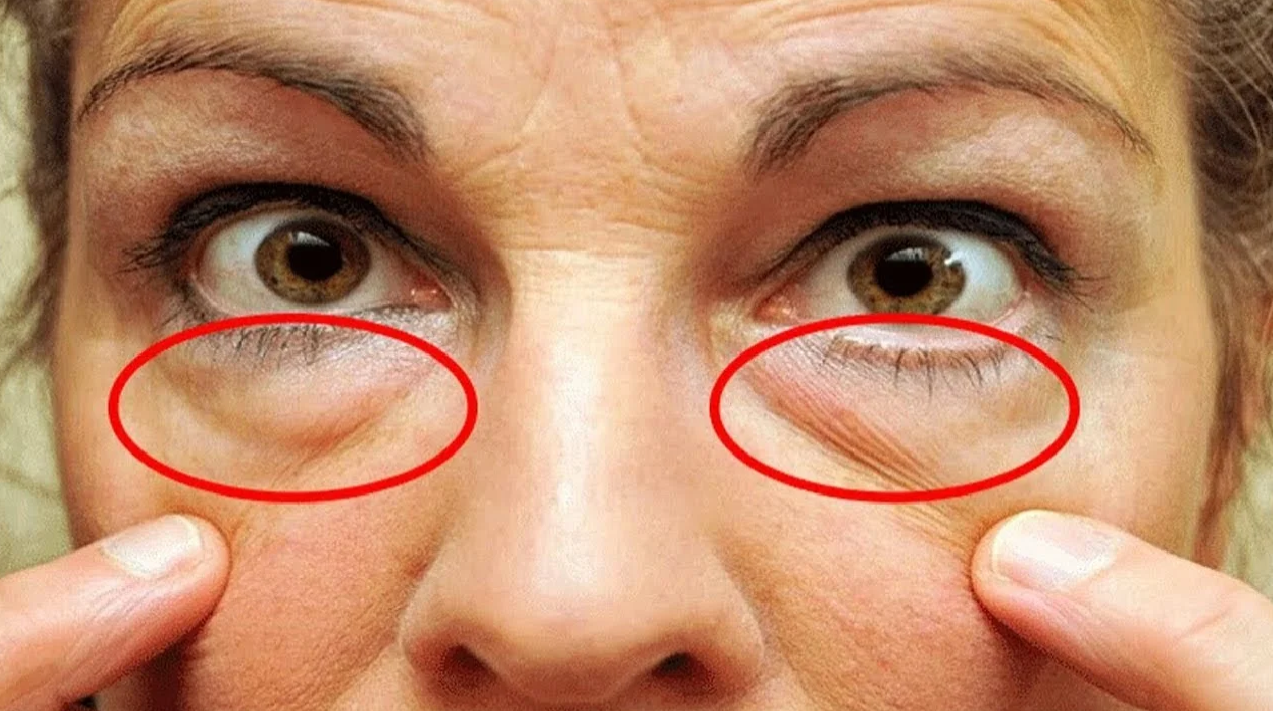
Мешки под глазами: симптомы дефекта
Насторожить должны: изменение текстуры кожи, которая становится тусклой, вялой, а в ряде случаев приобретает «пергаментный» вид, а также изменение цвета кожных покровов в периорбитальной зоне – вокруг глаз появляются «круги», имеющие фиолетовый, синий или желтый оттенок. Специалисты называют синяки одним из основных признаков развития грыжевых мешков под глазами, их появление часто сопровождается головной болью, проблемами с дыханием и неприятными ощущениями в области позвоночника. Нужно знать, что если припухлость нижнего века появляется утром и быстро проходит, то, скорее всего, имеют место отечные мешки под глазами (явление не такое уж безобидное и зачастую свидетельствует о патологиях почек). Если же мешки «прописались» под глазами и постепенно увеличиваются в размерах, то налицо развитие жировых мешков (грыж), избавиться от которых можно лишь с помощью пластической хирургии.
Косметологическая группа причин
Скопление жидкости в коже век может быть вызвано длительной работой за компьютером, долгим вождением автомобиля или если для освещения помещения используются люминесцентные лампы.
В этих случаях мышцы глаз постоянно напряжены, что значительно ухудшает кровоток. Кожа активно пропитывается жидкостью, которую берет из застоявшейся в сосудах крови, вызывая отек.
Для того чтобы быстро снять отек. необходимо сделать охлаждающий компресс либо приложить ватные тампоны, смоченные в молоке.
Также необходимо знать, что подобный эффект может вызвать жирный косметологический крем, тональная основа, агрессивные средства для снятия макияжа, корректирующие препараты, потому необходимо очень тщательно выбирать косметику, которую вы наносите на область век.
Отек периорбитальной клетчаки. С такой проблемой сталкивался хоть раз в жизни каждый человек. Если у вас была веселая бессонная ночь либо, наоборот, вы длительное время плакали, происходить дополнительный прилив крови в область слезной железы.
Возрастное выпячивание периорбитальной клетчаки. К сожалению, с годами наша кожа становиться менее эластичной и может возникнуть провисание жировой ткани.
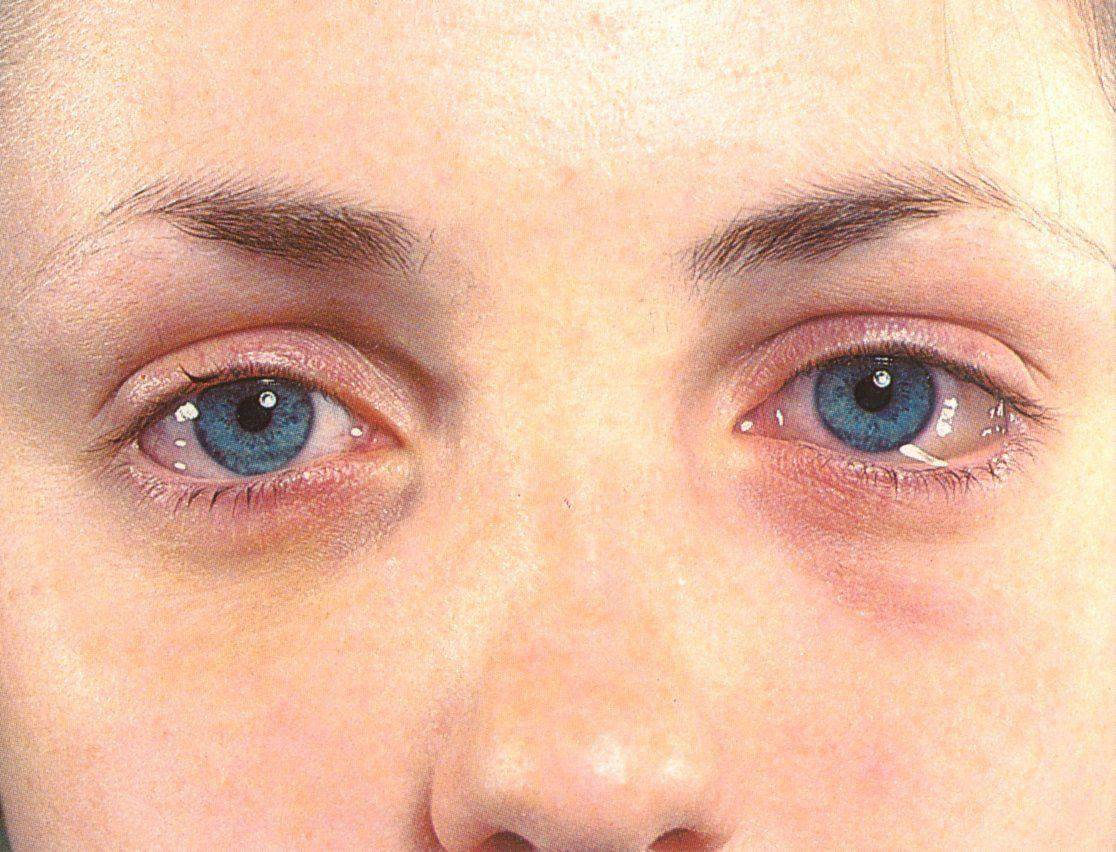
Может ли отек быть симптомом аллергии?
Аллергическая реакция – одна из частых причин появления припухлости. Это происходит потому, что тучные клетки выделяют биологически активные белки для нейтрализации аллергенов. Но при соединении с раздражителями они вызывают реакцию, которая похожа на воспаление. Отсюда отеки, покраснение век. Среди офтальмологических причин отечности век наиболее частыми считаются:
- глаукома;
- конъюнктивит;
- периорбитальный целлюлит;
- опухоли век;
- травмы;
- укусы насекомых;
- термические, химические ожоги.
Нередко появление отечности является реакцией организма на дым, пыль и другие раздражители из внешней среды.
Устранение проблемы при помощи косметики
Вопрос «как убрать черные круги под глазами?» задавала себе хоть раз в жизни каждая женщина. После стрессов, бессонных ночей или просто в силу возраста «синяки» становятся заметнее, а выглядеть красиво хочется всегда. Замаскировать погрешность во внешности поможет декоративная косметика.
Предлагаем примерную схему действий:
Шаг 1. Очищаем кожу тоником.
Шаг 2. Наносим на проблемную зону оранжевый консилер. Он скроет синеву кожи (к слову, зеленый скрывает покраснения, фиолетовый нейтрализует желтизну). Растушевать.
ВНИМАНИЕ: Очень распространенная ошибка – замаскировывать синяки под глазами более светлым оттенком консилера, чем ваша кожа. Шаг 3
Наносим на кожу тональный крем на 1-2 оттенка темнее, чем ваша кожа
Важно не переусердствовать, иначе получится маска, а не лицо. Визажисты рекомендуют использовать BB-крем
Он увлажняет, защищает от солнца (так как содержит SPF-фактор) и даже содержит гиалуроновую кислоту. Такой крем не навредит коже, а наоборот, будет помогать ей.
Шаг 3. Наносим на кожу тональный крем на 1-2 оттенка темнее, чем ваша кожа
Важно не переусердствовать, иначе получится маска, а не лицо. Визажисты рекомендуют использовать BB-крем
Он увлажняет, защищает от солнца (так как содержит SPF-фактор) и даже содержит гиалуроновую кислоту. Такой крем не навредит коже, а наоборот, будет помогать ей.
Шаг 4. Слегка припудриваем зону вокруг глаз, чтобы закрепить консилер, потому что в течение дня он может скатываться.
Таким образом, всего за 5-10 минут можно преобразить свое лицо и забыть о проблеме кругов под глазами на целый день.
Почему возникает отек век Квинке?
Список возможных причин ангионевротического отека век:
- Применение сильно раздражающих лекарственных препаратов — часто отек век становится осложнением общей антибиотикотерапии в сочетании с другими медикаментами.
- Пищевые аллергены — отек Квинке возникает при индивидуальной непереносимости каких-либо продуктов.
- Цветение растений — ангионевротический отек век может вызываться попаданием на слизистую оболочку глаз пыльцы.
- Некоторые ядовитые и неядовитые насекомые — укусы пчел, ос, шмелей и даже комаров, переносящих множество инфекций, могут провоцировать образование отека век Квинке.
- Алкоголь — алкогольное отравление или непереносимость отдельных составляющих напитка (например, винограда или злаковых) способствует возникновению ангионевротического отека век и крапивницы.
- Кишечно-паразитарные и грибковые заболевания также могут стать причиной отека век.
- Наследственность и системные аутоиммунные патологии (системная красная волчанка, ревматоидный артрит, синдром Съегрена).
- Плохие условия труда и неравномерные физические нагрузки.
- Избыточное ультрафиолетовое излучение, воздействующее на слизистую оболочку глаз и особенно век, ожоги либо обморожения.

Перечень всевозможных причин появления ангионевротического отека век показывает, что они непредсказуемы и сильно варьируются между собой, чем значительно затрудняют диагностику патологии и определение формы каждого конкретного клинического случая.
Опухло веко у ребенка. Ключевые причины
Окулисты говорят, что причины отека века могут быть различные по своей природе. И отеку подвержено как нижнее веко, так и верхнее. Расскажем об общих причинах отека глаз у ребенка. Во-первых, следует отметить наличие аллергической реакции. Помимо того глаз может покраснеть и начать чесаться. Из-за этого ребенок активнее начинает тереть глаза, тем самым увеличивая отек. Аллергия может быть вызвана пищевым компонентом, цветением, контактом с синтетическими предметами и так далее. Инфекционные заболевания также относятся к числу раздражающих веко глаза у ребенка факторов. При данном типе патологии могут быть поражены сразу оба глаза. Почему происходит воспалительный процесс? Из-за скопившейся слизи в носослезных каналах, которая может перейти на глаза, вызывая отек век. Также среди симптомов выделяют: покраснение и активное слезоотделение. Внутренние болезни, по мнению специалистов, являются не менее распространенными причинами появления отека века. Например, неполадки в работе сердечно-сосудистой системы или почек.
Стоит отметить, что при болезни последних верхняя часть века отекает, а веко нижнее приобретает коричневатый оттенок. Также ребенок может жаловаться на боль в пояснице, иметь проблемы с мочеиспусканием. К сожалению, на ранних стадиях выявить проблему достаточно сложно, но если вы заметили темные круги под глазами и припухлость век у своего ребенка, — следует незамедлительно обращаться к специалисту. Среди офтальмологических проблем, которые могут спровоцировать отек века у ребенка, следует выделить: ячмень, конъюнктивит, халязион и блефарит. Ячмень и конъюнктивит относятся, пожалуй, к самым часто встречающимся и считаются инфекционными заболеваниями. Основной симптом, помимо уже перечисленных, — это сужение глаз. Нередко ячмень сопровождается повышением температуры у ребенка.
Чаще из-за несоблюдений правил гигиены или ввиду неаккуратности, ребенку в глаза может попасть инородное тело, которое и станет причиной отека век. В таком случае дети обычно начинают чесать глаза, которые, ко всему прочему, начинают болеть. Родителю необходимо осмотреть веко и удалить инородное тело. Отек, зуд и краснота тут же сойдут на нет. К этому же разряду провоцирующих отек века у ребенка факторов относятся и укусы насекомых. Несмотря на то, что укус может быть с одной стороны, отеку подвергается все веко. Понять, с чем Вы имеете дело, в таком случае просто: достаточно осмотреть глаз и найти красную точку (место укуса).

Отдельное внимание стоит уделить детям до года. У них отек века может быть причиной прорезывания зубов
Дело все в том, что именно в этот период, иммунитет ослабевает, появляются недосыпы, которые и провоцируют отек нижнего века у ребенка. Также нельзя не сказать о ряде причин, которые не являются заболеваниями и не требуют врачебного вмешательства, а возникают из-за неправильного распорядка дня. Речь идёт о переутомлениях, чрезмерном питье на ночь, недосыпах, авитаминозе и даже ношении синтетических вещей.
Лечение макулярного отека глаза
Лечится отек несколькими способами — лекарствами, лазером, оперативно. В первую очередь необходимо стабилизировать зрительные функции. Для этого нужно устранить проницаемость сосудов. Алгоритм лечения зависит от формы отека, его причин и стадии. На раннем этапе назначаются глазные капли, таблетки, инъекции внутривенно и внутримышечно. Применяются следующие виды препаратов:
противовоспалительные;
диуретики;
лекарственные средства, улучшающие микроциркуляцию.
Отек, спровоцированный хроническим заболеванием, лечится путем устранения основной болезни. При тяжелом протекании патологического процесса назначаются интравитреальные инъекции. Они обеспечивают мощный терапевтический эффект. Препарат вводится непосредственно в глаз максимально близко к центральной зоне сетчатой оболочки. Процедура проводится офтальмохирургом, так так требует от врача хорошей подготовки и большого опыта. Укол делается после закапывания анестезирующих капель. Как правило, вводятся кортикостероиды, обладающие сильным противовоспалительным действием. Также используются антиангиогенные препараты. Они предназначены для того, чтобы не допустить разрастания новых сосудов в области поражения сетчатки отеком.
Дистрофический макулярный отек
Эта форма симптома развивается при возрастных изменениях в человеческом организме после 40 лет. Зачастую дистрофический отек выявляется у женщин. Причинами развития отечности становятся:
генетическая предрасположенность;
тонкие сосудистые стенки;
ожирение;
вредные привычки;
травмы глаз;
дефицит витаминов и минералов;
плохая экология.
Для дистрофического макулярного отека характерны такие признаки, как нарушение цветовосприятия и изменение очертаний предметов. Также больные отмечают, что им становится сложнее читать. Этот патологический процесс достаточно опасный. На конечной стадии отека сетчатки глаза лечение не приносит положительных результатов.
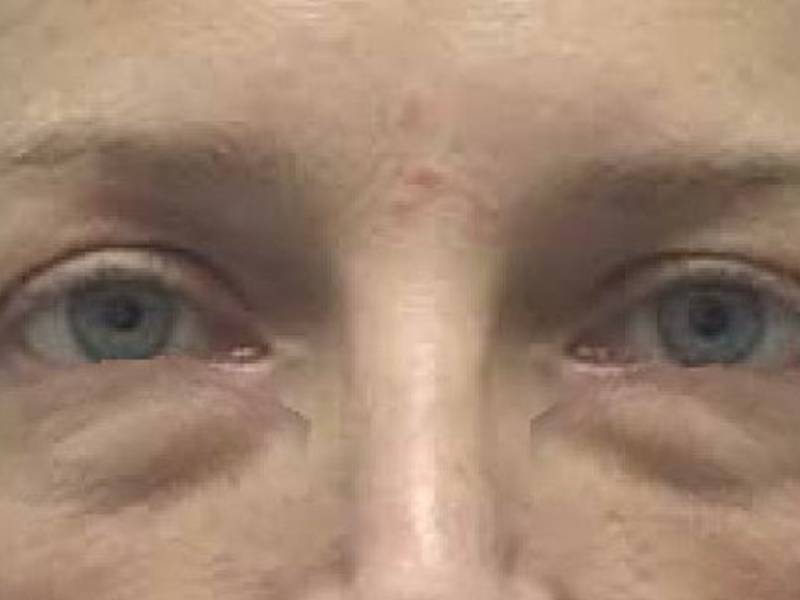
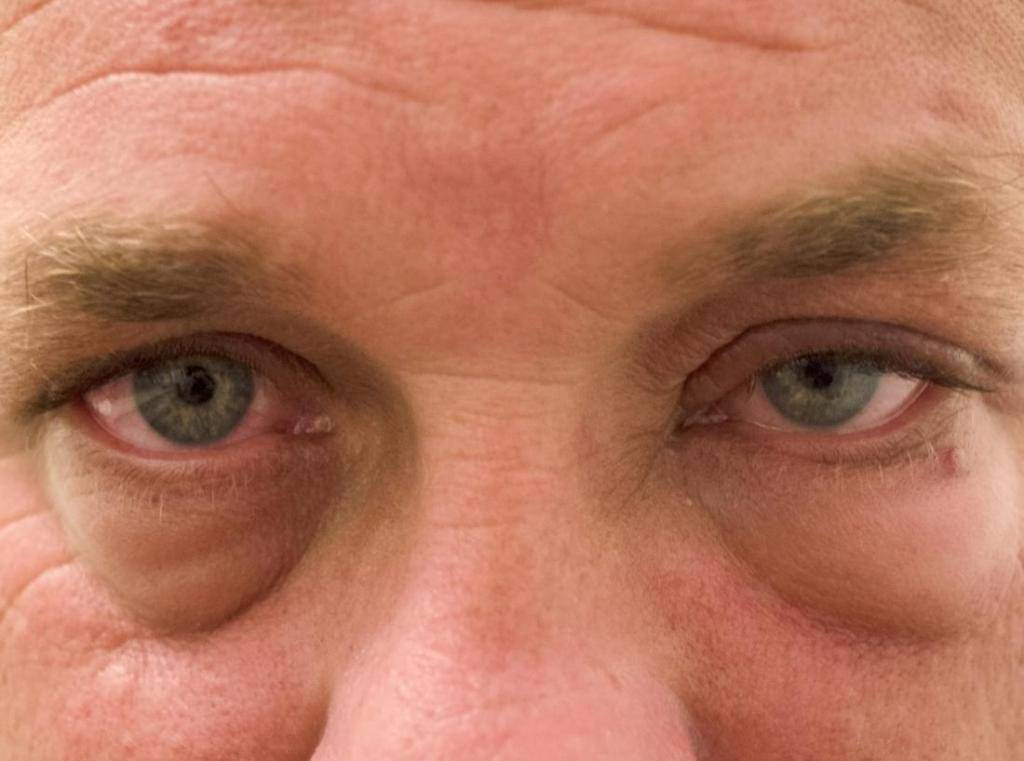
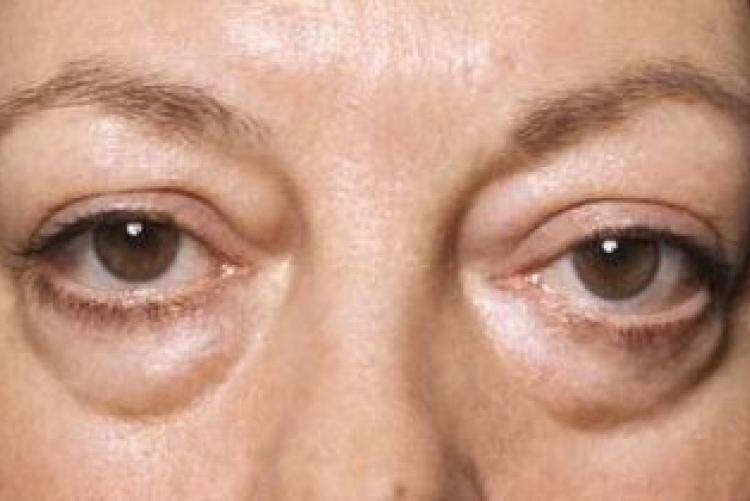
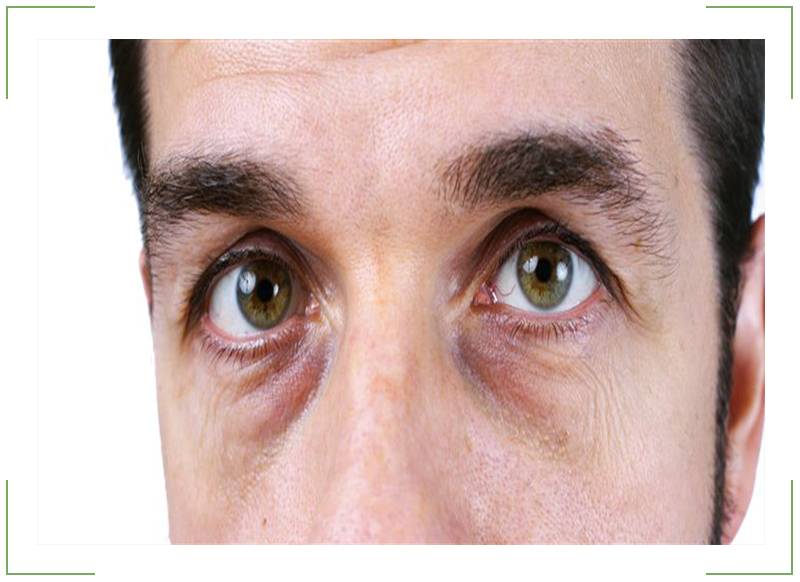
Виды мешков под глазами
Описание проблемы
На что обратить внимание
Синие мешки под глазами
бывают при травме глаза, но иногда могут свидетельствовать и о заболеваниях сердца;
Черные мешки под глазами
это сигнал организма о необходимости отдыха, в том числе и от компьютера;
Желтые мешки под глазами
характерны для людей с проблемами печени;
Белые мешки под глазами
указывают на проблемы кровообращения и анемию, но чаще белизна кожи век обусловлена отсутствием красящих пигментов (витилиго);
Красные мешки под глазами
сопутствуют инфекционно-воспалительным и инфекционным заболеваниям, а также аллергии; сопровождаются зудом и раздражением;
Фиолетовые мешки под глазами
часто возникают при истощении, особенно если в рационе человека не хватает витаминов и микроэлементов;
Внимание! Иногда мешок появляется лишь под одним глазом – это может свидетельствовать о развитии право- или левостороннего гайморита.
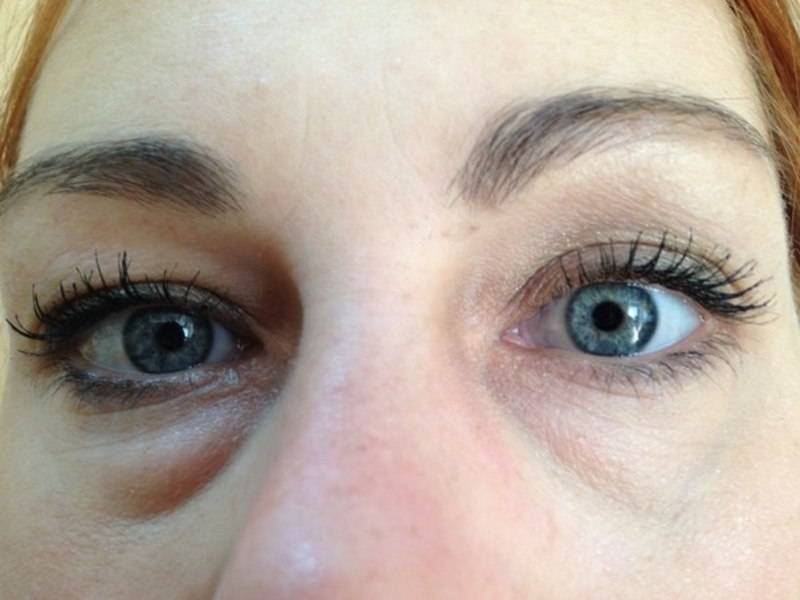
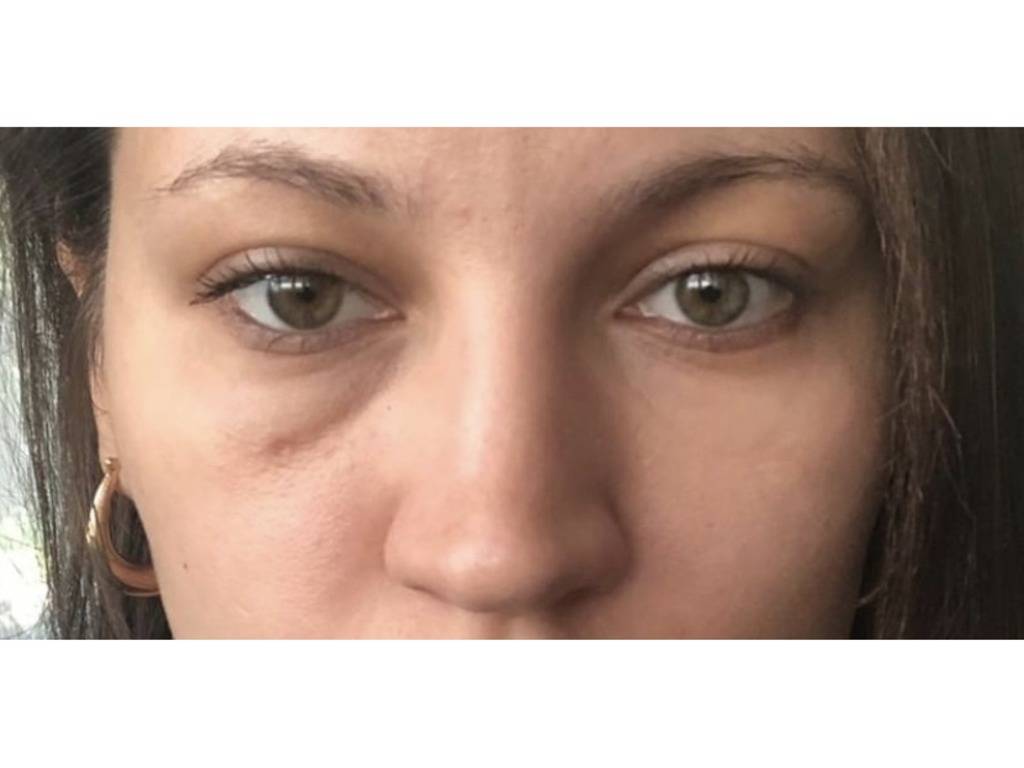
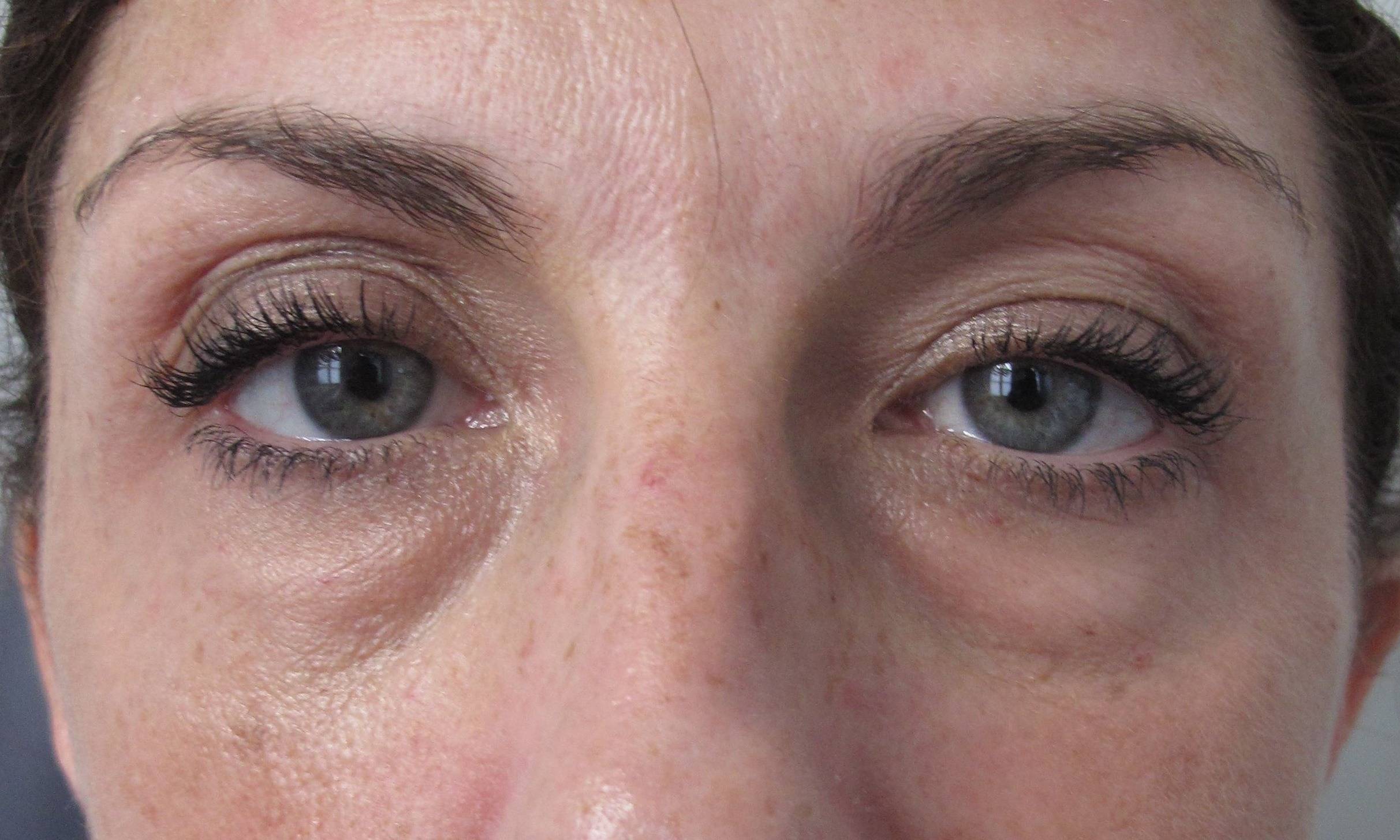
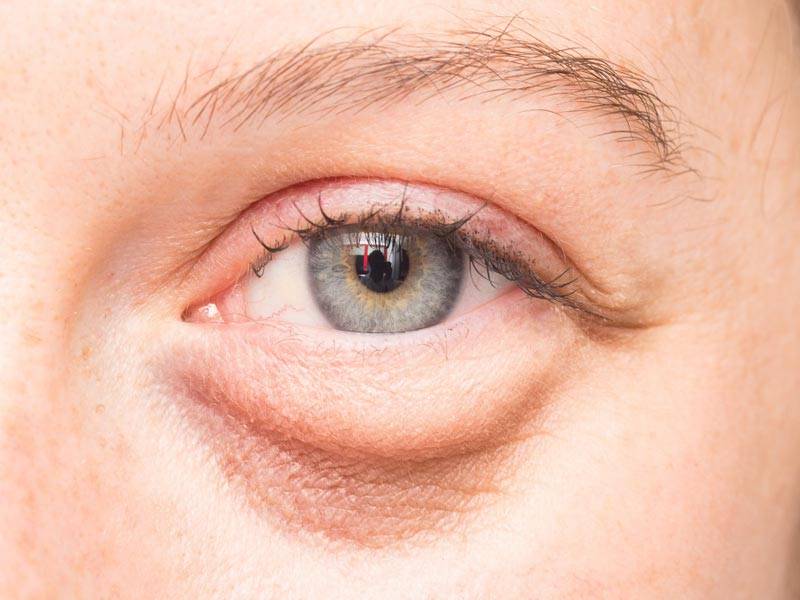
Что такое мешки под глазами?
Мешки под глазами возникают тогда, когда ослабленная и обвисшая кожа расслабляется, образуя мешочек. Жировые подушечки, расположенные под глазами, соскальзывают вниз, чтобы заполнить пространство.
Женщина с мешками под глазами
Там также может скапливаться избыток жидкости в организме, в результате чего нижние веки выглядят еще более припухшими и отекшими. Тени и обесцвеченная кожа под глазами делают мешки под глазами более заметными.
Мешки под глазами — это, прежде всего, косметическая проблема, и, как правило, они безвредны. Но иногда они могут быть признаком основного заболевания.
Большинство мешков под глазами более заметны утром, когда жидкости пришлось скапливаться всю ночь под вялой кожей.
Ангулярный блефарит — профилактика
Если пересмотреть образ жизни, наладить режим правильного питания, полноценно отдыхать и отказаться от вредных привычек, то блефарит перестанет проявляться каждый раз во время какого-нибудь простудного заболевания. Различные болезни век, в том числе и блефарит — это сигнал организма, что с его защитными функциями что-то не так. Ячмень, воспаление мейбомиевых желез, демодекоз, зачастую являются следствием хронических воспалений и системных заболеваний. Так, мелкий клещ демодекс у многих людей живет на теле, никак не проявляя себя. Только при увеличении его популяции, а это происходит при снижении иммунитета, продукты жизнедеятельности клещей приводят к развитию воспаления, так как оказывают токсическое воздействие на глаза, кожу век, провоцируя появление отека, ранок, изъязвлений.
Угловой блефарит — основы профилактики:
- контроль хронических и системных заболеваний (сахарного диабета, язвы желудка);
- сбалансированный рацион с минимальным количеством острых, жирных и жареных блюд, предпочтение отдается овощам, фруктам, полезным для глаз;
- полноценный ночной отдых — не менее 8-9 часов сна, только при таком режиме можно укрепить иммунитет;
- избегать стрессов, высоких зрительных нагрузок, переохлаждения;
- пользоваться только качественными косметическими продуктами;
- принимать курсами витаминные комплексы, назначенные врачом;
- тщательная гигиена глаз, лица и рук;
- регулярный уход за контактными линзами, соблюдение сроков и режима ношения.

Комплексный подход к решению проблемы блефарита помогает остановить хронический воспалительный процесс и навсегда забыть об этом неприятном недуге. Как только кожа век восстановится, рубцы станут менее видными, уйдет болезненная симптоматика, возобновится и прежняя острота зрения, а также нормальное самочувствие и психологический комфорт.
По каким причинам еще может отекать нижнее веко?
Помимо вышеперечисленных причин, есть несколько распространенных факторов, которые могут спровоцировать отек века. Часто окулисты упоминают халязион или рост подкожной клетчатки. Расскажем о каждом заболевании подробнее.
Первое появляется в тот момент, когда протоки желез, которые выделяет железистая ткань, забиваются. В результате накопления вещества в протоках веко может опухнуть и покраснеть. Помимо припухлости и красноты, может возникнуть уплотнение, которое при нажатии вызывает болевые ощущения. Иногда такая патология может носить хронический характер и появляться от случая к случаю. Что касается роста подкожной клетчатки, то здесь следует говорить о гормональных нарушениях или лишнем весе, которые влекут за собой дисбаланс в метаболических процессах. Именно в этих процессах клетчатка играет ключевую роль — отвечает за нормализацию температуры лежащих ниже тканей. Кроме отечности, при росте подкожной клетчатки нижнее веко может чесаться и болеть, иногда появляются мешки под глазами.
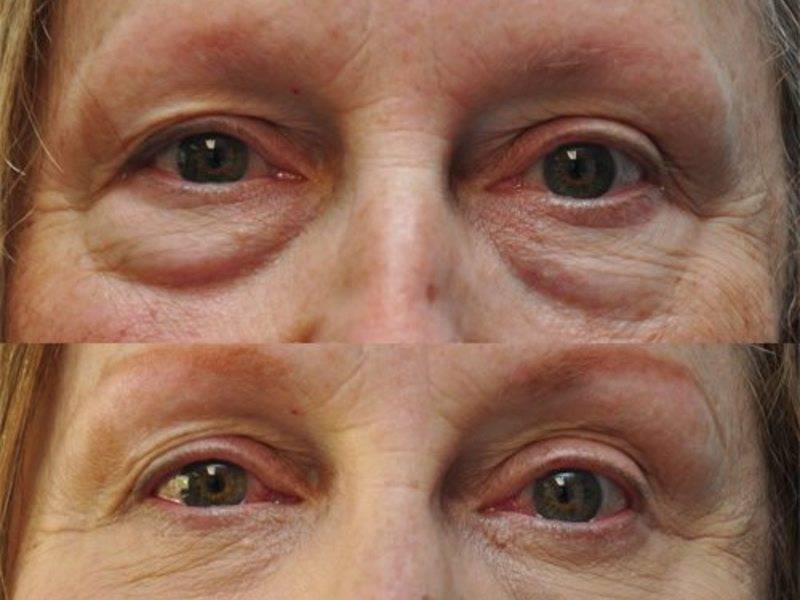
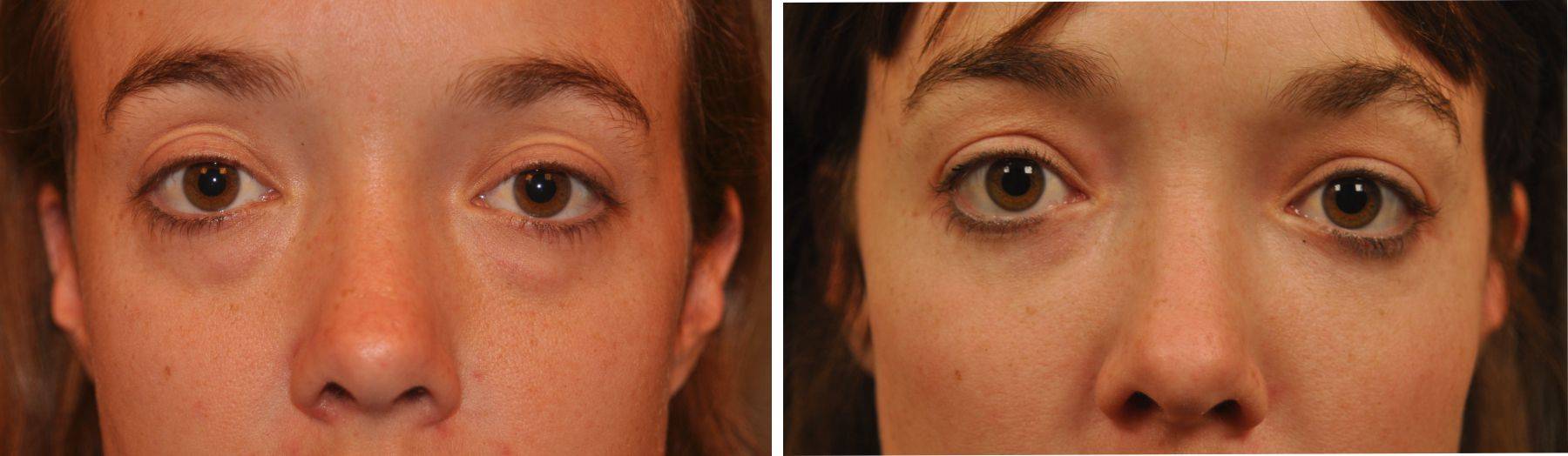
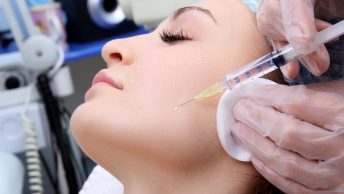
Косметологические процедуры
Современная косметология предлагает различные способы коррекции мешков в периорбитальной зоне.
- Мезотерапия – это введение путем микроинъекций витаминно-минерального коктейля с биологически активными веществами, гиалуроновой кислотой. Состав подбирается индивидуально, после введения препаратов стимулируется обмен в клетках, тонизируются сосуды, кожа разглаживается. Это устраняет отечность и мешки.
- Процедура удаления лазером– фракционный термолиз, за счет микроперфораций тканей подтягивает и обновляет кожу, уменьшая выраженность проблемы. Кроме того, лазер стимулирует синтез коллагеновых и эластиновых волокон.
- RF-лифтинг (подтяжка кожи за счет радиочастотных воздействий). Прогревание тканей помогает в их уплотнении и сокращении, стимуляции обменных процессов, что усиливает дренаж жидкости.
- Введение филлеров помогает убрать темные круги, реже –устранитьмешки, особенно если это связано с гравитационным птозом. Важен выбор наполнителя, чтобы не усилить отечность. Иногда могут применяться липолитики, но для этого нужны особые показания.
- В борьбе с отечностью не будут эффективны уколы ботокса или диспорта, но они могут уменьшить морщины, расслабить мышцы, косвенно помогая в решении проблемы.
- Если все перечисленные выше меры не помогают, проблема прогрессирует, малярные мешки сильно выражены, есть птоз век, показана хирургическая операция по удалению мешков под глазами. Выполнятся различные техники окулопластики, современные хирурги предпочитают проводить вмешательства наименее травматичными способами. Это могут быть удаление или же репозиция жировых пакетов, методфетграфтинга (перемещения жировых клеток в нужные зоны), броулифтинг или метод пинч, кантопексия.
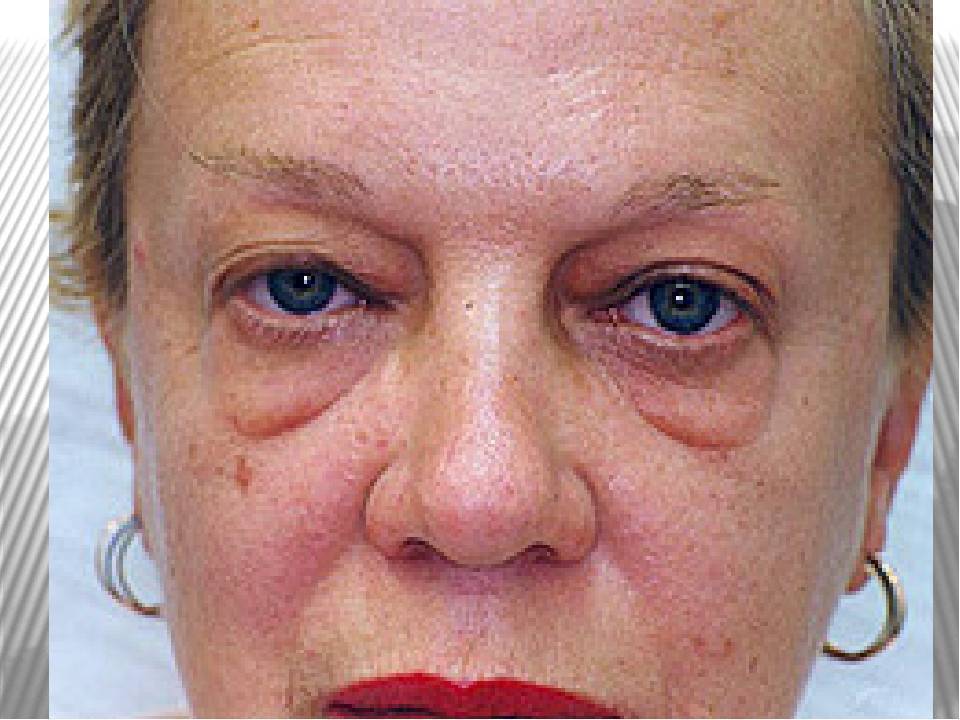
Мешок под левым глазом и его лечение
Когда после прохождения обследования и определения причин опухлости, подбирается наиболее эффективная методика лечения.
Если в результате обследования у специалистов выяснилось, что отеки под глазом выступают в качестве симптомов заболевания, то усилия следует направить на лечение самой болезни.
Если установлено, что мешок под левым глазом является следствием косметического дефекта, то нужно немного подкорректировать свои поведенческие привычки, а именно:
- Изменить характер освещения на рабочем месте, дома в кухне или в кабинете, гараже.
- Стараться обеспечивать максимум естественного освещения в помещениях.
- Работая перед монитором компьютера, следует чаще делать перерывы.
- При пользовании косметикой, по вине которой часто появляется мешок прямо под левым глазом, на ночь следует избавляться от макияжа специальными косметическими препаратами, легким кремом для кожи.
- Вечером не нужно употреблять соленые блюда, много жидкости, нежелательно употребление алкогольных напитков. Придерживаясь этого правила также можно уберечься от мешков под левым глазом.
- Хорошо влияет на состояние кожи вокруг глаз полноценный продолжительный ночной сон, удачно выбранная подушка, не провоцирующая спазм шейных мышц.
Диагностика экзофтальма
Выпячивание глаз и степень смещения выявляют с помощью экзофтальмометрии, в ходе которой измеряют дистанцию между двумя параллельными плоскостями: одна переходит через вершину роговицы, другая — через боковую стенку орбиты. Экзофтальмометр напоминает обычную линейку, но из двух рамок. К ней под углом 45° прикрепляются два зеркала. Офтальмолог закрепляет прибор на внешних сторонах глазниц — ближе к вискам, передвигает рамки и делает замеры.

Степень экзофтальма — это не единственный показатель, который нужно выявить
Важно определить, какие отделы глаза затронуты патологией. Обычно при протрузии назначают следующие инструментальные методы:
- Офтальмоскопия. При 3-й степени пучеглазия могут происходить патологические изменения на глазном дне. Есть риск сдавливания диска зрительного нерва. Он выглядит бледным и отечным. Наблюдаются локальные геморрагии.
- Биомикроскопия. С ее помощью можно обнаружить язвы и другие повреждения роговой оболочки.
- Тонометрия. Внутриглазное давление повышается не при всех типах экзофтальма. Но этот метод один из обязательных в офтальмологии и применяется при любом осмотре. Кроме того, по офтальмотонусу можно определить вторичные осложнения пучеглазия.
- ОКТ. Позволяет визуализировать периорбитальную клетчатку, исключить или подтвердить отечность, новообразования в орбите и кровоизлияния.
- УЗИ глазного яблока в B-режиме. С помощью этого метода можно определить степень экзофтальма, оценить ткани орбиты, узнать, прогрессирует болезнь или регрессирует.
Самое главное при экзофтальме — найти его причину, то есть первичную патологию. Нужно пройти комплексное обследование. Пациент сдает кровь и мочу на анализ, у него определяют уровень гормонов, назначают УЗИ щитовидки, МРТ и другие методы. После постановки диагноза и определения разновидности экзофтальма начинают лечение. Как правило, его проводит не только офтальмолог. Может потребоваться помощь эндокринолога, отоларинголога, невропатолога и даже нейрохирурга.